- Was ist eine Knieendoprothese (Knie-TEP)?
- Knieprothese und natürliche Funktion des Kniegelenks
- Prothesentypen: Knieteilprothesen und Knietotalendoprothesen
- Knie-OP: Ablauf der Implantation einer Knieprothese
- Risiken und Komplikationen bei der Implantation der Knieprothese
- Rehabilitation und Leben mit Knieprothese
- Haltbarkeit und Lebensdauer einer Knieprothese
- Sport mit Knieprothese
- Zweitmeinung zur Implantation einer Knieendoprothese
- Häufig gestellte Fragen zur Knieprothese
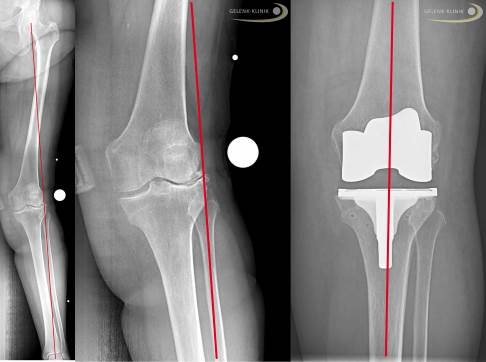 Links: Röntgenbild einer X-Bein-Fehlstellung (Achsfehlstellung mit nach außen stehendem Unterschenkel). Die rote Linie zeigt die Belastungsachse. Mitte: vergrößerter Ausschnitt mit deutlich sichtbarer Valgusgonarthrose (Arthrose im äußeren Bereich des Kniegelenks). Rechts: postoperatives Röntgenbild nach Implantation einer Knie-Totalendoprothese und begradigter Beinachse. Eine fehlgestellte Beinachse sollte immer korrigiert werden, da die Fehlstellung sich auf Sprunggelenk, Hüfte und Wirbelsäule auswirken kann. © Gelenk-Klinik
Links: Röntgenbild einer X-Bein-Fehlstellung (Achsfehlstellung mit nach außen stehendem Unterschenkel). Die rote Linie zeigt die Belastungsachse. Mitte: vergrößerter Ausschnitt mit deutlich sichtbarer Valgusgonarthrose (Arthrose im äußeren Bereich des Kniegelenks). Rechts: postoperatives Röntgenbild nach Implantation einer Knie-Totalendoprothese und begradigter Beinachse. Eine fehlgestellte Beinachse sollte immer korrigiert werden, da die Fehlstellung sich auf Sprunggelenk, Hüfte und Wirbelsäule auswirken kann. © Gelenk-Klinik
Eine Knieendoprothese (Knie-TEP) bezeichnet den Ersatz des meist durch Kniearthrose zerstörten Kniegelenks durch ein künstliches Gelenk. Da die Kniegelenke einer enormen Belastung durch das Körpergewicht ausgesetzt sind, aber auch durch Verletzung (Trauma) oder Entzündungen geschädigt werden können, sind sie sehr anfällig für Gelenkverschleiß (Kniearthrose).
Die Knieteilprothese ersetzt bei kleineren Knorpelschäden einen Teil des Kniegelenks. Die Knietotalendoprothese (Knie-TEP) ersetzt das Kniegelenk vollständig.
Beide Prothesentypen werden operativ direkt im Knochen verankert. Die Prothese sorgt dafür, dass der Patient sein Knie nach einer schweren Kniearthrose wieder beschwerdefrei und ohne Schmerzen bewegen und belasten kann. Unser Endoprothetikzentrum (EPZ) bietet Patienten eine zertifizierte Einrichtung, in der die Spezialisierung der Operateure, die Ergebnisqualität der Endoprothesen und die Diagnostik laufend überwacht werden.
Was ist eine Knieendoprothese (Knie-TEP)?
Die Knieendoprothese ist eine fest im Knochen verankerte Prothese aus Metall und Kunststoffkomponenten (Polyethylen). Sie kann nach schwerer Kniearthrose (Gonarthrose) oder einem Unfall das natürliche Kniegelenk ganz oder teilweise ersetzen. Die Knieprothese macht den Patienten wieder leistungsfähig und bis zu einem bestimmten Ausmaß auch sportfähig.
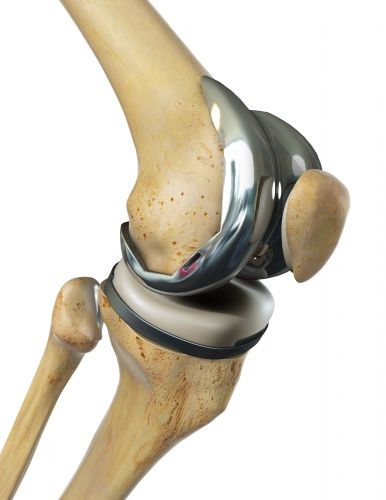 Die Knieendoprothese ersetzt das natürliche Kniegelenk bei schwerer Arthrose. Dabei bedeckt ein Teil der Prothese das Ende des Oberschenkelknochens (Femur). Der andere Teil bedeckt das Schienbeinplateau. Die Polyethylen-Metall-Gleitpaarung stellt die Beweglichkeit im Kniegelenk wieder her. So kann der Patient auch nach einer schweren Kniearthrose wieder beschwerdefrei gehen. © Viewmedica
Die Knieendoprothese ersetzt das natürliche Kniegelenk bei schwerer Arthrose. Dabei bedeckt ein Teil der Prothese das Ende des Oberschenkelknochens (Femur). Der andere Teil bedeckt das Schienbeinplateau. Die Polyethylen-Metall-Gleitpaarung stellt die Beweglichkeit im Kniegelenk wieder her. So kann der Patient auch nach einer schweren Kniearthrose wieder beschwerdefrei gehen. © Viewmedica
Knieprothesen gibt es – je nach Ausmaß und Schwere der Knorpelschäden – in unterschiedlichen Modellen.
Die Knieteilprothese (Repicci-Prothese) ersetzt nur einen Teil des Kniegelenks. Bereiche, in denen die Knorpelgleitflächen noch intakt sind, werden belassen. Dadurch stellt sie einen Teil des gelenkerhaltenden Behandlungsspektrums dar. Die Implantation einer Knie-TEP kann durch die Teilprothese häufig bis zu 15 oder 20 Jahre hinausgeschoben werden. Man nennt die Knieteilprothese auch Schlittenprothese.
Beim Einsatz einer Knieendoprothese als Vollprothese ersetzt der Orthopäde beide Gelenkflächen im Kniegelenk – also den femoralen (oberschenkelseitigen) und den tibialen (schienbeinseitigen) Bereich – durch künstliche Gleitflächen. Die Knie-TEP ist dann erforderlich, wenn bereits im gesamten Kniegelenk eine Abnutzung der Gelenkflächen mit schweren, schmerzhaften Bewegungseinschränkungen vorliegt.
Moderne Knieendoprothesen sind sogenannte Oberflächenprothesen. Dabei entfernt man nur die verschlissene Knorpeloberfläche und der Knochen bleibt weitgehend intakt. Außenband, Innenband und das hintere Kreuzband bleiben erhalten. Durch die moderne Geometrie erlauben diese Knieprothesen maximale Beweglichkeiten und Drehbewegungen. Der natürliche Bewegungsablauf kann mit einem Oberflächenersatz weitestgehend wiedererlangt werden. Das ermöglicht kurze Rehabilitationszeiten und eine frühe Mobilisation unserer Patienten.
In den letzten Jahren wurde das Design der Implantate immer weiter verbessert und erweitert. So ist eine individuelle Anpassung an den Patienten bei maximaler Erhaltung der nicht beschädigten Gelenkanteile möglich geworden. Wir verwenden zum Beispiel spezielle Prothesentypen für Frauen, Allergiker, Sportler oder auch speziell angefertigte Knieprothesen nach Maß (patientenindividuelle Knieprothesen).
Ziel ist der größtmögliche Erhalt körpereigener Gewebestrukturen unter Verwendung des kleinstmöglichen Implantats.
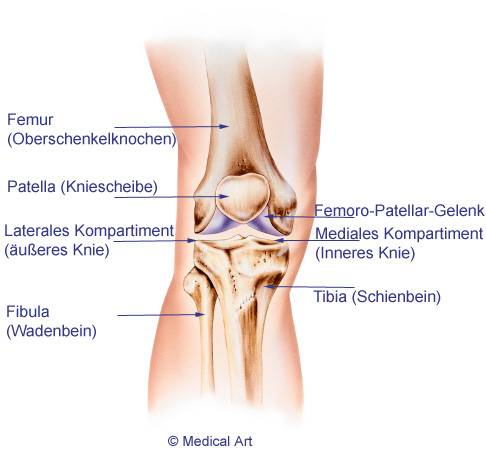 Anatomie des Kniegelenks: Tritt die Kniearthrose global im gesamten Kniegelenk auf, bezeichnet der Experte sie als Pangonarthrose. Der Knorpelschaden kann aber auch lokal begrenzt in den einzelnen Kompartimenten (Abschnitten) des Kniegelenks auftreten. Diese Abschnitte sind das innere Kniegelenk, das äußere Kniegelenk und das retropatellare Gelenk (Gelenk zwischen Oberschenkelknochen und Kniescheibe). © Medical Art @fotolia
Anatomie des Kniegelenks: Tritt die Kniearthrose global im gesamten Kniegelenk auf, bezeichnet der Experte sie als Pangonarthrose. Der Knorpelschaden kann aber auch lokal begrenzt in den einzelnen Kompartimenten (Abschnitten) des Kniegelenks auftreten. Diese Abschnitte sind das innere Kniegelenk, das äußere Kniegelenk und das retropatellare Gelenk (Gelenk zwischen Oberschenkelknochen und Kniescheibe). © Medical Art @fotolia
Aufbau und Funktion der Knieprothese
Die Knieendoprothese ist ein künstliches Kniegelenk. Sie soll die natürliche Knorpelgleitfläche des Kniegelenks ersetzen, um die Beweglichkeit wiederherzustellen. Dazu müssen künstliche Gleitflächen eingebracht werden. Die in einer Knieendoprothese gebräuchlichste Gleitfläche besteht aus Metall und Polyethylen. Als Metallkomponente dient meist eine Legierung aus Chrom, Kobalt und Molybdän. Diese Legierung kann Spuren von Nickel aufweisen, sodass im Falle einer Nickelallergie eine Metallprothese ohne Nickel gewählt wird.
Die Oberschenkelkomponente der Knieprothese
 Die Knieendoprothese ist wie das natürliche Kniegelenk aus drei Komponenten aufgebaut: Oberschenkelkomponente, Schienbeinkomponente und Kniescheibenkomponente. © Viewmedica
Die Knieendoprothese ist wie das natürliche Kniegelenk aus drei Komponenten aufgebaut: Oberschenkelkomponente, Schienbeinkomponente und Kniescheibenkomponente. © Viewmedica
Die Femurkomponente der Knieprothese aus Metall bedeckt das untere Ende des Oberschenkels im Kniegelenk. Sie muss die paarigen, walzenförmigen Enden des Oberschenkels (Femurkondylen bzw. Oberschenkelrollen) im künstlichen Kniegelenk exakt nachformen. Vorne in der Mitte zwischen den Femurkondylen weist die Femurkomponente einen Spalt bzw. eine Vertiefung auf. Diese entspricht der patellaren Gleitrinne (Trochlea), welche die Kniescheibe in sich aufnimmt. So kann die Kniescheibe stabil gleiten, während das Kniegelenk sich beim Gehen beugt und streckt.
Schienbeinkomponente der Knieprothese
Die Schienbeinkomponente bedeckt das Schienbeinplateau, auf dem der Oberschenkel im Kniegelenk gleitet. Kreuzband und Meniskus fixieren und stützen das Kniegelenk. Auch die Tibiabasisplatte (Schienbeinkomponente) besteht in der Regel aus Metall. Um der von oben kommenden Metallkomponente des Oberschenkels eine Gleitpaarung zu bieten, ist sie bedeckt durch eine elastische, aber haltbare Kunststoffschicht aus Polyethylen. Die Schienbeinkomponente kann durch einen Stiel im Knochen verankert werden, um ihre Haltbarkeit zu verbessern.
Kniescheibenkomponente der Knieprothese
Wenn die Kniescheibe auf ihrer Rückseite durch eine Patellaarthrose geschädigt ist, kann eine Gleitfläche aus Polyethylen ihre Gleitfähigkeit wiederherstellen. Diese Kniescheibenkomponente muss nicht bei jeder Knie-TEP verwendet werden. Ist das Gelenk zwischen Kniescheibe und Oberschenkelknochen (Femoropatellargelenk) noch intakt, kann die natürliche Kniescheibe belassen werden.
Die Komponenten einer Knieprothese sind so aufgebaut, dass immer eine Metalloberfläche auf einer Kunststoffoberfläche gleitet (Gleitpaarung). Dies macht das künstliche Kniegelenk haltbarer und es nutzt nicht so schnell ab.
Materialien der Knieendoprothesen und Metallallergien
Bei der Wahl der geeigneten Materialien für Knieendoprothesen sind mehrere Kriterien zu beachten:
- Biokompatibilität:
Die Materialien der Knieprothese müssen unter den besonderen Bedingungen innerhalb des menschlichen Körpers chemisch stabil bleiben und dürfen keine unerwünschten chemischen oder biologischen Reaktionen auslösen. Weiterhin dürfen sie nicht altern (rosten), wodurch nur ganz bestimmte Materialien geeignet sind. - Stabilität und mechanische Belastbarkeit:
Die verwendeten Materialien der Knieprothese müssen unter Last formstabil bleiben und dürfen diese Funktion auch über viele Jahre (im Idealfall lebenslang) nicht verlieren. - Formbarkeit:
Die verwendeten Stoffe in einer Knieprothese müssen so formbar sein, dass sie sich an die Situation in einem natürlichen Gelenk gut anpassen lassen. Dennoch muss die mechanische Stabilität immer erhalten bleiben und die Prothese bruchsicher sein.
Die Metallkomponenten einer Knieendoprothese bestehen standardmäßig aus einer Legierung aus Chrom, Kobalt und Molybdän. Diese Legierung unterscheidet sich von den Legierungen der Hüftendoprothesen, die in der Regel aus Titan hergestellt werden.
Moderne Knieendoprothesen stellen sogenannte Freiformkörper dar, die mit ihrer hochkomplexen Geometrie verschiedensten Biege- und Druckbelastungen ausgesetzt sind. Somit muss ihre Metalllegierung stabil, aber auch elastisch sein. Diese Eigenschaft erfüllen Titanlegierung nur ungenügend, da sie zu spröde sind. Die Belastungen auf eine Hüftendoprothese sind anders, sodass hier Titanlegierungen sinnvoll sind. Somit ist für eine Knieendoprothese eine Legierung aus Chrom, Kobalt und Molybdän am besten geeignet. Darüber hinaus verfügt diese Legierung über deutlich bessere Gleiteigenschaften, was den Abrieb im künstlichen Gelenk minimiert. Allerdings enthält die Chrom-Kobalt-Molybdän-Legierung zu einem kleinen Teil Nickel, was bei einer Nickelallergie berücksichtigt werden muss.
Welche Knieprothesen eignen sich bei Metallallergie?
Generell ist bis heute nicht eindeutig bewiesen, dass eine allergische Reaktion der Haut auf bestimmte Metalle wie Nickel auch zu einer allergischen Reaktion am Knochen führt. Der Grund dafür ist, dass allergische Reaktionen auf der Körperoberfläche einem anderen biologischen Mechanismus als allergische Reaktionen im Körper unterliegen.
Daher ist nicht zwingend gesagt, dass eine durch den Hautarzt nachgewiesene Nickelallergie auch zu einer allergischen Reaktion auf nickelhaltige Knieendoprothesen führt. Trotzdem möchten wir jedem potentiellen Risiko einer möglichen Abstoßung der Knieendoprothese vorbeugen. Weil Gelenkersatz aus Chrom-Kobalt-Molybdän-Legierungen in Einzelfällen zu allergischen Reaktionen auf nickelhaltige Knieprothesen führen können, gibt es spezielle Allergieimplantate. Diese Knieprothesen haben Beschichtungen aus Titan oder eine in einem Plasmaverfahren hergestellte Oberfläche aus Oxinium®. Titanbeschichtete Implantate weisen eine minimal geringere Gleitfähigkeit gegenüber Chrom-Kobalt-Molybdän-Legierungen auf, sind aber notwendig, um einer allergischen Reaktion auf Nickel vorzubeugen. Somit sind wir in der Lage, in (fast) jedem Fall der individuellen Patientensituation auf ein geeignetes Implantat zurückgreifen zu können.
Gleitkomponente (Inlay) aus Polyethylen
Als Gleitkomponente wird Kunststoff (Polyethylen) eingesetzt. Diese im Vergleich zum Metallanteil weichere Komponente nennt man auch Inlay. Standardmäßig bestehen die Inlays aus hochmolekularem Polyethylen (UHMWPE: Ultra-High-Molecular Weight-Polyethylene). Die biologischen und mechanischen Eigenschaften dieses Kunststoffmaterials sind gut erforscht.
Es ist biologisch inert, das bedeutet, es löst im Körper kaum oder keine Wechselwirkungen (Allergien, Abstoßung, etc.) aus. Darüber hinaus ist es sehr verschleißarm und weist die notwendige Elastizität zwischen den beiden Metallkomponenten der Knieendoprothese auf. Diese Eigenschaft ist für den Bewegungsablauf enorm wichtig.
Das Inlay bildet also gegenüber den Metallkomponenten den weicheren Gleitpartner. Daher unterliegt es im Laufe der lebenslangen Belastung einem gewissen Abrieb. Aus diesem Grund wendet man heutzutage spezielle Verfahren an, um das Polyethylen-Inlay noch besser haltbar zu machen (z. B. mittels Röntgenstrahlung). Dadurch werden freie Radikale aus den langen Kohlenstoffketten des Polyethylens “herausgeschossen”. Durch dieses Verfahren erhalten die Kohlenstoffketten die Möglichkeit der Quervernetzung (Cross-Linking, hochvernetztes Polyethylen), was den Stoff haltbarer und stabiler gegen Abrieb macht.
Knieprothese und natürliche Funktion des Kniegelenks
Das Kniegelenk wird häufig als Scharniergelenk missverstanden: ein Gelenk, das eigentlich nur eine Bewegungsrichtung erlaubt. Tatsächlich sind Beugen und Strecken des Beines die hauptsächlichen Bewegungsrichtungen des Knies. Das natürliche Kniegelenk erlaubt aber zudem andere Bewegungen, um seine Funktion optimal zu erfüllen. Die Gelenkpartner im Kniegelenk (Oberschenkelknochen und Schienbein) verschieben sich auch seitlich und nach vorne. Sie können sich bei manchen Bewegungen zudem rotierend gegeneinander verschieben. Ein reines Scharniergelenk würde dieser Bewegungsaufgabe des natürlichen Kniegelenks nicht gerecht werden.
Daher haben z. B. gekoppelte Knieprothesen (Scharnierendoprothesen), die bei nicht mehr funktionstüchtigen Außen- und Kreuzbändern eingesetzt werden, weder die Haltbarkeit noch den Bewegungskomfort, den eine heutige Knieendoprothese leisten muss. Diese Prothesen sind mit einer Drehachse verbunden. Das Knie wird um die Drehachse gebeugt und gestreckt. Sie geben lediglich die Beuge- und Streckfunktion des Knies frei und verbinden Ober- und Unterschenkelkomponenten fest miteinander. Bei extremer Seitenbandblockierung, etwa infolge einer schweren X- oder O-Bein-Stellung, ist ebenfalls der Einbau eines mechanisch gekoppelten und mit längeren Stielen in Oberschenkelknochen und Schienbein verankerten Prothesentyps erforderlich.
Merkmale der ungekoppelten Knieprothese:
Haltbarkeit:
Aufgrund der Beweglichkeit aller Komponenten wird die ungekoppelte Knieprothese weniger stark belastet als eine Knieprothese, bei der alle Komponenten fixiert sind. Dadurch ist sie haltbarer und verschleißt weniger schnell als die gekoppelte Knieprothese.
Bandunterstützung:
Ungekoppelte Prothesen benötigen die natürlichen Bänder um das Kniegelenk: Innenband, Außenband und hinteres Kreuzband. Damit integrieren diese Prothesen die Führung und seitliche Stabilisierung des Kniegelenks in den natürlichen Bandapparat. Nur wenn die natürlichen Bänder nicht mehr leistungsfähig sind, empfiehlt sich eine gekoppelte Knieprothese. Diese vermeidet die Dislokation oder Luxation (Ausrenken) des künstlichen Kniegelenks.
Moderne ungekoppelte Knieendoprothesen berücksichtigen die Komplexität des Kniegelenks und erhalten die maximale Beweglichkeit. So ist es immer sinnvoll, die natürlichen Bänder beim Einsatz einer Knieprothese für die seitliche Stabilisierung des Kniegelenks zu integrieren. Insbesondere die Seitenbänder und das hintere Kreuzband müssen für diesen Prothesentyp intakt sein, damit ein natürlicher und stabiler Bewegungsablauf möglich ist.
Prothesentypen: Knieteilprothesen und Knietotalendoprothesen
Externer Inhalt von youtube.com
Für verschiedene Ausgangssituationen der Kniearthrose (Gonarthrose) wurden unterschiedliche Arten von Knieprothesen entwickelt. Die Standardprothese ist die Knietotalendoprothese (Knie-TEP), die die Gelenkflächen von Oberschenkel und Unterschenkel im Kniegelenk vollständig bedeckt.
Wenn die Kniearthrose aber auf einen bestimmten Bereich des Kniegelenks begrenzt ist, kann häufig die Implantation einer Teilprothese helfen.
Knieteilprothesen: unikondylärer Gelenkersatz
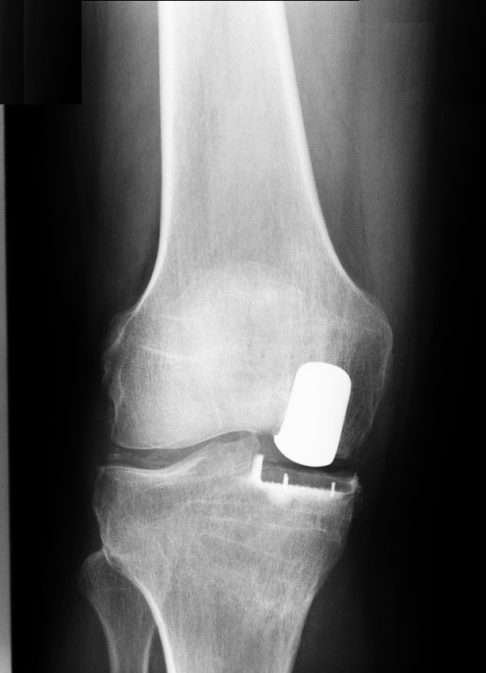 Die Knieteilprothese ersetzt bedarfsgerecht nur den Teil des Kniegelenks mit Arthrose. In diesem Fall deckt die Knieteilprothese den medialen (inneren) Bereich der Oberschenkelrolle ab. © Gelenk-Klinik
Die Knieteilprothese ersetzt bedarfsgerecht nur den Teil des Kniegelenks mit Arthrose. In diesem Fall deckt die Knieteilprothese den medialen (inneren) Bereich der Oberschenkelrolle ab. © Gelenk-Klinik
Ähnlich wie in der Zahnmedizin hat sich auch in der Endoprothetik ein strukturerhaltendes Vorgehen durchgesetzt: Wenn nur ein Teilbereich eines Gelenks von Arthrose befallen ist, müssen noch gut funktionierende Gelenkanteile nicht geopfert werden. Unikondyläre Knieteilprothesen, also Prothesen, die nur eine der beiden Oberschenkelrollen (Kondylen) betreffen, können einen Teil des Kniegelenks endoprothetisch versorgen. Man spricht bei solchen Endoprothesen auch von einem Oberflächenersatz.
Die Teil- oder auch Schlittenprothesen ersetzen nur ein Kompartiment (Abschnitt) des Knies. Sie erlauben es, einen Großteil des Kniegelenks zu erhalten, wenn der Knorpelschaden nur bestimmte Bereiche betrifft. Bei der Knieteilprothese gibt es, wie bei der Knietotalendoprothese, einen Gleitpartner aus Metall. Er wird so eingebracht, dass er nur einen Teil des Oberschenkels bedeckt. Schienbeinseitig implantiert der Arzt auf einer Metallunterlage ein Inlay aus Polyethylen. Das Metallstück ruht und gleitet auf dem Inlay wie eine Schlittenkufe. Daher spricht man auch von Schlittenprothesen.
Repicci-Prothese: die knochensparende Knieteilprothese
Eine weitere Möglichkeit, wenn nur ein Teil des Gelenkknorpels von Arthrose betroffen ist, bildet die sogenannte “Repicci-Prothese”. Es handelt sich dabei um ein reduziertes Modell der Schlittenprothese. Diese sieht keine Metallkomponente unter dem Inlay vor. Dadurch verringert sich die Knochenabtragung auf der Schienbeinseite, sodass im Falle eines Prothesenwechsels in späteren Jahren noch eine gut belastbare Knochenfläche zur Verfügung steht.
In ca. 90 % der Fälle, in denen eine Schlittenprothese eingesetzt wird, ist der innere Teil des Knies zwischen Oberschenkel und Schienbein betroffen. Oft ist eine Veränderung der Beinachse Ursache für diese Verschleißart des Kniegelenks. Die Beine sind zu einem O-Bein geformt, sodass der Hauptanteil des Körpergewichts auf der inneren Seite des Kniegelenks lastet. Man spricht von einer medialen Gonarthrose (Kniearthrose) bzw. im Falle einer schweren O-Bein-Stellung von einer Varusgonarthrose. In seltenen Fällen kann allerdings auch die äußere (laterale) Seite des Kniegelenks betroffen sein. Man spricht dann von einer lateralen Gonarthrose oder einer Valgusgonarthrose. Diese tritt oft im Zusammenhang mit bestehenden X-Beinen auf.
Kniescheibenprothese: patellofemorale Knieprothese
Einen speziellen Fall der Arthrose stellt die Patellofemoralarthrose dar. Diese betrifft lediglich die Gelenkfläche zwischen Kniescheibe (Patella) und Oberschenkel (Femur). Ist kein anderer Teil des Kniegelenks von der Arthrose betroffen, kann man eine Teilprothese in Form einer Patellofemoralprothese einsetzen.
"Fixed-Bearing"- und "Mobile-Bearing"-Prothese
Im Bereich der Knietotalendoprothesen empfehlen wir entweder eine „Mobile-Bearing"- oder eine „Fixed-Bearing"-Prothese. Beim "Fixed-Bearing" wird das Inlay fest mit dem im Knochen verankerten Metall verbunden.
Beim "Mobile-Bearing" bleibt das Inlay dagegen selbstrotierend, d. h. es ist gegenüber dem Oberschenkelknochen und dem Schienbein beweglich. Stöße können so theoretisch besser abgefedert werden.
Um sich für die geeignete Prothese entscheiden zu können, sind eine gute Beratung und eine angemessene Modellauswahl durch den Orthopäden wesentlich.
Neueste Studien zeigen, dass beide Arten der Knieprothesen den gleichen Abrieb aufweisen. Zuvor hatte man angenommen, dass beim “Mobile-Bearing”-Inlay ein geringerer Abrieb des Polyethylens erreicht werden kann. Je geringer der Kunststoffabrieb ist, desto länger hält die Knieprothese. Das “Mobile-Bearing”-Inlay erreichte den erwarteten Haltbarkeitsvorteil also nicht. So verwendet man heutzutage fast ausschließlich “Fixed Bearing”-Inlays, da diese einfacher herzustellen sind.
Die orthopädischen Fachärzte der Gelenk-Klinik werden Sie ausführlich über die für Sie besonders geeignete Prothese informieren.
Knie-OP: Ablauf der Implantation einer Knieprothese
Externer Inhalt von youtube.com
Der Arzt öffnet das Kniegelenk mit nur einem Hautschnitt. Dann trägt er den erkrankten Gelenkknorpel ab und entfernt Reste des erkrankten Knochens. Um möglichst wenig Knochen abtragen zu müssen, wird die neue Metalloberfläche geschlechts- und größenspezifisch an den Knochen angepasst. Bei diesem Eingriff bleiben die wichtigen Bänder des Kniegelenks erhalten, sodass das Knie auch nach der Implantation noch die nötige Stabilität und Beweglichkeit aufweist. Lediglich die Oberflächen von Oberschenkel und Schienbein ersetzt man. Dafür nimmt der Kniespezialist genau positionierte Sägeschnitte und Fräsungen vor, um die Prothesenkomponenten möglichst knochensparend auf den Knochen aufzusetzen.
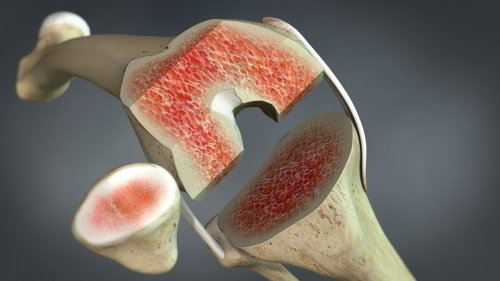 Implantation der Knieprothese: Zunächst bereitet der Arzt den Knochen mit Sägeschnitten vor. Dann werden in das Kniegelenk Platzhalter eingesetzt, um die Beweglichkeit zu prüfen. Anhand der Platzhalter entscheidet der Orthopäde über die geeignete Prothesengröße. Dann kann das Implantat im Knochen von Ober- und Unterschenkel befestigt werden. © Viewmedica
Implantation der Knieprothese: Zunächst bereitet der Arzt den Knochen mit Sägeschnitten vor. Dann werden in das Kniegelenk Platzhalter eingesetzt, um die Beweglichkeit zu prüfen. Anhand der Platzhalter entscheidet der Orthopäde über die geeignete Prothesengröße. Dann kann das Implantat im Knochen von Ober- und Unterschenkel befestigt werden. © Viewmedica
Üblicherweise versucht man, so viel wie möglich vom ursprünglichen Kniegelenk zu erhalten. Das gilt auch für die Bandstrukturen, sodass in den meisten Fällen Innen- und Außenband und das hintere Kreuzband erhalten bleiben.
Das vordere Kreuzband muss für den Einsatz von Knietotalendoprothesen aufgrund der Prothesengeometrie und Bauweise entfernt werden. Die Knieprothese ersetzt seine Funktion aber entsprechend. Dagegen kann bei einer Knieteilprothese auch das vordere Kreuzband erhalten bleiben, sodass der Patient sein Kniegelenk dem natürlichen Bewegungsablauf (Kinematik) entsprechend bewegen kann.
Befestigung der Knieendoprothese
Es gibt verschiedene Methoden, eine Knieprothese sicher und haltbar im umliegenden Knochen zu implantieren.
Zementbefestigung der Knieprothese
In den meisten Fällen zementiert man eine Knieendoprothese, um sie im Knochen zu befestigen. Dafür eignet sich ein schnell bindender Knochenzement aus Kunststoff (Polymethylacrylat).
Zementfreie Befestigung der Knieprothese
Bei der zementfreien Befestigung verankert der Arzt die Endoprothese über das "Press-fit"-Verfahren im Knochen. Die Knochenbälkchen verbinden sich mit der aufgerauten Oberfläche der Prothesenrückseite und sorgen nach wenigen Wochen für eine hohe Festigkeit des Implantates.
Hybridbefestigung der Knieprothese
Bei der Hybridbefestigung wird die Oberschenkelkomponente meist zementiert und die Schienbeinkomponente im "Press-fit"-Verfahren befestigt. Auch die Patellakomponente der Knieprothese zementiert man bei diesem Eingriff meist.
Ihr Kniespezialist wird die Befestigungsstrategie bei der Operationsvorbereitung mit Ihnen besprechen.
Risiken und Komplikationen bei der Implantation der Knieprothese
Komplikationen bei Einsatz einer Knieprothese:
- Wundinfektionen
- Zementembolie
- Arthrofibrose (Vernarbung im Gelenk)
- Thrombose
- Nachblutungen
- Lockerung der Prothese
Wie bei jedem anderen Eingriff bestehen auch bei der Implantation einer Knieendoprothese gewisse Risiken. Zu den häufigsten zählen Infektionen der Wunde, Thrombose, Nachblutungen sowie Vernarbungen (Arthrofibrose), die zu Bewegungseinschränkungen führen können.
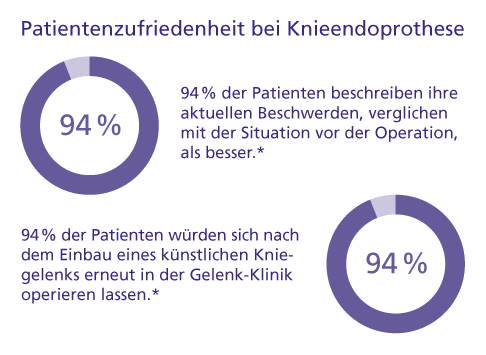 *Befragung von 65 % aller 2019 in der Gelenk-Klinik operierten Patienten. © Gelenk-Klinik
*Befragung von 65 % aller 2019 in der Gelenk-Klinik operierten Patienten. © Gelenk-Klinik
Infektion nach der Implantation einer Knieprothese
Besteht eine Infektion im Bereich der Prothese, muss diese mit Antibiotika behandelt werden. Nur wenn die Behandlung nicht erfolgreich ist, kann es sein, dass die Prothese zur Ausheilung des Gelenks wieder entfernt und zu einem späteren Zeitpunkt durch eine neue ersetzt werden muss.
Arthrofibrose: überschießende Narbenbildung und Entzündung nach Einsatz einer Knieprothese
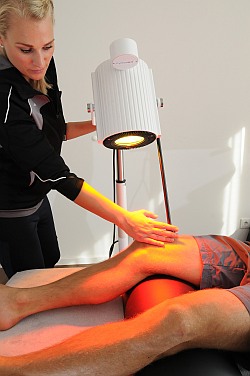 Die zellbiologische Regulationstherapie kann eine Arthrofibrose nach der Operation einer Knie-TEP konservativ behandeln. Das Kniegelenk sollte erst wieder saniert werden, bevor das Knie trainiert werden kann. Die Tiefenwirkung der wIRA-Strahlung (wassergefilterte Infrarot-A-Strahlung) wirkt schmerzlindernd und aktiviert den Stoffwechsel. Anwendungsgebiete der wIRA-Strahlung sind z. B. Bewegungsstörungen und postoperative Unbeweglichkeit im Knie. © Gelenkreha.de
Die zellbiologische Regulationstherapie kann eine Arthrofibrose nach der Operation einer Knie-TEP konservativ behandeln. Das Kniegelenk sollte erst wieder saniert werden, bevor das Knie trainiert werden kann. Die Tiefenwirkung der wIRA-Strahlung (wassergefilterte Infrarot-A-Strahlung) wirkt schmerzlindernd und aktiviert den Stoffwechsel. Anwendungsgebiete der wIRA-Strahlung sind z. B. Bewegungsstörungen und postoperative Unbeweglichkeit im Knie. © Gelenkreha.de
Die Arthrofibrose ist eine mögliche Komplikation nach einer Knieoperation. Sie geht mit Knieschmerzen, stark verringerter Beweglichkeit des Kniegelenks sowie entzündungsähnlichen Beschwerden einher. Mit einer Arthrofibrose ist das Kniegelenk häufig geschwollen und gerötet. Anstatt die Beweglichkeit nach der Kniearthrose wieder freizugeben, wird das Kniegelenk immer unbeweglicher. Ursache der Beschwerden bei Arthrofibrose sind Wucherungen von Narbengewebe, die durch ein biochemisches Ungleichgewicht im Kniegelenk entstehen.
Viele Kniespezialisten beachten die Gewebsreaktion nach der Operation zu wenig. Sie prüfen im Röntgenbild den perfekten Sitz der Prothese und hoffen, dass die natürliche Beweglichkeit nach physiotherapeutischer Behandlung freigegeben wird. Zu starke Belastungen fördern jedoch die Arthrofibrose eher, als dass sie diese hemmen. Zunächst muss das Gewebsmilieu saniert werden, bevor sinnvolles Training und Muskelaufbau möglich sind.
Die Arthrofibrose ist ursächlich für 4 bis 10 % aller Fälle von Komplikationen nach einer Knieendoprothesen-OP. Bei der Untersuchung muss zunächst eine bakterielle Protheseninfektion und ein ungünstiger Sitz der Knieprothese ausgeschlossen werden.
Zur Behandlung führt der Orthopäde Narkosemobilisierungen durch - ein passives Durchbewegen des Kniegelenks während der Narkose, um das Narbengewebe im Kniegelenk zu entfernen. Das bedeutet eine erneute Belastung durch eine Operation für den Patienten.
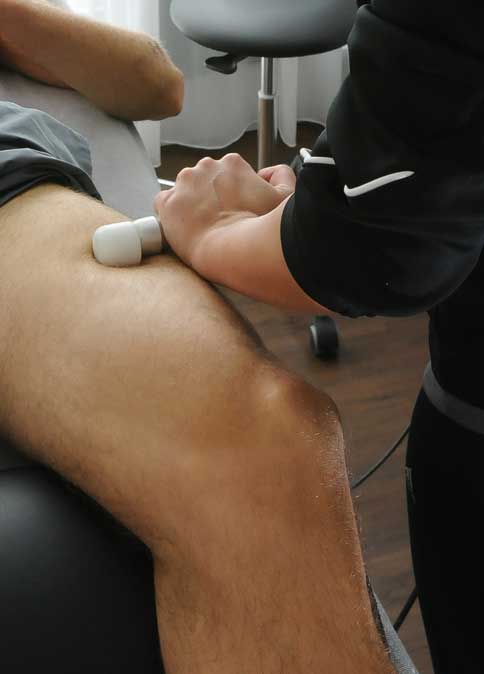 Ein weiteres Modul der zellbiologischen Regulationstherapie bei Arthrofibrose im Kniegelenk ist die biomechanische Stimulation (ZRT-Matrix-Therapie). Sanfte Vibration im Gewebe um das Kniegelenk aktivieren den Stoffwechsel und sanieren das Milieu. © Gelenkreha.de
Ein weiteres Modul der zellbiologischen Regulationstherapie bei Arthrofibrose im Kniegelenk ist die biomechanische Stimulation (ZRT-Matrix-Therapie). Sanfte Vibration im Gewebe um das Kniegelenk aktivieren den Stoffwechsel und sanieren das Milieu. © Gelenkreha.de
Wir haben bei Arthrofibrose sehr gute Erfahrungen mit der zellbiologischen Regulationstherapie gemacht. Dieses Verfahren normalisiert das entzündungsfördernde Milieu im Kniegelenk und reduziert die Narbenbildung. Die Arthrofibrose kann dadurch gestoppt werden. So verbessert die Zell-Matrix-Therapie die Beweglichkeit des Kniegelenks ohne erneute Operation.
Lockerung der Knieprothese
Lockert sich die Knieprothese aus ihrer Verankerung im Knochen, begrenzt dies ihre Lebensdauer. Eine gelockerte Prothese kann den hohen Anforderungen beim Gehen, Stehen und bei der Kraftübertragung im Kniegelenk nicht mehr gerecht werden. In diesen Fällen wird die Endoprothese entfernt und ein neues Implantat in einer Revisionsoperation eingesetzt.
Protheseninfekt: septische Lockerung
Es gibt zwei Ursachen für eine Prothesenlockerung. Die dramatischste Ursache ist die septische Lockerung. Wenn sich nach dem Einbau der Prothese ein Bakterienfilm auf dem Implantat ablagert, kann die resultierende Immunantwort des Körpers zu einer Osteolyse (Knochenabbau) führen. In diesem Fall ist es dringend erforderlich, das Implantat mit Antibiotikainfusionen zu sanieren. Im schlimmsten Fall muss die Knieprothese sogar ausgewechselt werden.
Osteolyse durch Kunststoffabrieb
Eine weitere Ursache für eine Lockerung der Knieprothese ist die aseptische Osteolyse (Knochenabbau). Diese Art der Lockerung beruht nicht auf einem bakteriellen Prozess. Stattdessen kommt es zu einem Abrieb von Polyethylenpartikeln aus dem Inlay der Knieprothese. Dieser Vorgang kann bei dafür empfänglichen Patienten eine Immunantwort im Gewebe provozieren. Die dadurch freigesetzten Fresszellen (Makrophagen) können den Plastikabrieb jedoch nicht eliminieren. Die Immunreaktion geht also nicht zurück. Es kann zu einer Osteolyse in der Umgebung der Knieprothese kommen. Dies zerstört die Verankerung der Knieprothese im Knochen und die Prothese löst sich.
Wechseloperation der Knieprothese
Die Wechseloperation zum Austausch einer Knieprothese ist anspruchsvoller als die Erstimplantation. Durch die vorangegangene Knieprothesen-OP ist die Menge an Knochensubstanz, die für das Implantat zur Verfügung steht, geringer. Daher erfordert der Prothesenwechsel besondere Erfahrung und ein knochensparendes Vorgehen des Operateurs.
Rehabilitation und Leben mit Knieprothese
Bereits am ersten Tag nach der Operation wird das Kniegelenk vorsichtig von einer motorbetriebenen Schiene bewegt. Ab dem zweiten postoperativen Tag beginnt der Patient mit einer intensiven Physiotherapie. Hierbei erlernt er unter anderem, mit zwei Unterarmgehstöcken zu gehen, sodass bis zur Entlassung nach ca. 4–5 Tagen auch das Treppensteigen möglich ist.
Im direkten Anschluss an den Klinikaufenthalt erfolgt eine drei- bis vierwöchige ambulante oder stationäre Reha.
Haltbarkeit und Lebensdauer einer Knieprothese
Eine Knieendoprothese hält 15 bis 25 Jahre. Nach 20 Jahren sind noch 90 % der Knieprothesen intakt. Nur 5 % aller Knieprothesen müssen vor dem 15. Jahr nach der Operation ausgetauscht werden.
Die Haltbarkeit und Lebensdauer einer Knieprothese hängt von verschiedenen Faktoren ab:
- Körpergewicht des Patienten:
Je leichter der Patient ist, umso weniger schnell nutzt sich die Knieprothese ab. - Aktivitätsniveau:
Je mehr Sport, körperliche Arbeit und allgemeine Aktivität auf der Knieprothese lasten, umso höher ist die Gefahr für Abrieb und Lockerung des Implantates. Sportarten mit wenig Kniebelastung wie Radfahren oder Schwimmen sind ideal, um alle Vorteile von Sport ohne die Nachteile der Abnutzung des Implantates zu nutzen. - Knochenqualität des Patienten:
Je höher die Knochendichte ist, umso besser lässt sich eine Endoprothese im Knochen befestigen. Bei Patienten mit Osteoporose oder verminderter Knochenqualität hält die Endoprothese weniger lange als bei Patienten mit höherer Knochendichte.
So erhöhen Sie die Haltbarkeit einer Knieprothese:
- Setzen Sie auch nach der Reha selbstständig die gymnastischen Übungen fort, um eine Versteifung des Gelenks zu verhindern.
- Tragen Sie flache Schuhe mit weichen Sohlen und gegebenenfalls Pufferabsätzen.
- Weisen Sie bei eitrigen Entzündungen (auch an anderen Körperstellen) den Arzt auf die Prothese hin und nehmen Sie verschriebene Antibiotika nach Arztanweisung ein.
- Vermeiden Sie es, das Knie über 90 Grad zu beugen (hinknien).
- Heben oder tragen Sie keine schweren Lasten.
- Meiden Sie schwere körperliche Arbeit.
- Bevorzugen Sie gelenkschonende Sportarten wie Schwimmen, Gymnastik oder Radfahren.
- Verzichten Sie auf Kontakt- und Risikosportarten wie Fußball, Tennis, Joggen oder Reiten.
Sport mit Knieprothese
Generell gilt: Sport mit Knieprothese ist erwünscht und sinnvoll. Allerdings sollten gelenkschonende Aktivitäten mit Maß und Ziel ausgeübt werden. Die Vorteile, die der gesamte Organismus durch sportliche Aktivitäten gewinnt (Förderung der Kondition, Durchblutung und Koordination), überwiegen die Risiken einer Verletzung. Patienten mit einer Knieprothese sollten sturz-, verletzungs- und kontaktintensive Sportarten meiden.
Auch die Belastungsintensität für die Kniegelenke ist ein Kriterium für die Auswahl der richtigen Sportart.
Grundsätzlich zu empfehlen sind Sportarten wie Nordic Walking, Schwimmen, Rudern, Golfen, Langlaufen, Gymnastik, Yoga, Wandern und Radfahren. Moderates Krafttraining ist ebenfalls gut geeignet.
Beim Reiten, Joggen, Skifahren, Tennis und Badminton kommt es sehr darauf an, wie intensiv und risikofreudig Sie diese Aktivitäten betreiben.
Gänzlich ungeeignet sind alle Kampfsportarten, Rugby und Hockey sowie Kontaktsportarten wie Fußball, Basketball, Handball und Volleyball. Denken Sie beim Sport daran, Ihre Kniebandagen zu tragen. Zudem sollten Sie sich vor dem Sport gut aufwärmen und Ihre Muskulatur dehnen. Vermeiden Sie unnötige Risiken und Überforderung.
Zweitmeinung zur Implantation einer Knieendoprothese
Um Patienten bei ihrer Entscheidungsfindung zu unterstützen, bietet der Kniespezialist Prof. Dr. Sven Ostermeier eine Begutachtung der medizinischen Unterlagen an. Er berät die Patienten hinsichtlich der bestmöglichen Behandlungsoption und veranlasst eventuell ergänzende Untersuchungen. Der Experte für Knieoperationen in der Gelenk-Klinik ist als Arzt für die Erbringung einer Zweitmeinung zur Knieendoprothese durch die Kassenärztliche Vereinigung (KV) zugelassen.
Häufig gestellte Fragen zum Thema Knieprothese
Wann ist der richtige Zeitpunkt für die Operation einer Knieprothese?
Einen optimalen Zeitpunkt für die Implantation einer Knieendoprothese gibt es nicht. Das wichtigste Kriterium ist der individuelle Leidensdruck des Patienten. Werden die Schmerzen zu stark und die langfristig erforderlichen Mengen an Schmerzmitteln zu groß, kann eine Prothese die Situation deutlich verbessern. Zudem ist es wichtig, den Eingriff durchzuführen, bevor der Verschleiß an Weichteilen (Seitenbänder, hinteres Kreuzband) und die Rückbildung der Muskeln zu weit fortgeschritten sind. Mit gesunden Bändern und leistungsfähiger Muskulatur startet der Patient wesentlich besser in die Reha. Damit sichert er sich auch die Aussichten auf ein gutes Ergebnis nach der Operation der Knieprothese.
Wie lange bleibt man nach Knieprothese im Krankenhaus?
Der stationäre Aufenthalt nach der Implantation einer Knieteilprothese dauert 3 bis 4 Tage. Bei der Operation einer Knie-TEP (Vollprothese) kann der stationäre Aufenthalt 5 bis 7 Tage dauern.
Wie lange dauert die Rehabilitation nach dem Einsatz einer Knieprothese?
Die Reha nach der Implantation einer Knieprothese dauert 2 bis 3 Wochen. Bei einer Knievollprothese kann es etwas länger dauern, weil die Operation belastender ist. Da bei einer Knieteilprothese ein kleinerer Schnitt genügt, ist der Heilungsvorgang schneller beendet. Es ist natürlich empfehlenswert, die in der Rehabilitation erlernten Übungen zum Trainieren der Muskeln und zur Verbesserung der Koordination lebenslang durchzuführen: Je besser die körperlichen Voraussetzungen sind, umso stärker wird die Knieprothese entlastet und von einer angemessen trainierten Muskulatur geführt. Begleitendes Training erhöht die möglichen Gehstrecken und die Lebensdauer einer Knieendoprothese erheblich.
Wie lange dauert die Krankschreibung (Arbeitsunfähigkeit) nach Knieprothese?
Übt ein Patient vor allem sitzende Tätigkeiten aus, muss er davon ausgehen, etwa sechs Wochen im Job zu fehlen. Patienten mit schwerer körperlicher Tätigkeit müssen sich vor der Wiedereingliederung in den Beruf gut beraten lassen. Schwere körperliche Arbeit und das Tragen schwerer Lasten reduzieren die Lebensdauer einer Knieprothese erheblich. Die maximale Belastung beträgt bei einer Knieprothese etwa 15 kg. Eine berufliche Änderung oder eine Änderung des Tätigkeitsschwerpunktes kann daher in einigen Fällen empfehlenswert sein.
Wann ist nach einer Knieprothesenoperation wieder Sport möglich?
In der Reha erlernt der Patient maßvolle, gut kontrollierte Kräftigungsübungen für die gelenkführende Beinmuskulatur. Wenn nach etwa 3 Monaten die Operationswunde gut abgeheilt ist und die Muskeln durch Physiotherapie wieder gestärkt sind, kann der Patient mit maßvollen Sporteinheiten, z. B. Radfahren, Wandern, Joggen, Skilanglauf oder Schwimmen, beginnen.
Wie lange hält eine Knieprothese?
Bei Knievollprothesen wurden regelmäßig Haltbarkeiten von bis zu 30 Jahren gesehen. Knieteilprothesen halten etwa 15–25 Jahre. Nur 5 % der Knieprothesen fallen bis zum 15. Jahr nach der Operation aus. Das bedeutet: Über 95 % aller Knieprothesen halten länger als 15 Jahre. Eine gesunde Lebensweise und Kontrolle des Körpergewichts können die Haltbarkeit einer Prothese verlängern.
Welcher Arzt ist der richtige für eine Knie-TEP?
Ihre Wahl sollte einen ausgewiesenen, zertifizierten Kniespezialisten treffen. Es gibt eine wichtige Entscheidungshilfe, um einen in der Knieendoprothetik erfahrenen Arzt zu erkennen: Eine Einrichtung mit dem Zertifikat EndoProthetikZentrum (EPZ) garantiert, dass die dort arbeitenden Spezialisten über Jahre hinweg viel Erfahrung gesammelt haben, mehr als 100 Knieprothesen pro Jahr operieren und in Diagnostik und Nachsorge strenge Qualitätsstandards erfüllen. Die orthopädische Gelenk-Klinik war das erste Endoprothetikzentrum Baden-Württembergs. Sie hält dieses Zertifikat schon seit der Einführung im Jahr 2014 und wurde unter der Leitung von Professor Dr. Sven Ostermeier zertifiziert.
Können gesetzlich versicherte Patienten mit Kniearthrose von einem Spezialisten der orthopädischen Gelenk-Klinik operiert werden?
Die orthopädische Gelenk-Klinik empfängt in der Ambulanz auch gesetzlich versicherte Patienten für eine ausführliche Diagnose und ambulant durchführbare Therapien. Wenn die Operation einer Knieendoprothese notwendig wird, besteht die Möglichkeit, den Eingriff in der angeschlossenen Privatklinik durchzuführen. Mit den meisten gesetzlichen Krankenkassen gibt es integrierte Versorgungsverträge. Außerdem bietet das Endoprothetikzentrum der Gelenk-Klinik den Kostenträgern von gesetzlich versicherten Patienten einen Tarif an, der dem Niveau der öffentlichen Krankenhäuser entspricht. In den meisten Fällen wird der Antrag gesetzlich versicherter Patienten nach Einreichen eines Kostenvoranschlages bei der Versicherung genehmigt. Auf diesem Wege können sich auch gesetzlich versicherte Patienten direkt einen hochspezialisierten Operateur aussuchen. Weitere Informationen zum Einsatz von Knieprothesen bei gesetzlicher Krankenversicherung gibt es bei den Versicherungsinformationen.
Literaturangaben
- Knieendoprothetik: Komplikation – Revision – Problemlösung (German Edition). (1998) (1 ed). Steinkopff.
- Becher, C., Szuwart, T., Ronstedt, P., Ostermeier, S., Skwara, A., Fuchs-Winkelmann, S. et al. (2010). Decrease in the expression of the type 1 PTH/PTHrP receptor (PTH1R) on chondrocytes in animals with osteoarthritis. Journal of orthopaedic surgery and research, 5.
- Becher, C., Huber, R., Thermann, H., Ezechieli, L., Ostermeier, S., Wellmann, M. et al. (2011). Effects of a surface matching articular resurfacing device on tibiofemoral contact pressure: results from continuous dynamic flexion-extension cycles. Archives of orthopaedic and trauma surgery, 131(3), 413–419.
- Bongartz, T., Halligan, C. S., Osmon, D. R., Reinalda, M. S., Bamlet, W. R., Crowson, C. S. et al. (2008). Incidence and risk factors of prosthetic joint infection after total hip or knee replacement in patients with rheumatoid arthritis. Arthritis Care & Research, 59(12), 1713–1720.
- Bretin, P., O'Loughlin, P. F., Suero, E. M., Kendoff, D., Ostermeier, S., Hüfner, T. et al. (2010). Influence of femoral malrotation on knee joint alignment and intra-articular contract pressures. Archives of orthopaedic and trauma surgery.
- Clark, J. P., Hudak, P. L., Hawker, G. A., Coyte, P. C., Mahomed, N. N., Kreder, H. J. et al. (2004). The moving target: a qualitative study of elderly patients' decision-making regarding total joint replacement surgery. The Journal of bone and joint surgery. American volume, 86-A(7), 1366–1374.
- Ding, C., Cicuttini, F., Scott, F., Cooley, H., Boon, C. & Jones, G. (2006). Natural history of knee cartilage defects and factors affecting change. Archives of internal medicine, 166, 651–8.
- Fortin, P. R., Clarke, A. E., Joseph, L., Liang, M. H., Tanzer, M., Ferland, D. et al. (1999). Outcomes of total hip and knee replacement: preoperative functional status predicts outcomes at six months after surgery. Arthritis and rheumatism, 42(8), 1722–1728.
- Hinkelmann, U. (2007). Die Endoprothese: Das künstliche Hüft- und Kniegelenk Schritt für Schritt erklärt. München: Elsevier.
- Hirschmann, M. T. (2016). Orthopädie: Schmerzen nach Knieprothese – was wann tun? Swiss Medical Forum, 16(5152), 1110–1112. EMH Media.
- Kennon, R. E. (2008). Hip And Knee Surgery: A Patient Guide To Hip Replacement, Hip Resurfacing, Knee Replacement, And Knee Arthroscopy. Lulu.com.
- Leiner, P. (2019). Teil-oder Totalendoprothese für das Knie? Orthopädie & Rheuma, 22(2), 16–16.
- Lützner, J., Lange, T., Schmitt, J., Kopkow, C., Aringer, M., Böhle, E., ... & Heller, K. D. (2018). S2k-Leitlinie: Indikation Knieendoprothese. Der Orthopäde, 47(9), 777–781.
- Richter, B. I., Kellner, S., Menzel, H., Behrens, P., Denkena, B., Ostermeier, S. et al. (2011). Mechanical characterization of nacre as an ideal-model for innovative new endoprosthesis materials. Archives of orthopaedic and trauma surgery, 131(2), 191–196.
- Richter, B. I., Ostermeier, S., Turger, A., Denkena, B. & Hurschler, C. (2010). A rolling-gliding wear simulator for the investigation of tribological material pairings for application in total knee arthroplasty. Biomedical engineering online, 9.
- Scharpf, A., Anke, B., Südkamp, N. P., & Mayr, H. O. (2017). Sportliche Aktivität nach Knieendoprothese mit rotierender Plattform. Sport-Orthopädie Sport-Traumatologie Sports Orthopaedics and Traumatology, 2(33), 169–170.
- Winiarsky, R., Barth, P. & Lotke, P. (1998). Total Knee Arthroplasty in Morbidly Obese Patients. J Bone Joint Surg Am, 80(12), 1770–4.
- der Deutschen Gesellschaft für Unfallchirurgie, A., Holz, U. & Wittner, B. (2011). Endoprothese bei Gonarthrose:.
- med Alexander Rümelin, D. (2005). Kursbuch Künstliche Gelenke: Wieder schmerzfrei leben – Die neuesten Methoden, Operationen, Nachsorge.
Thema: Arthrose und Arthrose im Knie
- Arthrose: Gelenkerhaltende und knochenerhaltende Therapie
- Kniearthrose (Gonarthrose)
- Knorpeltransplantation (ACT) bei Arthrose
- Symptome der Arthrose im Kniegelenk
- Sport bei Kniearthrose
Therapie der Kniearthrose
- Kniearthrose: Nahrungsergänzungsprodukte, Naturheilkunde, Schmerzmittel
- Kniearthrose: Medikamente, Nahrungsergänzung, Injektionen
- Übungen gegen Kniearthrose
- Operation bei Kniearthrose: Knorpeltransplantation, Gelenkerhalt und Knieprothese
- Retropatellararthrose (Kniescheibenarthrose)
- Knieendoprothese (Knie-TEP)
- Kniearthroskopie
- Laterale Knieteilprothese
- Knieteilprothesen







