- Ursachen und Risikofaktoren für eine Hüftdysplasie bei Babys
- Was ist der Unterschied zwischen Hüftdysplasie und Reifungsverzögerung?
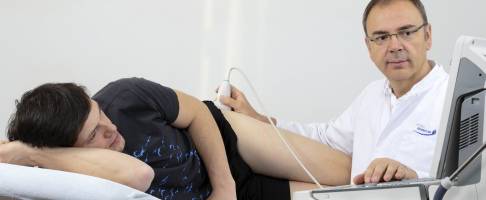
- Wichtige Vorsorgeuntersuchung U3: Ultraschall der Hüfte beim Kinderarzt
- Symptome und Anzeichen der Hüftdysplasie bei Babys
- Diagnose: Wie untersucht der Spezialist eine Hüftdysplasie bei Babys?
- Konservative Therapie der Hüftdysplasie bei Babys
- Wann muss eine Hüftdysplasie bei Kindern operiert werden?
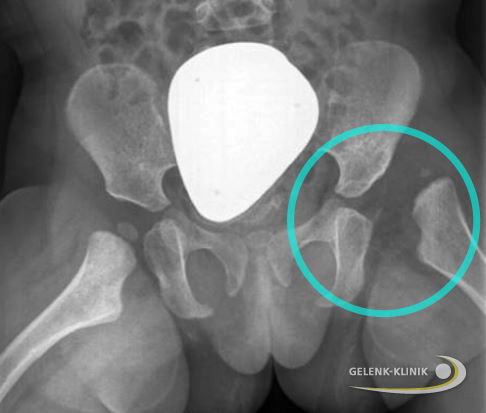 Das Röntgenbild zeigt eine Hüftluxation links mit verkleinertem Hüftkopfkern bei einem 18 Monate alten Kind. Rechts ist das Hüftgelenk normal ausgebildet. © Gelenk-Klinik
Das Röntgenbild zeigt eine Hüftluxation links mit verkleinertem Hüftkopfkern bei einem 18 Monate alten Kind. Rechts ist das Hüftgelenk normal ausgebildet. © Gelenk-Klinik
Die angeborene Hüftdysplasie bei Kindern ist eine Störung der Verknöcherung des Hüftgelenks, bei der die Gelenkpfanne (Acetabulum) den Oberschenkelknochen (Femur) nicht in ausreichendem Maß umfasst. Die Hüftdysplasie tritt bei etwa 3 von 100 Säuglingen auf und stellt die häufigste Fehlbildung des Knochenskeletts bei Neugeborenen dar. Mediziner sprechen bei dieser Fehlbildung auch von einer Überdachungsstörung des Hüftkopfes.
Ursachen und Risikofaktoren für eine Hüftdysplasie bei Babys
Weitere orthopädische Erkrankungen bei Kindern
Viele Strukturen des Säuglings sind zum Zeitpunkt der Geburt noch nicht vollständig ausgereift und bestehen teilweise aus weichem Knorpelgewebe ‒ so auch das Hüftgelenk. Erst nach der Geburt beginnt die Verknöcherung (Ossifikation) der beiden Gelenkpartner im Hüftgelenk.
Dabei können Anteile der Hüftgelenkspfanne auf einer Körperseite in ihrem Reifegrad hinter der anderen Seite zurückliegen. Sie ist zu kurz oder zu steil ausgebildet, um das obere Ende des Femurs ausreichend zu umfassen. Hier beginnt die eigentliche Hüftdysplasie. Gleichzeitig kann sich der Kopf des Oberschenkels entweder noch zentriert im Gelenk oder bereits teilweise oder vollständig außerhalb der Gelenkachse befinden (Hüftsubluxation bzw. Hüftluxation).
Bei der Entwicklung einer instabilen, dysplastischen Hüfte spielen genetische, mechanische, hormonelle Faktoren sowie Umwelteinflüsse eine Rolle. Die Hüftdysplasie gehört damit zu den multifaktoriell verursachten Erkrankungen.
Risikofaktoren für eine Hüftdysplasie beim Säugling
- Raummangel im Mutterleib
- Steißlage
- weibliches Geschlecht des Säuglings
- familiäre Vorbelastung
- zusätzliche neurologische oder muskuläre Erkrankungen, Stoffwechselstörungen, Chromosomenanomalien
- falsches Tragen des Säuglings: Beine in Streckstellung
- häufige Bauchlage des Babys
Raummangel im Mutterleib
Durch das Strampeln des Fötus im Mutterleib wird das Hüftgelenk in Beugehaltung gebracht und es formen sich schon zu einem frühen Zeitpunkt die Gelenkpartner der Hüfte. Ist die Bewegungsfreiheit des Fötus eingeschränkt, kann beispielsweise der Oberschenkelkopf (Caput femoris) über längere Zeit gegen den Pfannenrand gedrückt werden und dessen Verknöcherung behindern.
Folgende Faktoren führen zu räumlicher Enge im Mutterleib:
- hohes Geburtsgewicht des Säuglings
- Mehrlingsschwangerschaft
- sehr straffe Bauchmuskulatur der Mutter, häufig bei Erstgebärenden und Sportlerinnen
- geringe Fruchtwassermenge
Steißlage des Fötus im Uterus
Eine erhöhte Erkrankungsrate an Hüftdysplasien wird bei Babys beobachtet, die eine Steißlage im Mutterleib einnehmen. Das Ungeborene liegt nicht mit dem Kopf abwärts in der Fruchthöhle, sondern sitzt aufrecht mit dem Gesäß nach unten im Mutterleib. In dieser Orientierung befinden sich die Hüftgelenke in einer beengten Position, die sich nachteilig auf die natürliche Ausreifung auswirken kann.
Mädchen häufiger von Hüftluxation betroffen als Jungen
Mädchen sind deutlich häufiger von einer Hüftdysplasie betroffen als Jungen: Studien zufolge leiden weibliche Säuglinge doppelt bis 6-mal so häufig an einer Hüftdysplasie wie Jungen, abhängig von Art und Schwere der Fehlbildung. Dabei lassen sich Dysplasien zu etwa 60 Prozent am linken Hüftgelenk nachweisen, zu 20 Prozent sind entweder das rechte Gelenk oder beide Hüften betroffen.
Familiäre Vorbelastung für Hüftdysplasie
Im Fall einer positiven Familienanamnese liegt das Risiko, dass Eltern ein Kind mit angeborener Hüftdysplasie bekommen, deutlich erhöht zur übrigen Bevölkerung zwischen 10 und 20 Prozent. Der genaue Zusammenhang ist noch ungeklärt. Forscher nehmen an, dass eine Hüftdysplasie durch mehrere Genorte auf der DNA bestimmt wird: Eine Abweichung von der Norm bei einem Gen kann Effekte auf ein weiteres beteiligtes Gen haben. Eltern, die also selbst als Kind an einer Hüftdysplasie litten, haben eine erhöhte Wahrscheinlichkeit für ein Kind mit Hüftdysplasie.
Hüftdysplasie bei Kindern mit Down-Syndrom, Gelenksteife, offenem Rücken und Klumpfüßen
Eine angeborene Hüftdysplasie oder Hüftluxation wird gehäuft bei bestehenden neurologischen, muskulären und genetischen Grunderkrankungen beobachtet, zum Beispiel bei:
- angeborener Gelenksteife (Arthrogrypose multiplex)
- Spina bifida (“offener Rücken”)
- Klumpfüßen
- Chromosomenanomalien wie Trisomie 18 (Edwards-Syndrom), Trisomie 21 (Down-Syndrom) und dem Ullrich-Turner-Syndrom (X0-Zustand)
Gestreckte Beinstellung in den ersten Lebenswochen hemmt die Hüftentwicklung
In Volksgruppen, bei denen Mütter die Säuglinge in Wickeltüchern tragen, treten fast keine Hüftdysplasien auf. Die Beine der Neugeborenen sind in diesen Tragevorrichtungen leicht abgespreizt (Abduktion) und befinden sich in Beugehaltung (Flexion). Diese Beinhaltung scheint die Nachreifung des noch nicht verknöcherten, instabilen Hüftgelenkes zu stimulieren.
 In einem Tragetuch nehmen die Beine des Babys eine abgespreizte und leicht gebeugte Haltung ein, die sich positiv auf die Hüftreifung nach der Geburt auswirkt. © Newman Studio, Adobe Stock
In einem Tragetuch nehmen die Beine des Babys eine abgespreizte und leicht gebeugte Haltung ein, die sich positiv auf die Hüftreifung nach der Geburt auswirkt. © Newman Studio, Adobe Stock
Eine überwiegende Streckstellung der Beine führt mit höherer Wahrscheinlichkeit zu einer Hüftdysplasie mit unvollständiger Überdachung des Hüftkopfes. Dies betrifft insbesondere indigene Völker in nordischen Regionen, bei denen Säuglinge traditionell auf dem Rücken in gestreckter, fixierter Haltung auf einem Wickelbrett getragen werden.
Welches Tragetuch eignet sich für Babys mit Hüftdysplasie?
Wichtig beim Tragen von Babys ist, dass die Beine im Tragetuch eine Spreiz-Hock-Haltung einnehmen. Man nennt diese Position auch Froschhaltung. Diese gleichzeitige Beugung und Abspreizung des Hüftgelenks ist für Babys mit einer Reifeverzögerung sehr wichtig und stimuliert die Entwicklung zu einem gesunden Hüftgelenk. Statt einem Tragetuch können Eltern auch eine ergonomische Babytrage nutzen.
Strampeln ist wichtig für die Entwicklung des Hüftgelenks
Studien zufolge scheint eine häufige Bauchlagerung bei Säuglingen ebenfalls einen negativen Effekt auf die regelgerechte Ausreifung des kindlichen Hüftgelenkes zu haben. Die Bauchlage führt zwar zu einer zügigen Entwicklung der Schultermuskulatur, verhindert aber die natürlichen Strampelbewegungen des Babys. Die Rückenlage fördert Abduktion und Beugung im Hüftgelenk und lässt die Pfannenüberdachung beim Säugling nachreifen und in korrekter Stellung verknöchern.
Was ist der Unterschied zwischen Hüftdysplasie und Reifungsverzögerung?
Einige Säuglinge weisen bei der Geburt ein von der Normalform abweichendes Hüftgelenk auf. In den meisten Fällen erreicht es allerdings mit der Zeit die Normalform, indem es nachreift. Aus diesem Grund verwenden Experten in diesen Fällen statt dem Begriff “kindliche Hüftdysplasie” eher die Bezeichnung “Reifungsverzögerung”.
Sind bereits beim Neugeborenen konkrete Fehlstellungen vorhanden, spricht man von einer angeborenen (kongenitalen oder primären) Hüftdysplasie. Es können ein oder beide Hüftgelenke betroffen sein. In vielen Fällen ist ausschließlich die linke Hüfte krankhaft verändert.
Welche Schweregrade einer angeborenen Hüftdysplasie gibt es?
Der Arzt unterscheidet bei einer angeborenen Hüftdysplasie drei Schweregrade:
Hüftreifeverzögerung
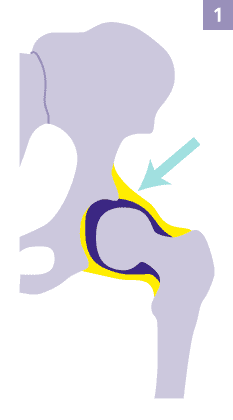 Bei einer Hüftreifeverzögerung überdacht die Hüftpfanne bei der Geburt auf einer Körperseite den Kopf des Oberschenkels nur unvollständig. © Gelenk-Klinik
Bei einer Hüftreifeverzögerung überdacht die Hüftpfanne bei der Geburt auf einer Körperseite den Kopf des Oberschenkels nur unvollständig. © Gelenk-Klinik
Das “Dach” des Hüftgelenkes, die Gelenkpfanne, reift verglichen mit der gesunden Hüfte des Kindes zeitlich verzögert. Der Kopf des Oberschenkels liegt zwar zentral im Gelenk, ist aber von der unterentwickelten Hüftpfanne nicht ausreichend überdacht. In vielen Fällen reift der Knochen von alleine in den ersten Lebenswochen nach. Breites Wickeln beispielsweise unterstützt dabei die normale Hüftentwicklung des Kindes.
Unvollständige Hüftverrenkung oder Hüftsubluxation (eigentliche Hüftdysplasie)
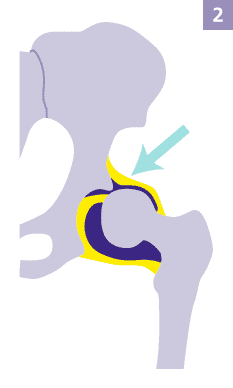 Der Oberschenkelkopf liegt noch im Hüftgelenk, behindert aber durch seine dezentrale Lage die Verknöcherung. © Gelenk-Klinik
Der Oberschenkelkopf liegt noch im Hüftgelenk, behindert aber durch seine dezentrale Lage die Verknöcherung. © Gelenk-Klinik
Noch sitzt der Oberschenkelkopf innerhalb des Hüftgelenkes, aber er behindert durch seine verschobene Lage eine regelgerechte Ausreifung der Gelenkpfanne. Wenn das Hüftgelenk in dieser Fehlstellung verknöchert, besteht die Gefahr einer frühzeitigen Abnutzung von Knochen und Knorpel. Mit der Ultraschall-Untersuchung bestimmt der Arzt den Schweregrad der Hüftdysplasie und leitet eine stadiengerechte Therapie ein.
Wird die Hüftdysplasie bei Kleinkindern nicht oder nicht konsequent genug behandelt, äußert sich das im Erwachsenenalter häufig durch vorzeitigen Verschleiß des Hüftgelenks und starke Hüftschmerzen.
Vollständige Hüftverrenkung oder Hüftluxation
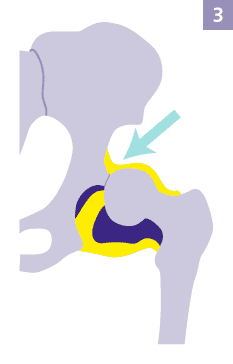 Sehr selten liegt bei Neugeborenen eine Hüftluxation vor: Der Oberschenkelkopf liegt nicht mehr zentral im Gelenk und ist nach oben weggerutscht. © Gelenk-Klinik
Sehr selten liegt bei Neugeborenen eine Hüftluxation vor: Der Oberschenkelkopf liegt nicht mehr zentral im Gelenk und ist nach oben weggerutscht. © Gelenk-Klinik
In seltenen Fällen kann bereits bei Neugeborenen eine Hüftluxation vorliegen. Der Gelenkkopf liegt kaum oder nicht mehr innerhalb des Gelenkes. Das gesamte Hüftgelenk ist auf der betroffenen Seite instabil, da der Oberschenkelkopf nach oben über die zu kurze Gelenkpfanne rutscht. Oft ist bereits die Abspreizbewegung in der Hüfte eingeschränkt und der Arzt kann durch manuellen Druck ein Ein-Ausrenk-Phänomen im Gelenk feststellen (Ortolani-Zeichen).
Wird die Hüftdysplasie bei Kleinkindern nicht oder nicht konsequent genug behandelt, äußert sich das als Restdysplasie im Erwachsenenalter mit vorzeitigem Verschleiß des Hüftgelenks (Coxarthrose) und starken Bewegungseinschränkungen.
Wichtige Vorsorgeuntersuchung U3: Ultraschall der Hüfte beim Kinderarzt
Fehlbildungen der Hüfte zeigen sich dem Kinderarzt in der dritten Vorsorgeuntersuchung für Kinder, der U3. Die U3 wird regulär zwischen der 3. und 8. Lebenswoche durchgeführt. In den meisten Fällen ist es das erste Mal, dass Eltern und Kind den Kinderarzt in der Praxis aufsuchen, da die ersten beiden Früherkennungsuntersuchungen noch in der Klinik stattfinden. Die Kosten für alle U-Untersuchungen übernehmen die Krankenkassen.
Sind in der Familie Hüftdysplasien oder andere Fehlbildungen der Hüfte bekannt, empfehlen Kinderärzte eine sonografische Untersuchung des Säuglings bereits in den ersten zwei Lebenswochen. Denn je früher eine Dysplasie erkannt wird, desto schneller und erfolgreicher kann sie konservativ behandelt werden vor dem Hintergrund des exponentiellen Wachstums der kindlichen Hüfte. Zu den Möglichkeiten zählen:
- breites Wickeln mit Einlage eines Handtuchs
- doppeltes Wickeln, zuerst mit einer passenden, darüber mit einer größeren Windel
- Tragen einer Spreizwindel
Eine frühzeitige Therapie hat sehr gute Aussichten auf Erfolg und vermeidet gravierende Spätfolgen im Erwachsenenalter.
Symptome und Anzeichen der Hüftdysplasie bei Babys
- oft symptomlos, aber meist für Eltern und Arzt sichtbare Veränderungen
- ungleiche Gesäßfalten
- unterschiedliche Beinlängen
- Schonung eines Beines mit eingeschränktem Abspreizen
- positives Ortolani-Zeichen (Ein-Ausrenk-Phänomen)
- ab Laufalter evtl. Einsinken auf erkrankter Seite und Leistenschmerzen
In den meisten Fällen verlaufen eine Reifeverzögerung und eine stabile Hüftdysplasie bei Neugeborenen beschwerde- und schmerzfrei. Beide sind vor allem im Ultraschallbild zu erkennen.
Bei instabilen Hüftdysplasien und Luxationen sind für den untersuchenden Arzt und die Eltern oft Veränderungen in der Beweglichkeit der Beine oder beim Abspreizen sichtbar.
Auch asymmetrische Gesäßfalten, unterschiedliche Beinlängen und positive Ortolani-Zeichen sind mögliche Anzeichen. Bei vielen Säuglingen bildet sich eine Hüftreifestörung mit Unterstützung durch breites Wickeln wieder zurück. Dagegen muss jede Art von Hüftdysplasie ärztlich behandelt werden.
Bei einer unbehandelten Hüftdysplasie bis ins Laufalter hinein ist die Fehlstellung bereits zum Teil verknöchert und verursacht oft Schmerzen im Bereich der Hüfte und Leisten. Eventuell verändert sich bereits jetzt das Gangbild des Kindes und man kann ein einseitiges Einsinken auf der erkrankten Körperseite beobachten.
Diagnose: Wie untersucht der Spezialist eine Hüftdysplasie bei Babys?
Ein Schwerpunkt der Vorsorgeuntersuchung U3 ist die Erkennung von Hüftdysplasien und -fehlbildungen. Nach einer eingehenden körperlichen Untersuchung, bei der der Kinderarzt auch die Reflexe des Säuglings prüft, führt er die schmerz- und strahlungsfreie Sonografie-Untersuchung durch.
Körperliche Untersuchung des Säuglings bei Hüftdysplasie: Abduktionstest, Gesäßfalten- und Beinlängenprüfung
Der Kinderarzt prüft die Beweglichkeit der kindlichen Hüftgelenke, indem er die Abduktion im Hüftgelenk untersucht. In einem gesunden Hüftgelenk beträgt die mögliche Abspreizung zur Seite etwa 70 Grad. Ein länger bestehendes instabiles, dezentriertes oder luxiertes Gelenk ist um mindestens 10 Grad weniger abspreizbar.
 Nach Anleitung durch einen Kinderarzt können Eltern mit ihrem Säugling verschiedene Übungen durchführen, die sich positiv auf eine normale Entwicklung des Hüftgelenks auswirken. Die sogenannte “Froschhaltung”, das heißt Abspreizen der Beine bei gleichzeitig leichter Beugung, fördert die richtige Positionierung des Oberschenkelkopfes im Gelenk und stimuliert die Verknöcherung der Hüftpfanne. © arizanko, Adobe Stock
Nach Anleitung durch einen Kinderarzt können Eltern mit ihrem Säugling verschiedene Übungen durchführen, die sich positiv auf eine normale Entwicklung des Hüftgelenks auswirken. Die sogenannte “Froschhaltung”, das heißt Abspreizen der Beine bei gleichzeitig leichter Beugung, fördert die richtige Positionierung des Oberschenkelkopfes im Gelenk und stimuliert die Verknöcherung der Hüftpfanne. © arizanko, Adobe Stock
Eine Asymmetrie der Hautfalten im Gesäßbereich kann ebenso wie ein Beinlängenvergleich den Verdacht auf eine vorliegende Hüftdysplasie beim Kind ergeben. Eventuell führt der Kinderarzt den Ortolani-Test durch: Er bewegt die Oberschenkel des auf dem Rücken liegenden Säuglings senkrecht in Richtung Wirbelsäule und dann nach außen. Lag beim Kind eine Hüftsubluxation vor, gleitet der Oberschenkelkopf mit einem typischen Klickgeräusch in die Hüftpfanne. Das klickende Einrenkgeräusch gilt als positives Ortolani-Zeichen. Der Ortolani-Test darf nur einmal durchgeführt werden, da sonst der knorpelige Pfannenrand Schaden nehmen kann.
Für die exakte Diagnostik einer Hüftdysplasie wird der Arzt im Anschluss eine sonografische Untersuchung der Hüfte anschließen.
Bildgebende Untersuchung bei Hüftdysplasie des Säuglings: Ultraschall
Seit dem Jahr 1996 stellt die Ultraschalldiagnostik der Hüfte den Goldstandard bei der Früherkennung von Fehlbildungen im Hüftgelenk dar. Die genauen Messbedingungen und die Klassifikation der Ergebnisse legte vor über einem Vierteljahrhundert der österreichische Orthopäde Professor Reinhard Graf fest.
Hüft-Ultraschall nach Graf: normierte Früherkennung angeborener Hüftdysplasien
Der Hüft-Ultraschall ist in Deutschland die am häufigsten angewendete Screening-Methode bei Kindern. Für die standardisierte Einordnung der Variationen des kindlichen Hüftgelenkes und seiner Fehlstellungen ist es wichtig, dass der Untersucher den Vorgaben entsprechend vorgeht:
- seitliche Lagerung des Säuglings, oft in einer u-förmigen Lagerungsschiene
- Positionierung des Schallkopfes auf dem Trochanter major, dem großen Rollhügel an der Seite des Oberschenkelknochens
- korrekte Darstellung des knöchernen Unterrandes des Darmbeins (Erker des Os ilium), des Pfannendaches und des Labrum acetabuli (Hüftgelenkslippe)
- Einzeichnen der Messlinien entlang der ermittelten Basislinien auf dem Ultraschallbild und Darstellung der relevanten Winkel alpha und beta
Ermittlung der Knochen- und Knorpelwinkel
Eine reproduzierbare Ultraschalltechnik ergibt vergleichbare Daten, die sich sowohl zur Typeneinteilung als auch zur Verlaufskontrolle eignen. Die Klassifizierung der kindlichen Hüftfehlbildungen führt der Arzt entsprechend der alpha- und beta-Winkel durch, die sich nach der Ultraschalluntersuchung durch Einzeichnen der Messlinien ergeben haben.
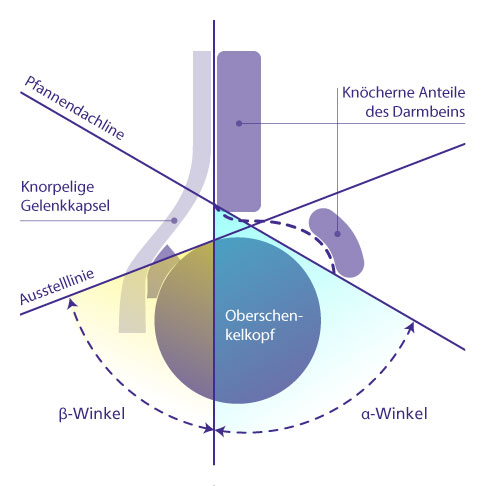 Darstellung der Lage des Knochenwinkels α und des Knorpelwinkels β im Ultraschallbild. Bei der sonografischen Vorsorgeuntersuchung bestimmt der Arzt den Hüfttyp des Kindes entsprechend der ermittelten Winkel und leitet evtl. entsprechende therapeutische Maßnahmen ein. © Gelenk-Klinik
Darstellung der Lage des Knochenwinkels α und des Knorpelwinkels β im Ultraschallbild. Bei der sonografischen Vorsorgeuntersuchung bestimmt der Arzt den Hüfttyp des Kindes entsprechend der ermittelten Winkel und leitet evtl. entsprechende therapeutische Maßnahmen ein. © Gelenk-Klinik
Der Knochenwinkel α wird durch die Pfannendachlinie und die Grundlinie im Sonografiebild definiert. Die Schenkel des Knorpelwinkels β bilden die Ausstell- oder Knorpeldachlinie und die Grundlinie.
Einteilung der Hüfttypen: Winkelmessung beschreibt die Reife des Hüftgelenks
Der untersuchende Arzt ermittelt anhand der anatomischen Strukturen mit den individuellen Knorpel- und Knochenwinkeln einen therapeutischen Plan für den Säugling.
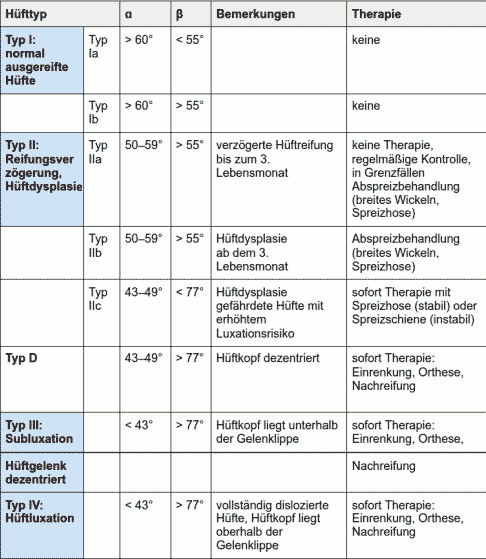 Tabelle: Einteilung der sonographischen Hüfttypen nach Graf. © Gelenk-Klinik
Tabelle: Einteilung der sonographischen Hüfttypen nach Graf. © Gelenk-Klinik
Mit den Ergebnissen der Hüftsonografie erhält der Spezialist eine Typisierung des kindlichen Hüftgelenkes und er kann im Anschluss stadiengerecht eine adäquate Therapie beginnen.
Konservative Therapie der Hüftdysplasie bei Babys
Neben dem Alter des Kindes ist die Art der Hüftdysplasie ausschlaggebend für die Wahl der konservativen Behandlungsmethode.
Hüfttypen II a, II b, II c: Nachreifung mit Spreizhose oder Tübinger Schiene
Bei Säuglingshüften mit einer Reifungsverzögerung helfen meist spezielle Spreizhosen oder breites Wickeln mit mehreren Windellagen übereinander, die Beine in einer gebeugten und abgespreizten Position zu halten.
Bei unzureichender Besserung und Babys mit den Hüfttypen II b und II c hat hat sich die Tübinger Schiene bewährt: Dabei handelt es sich um ein einfaches Hilfsmittel, das aus zwei Beinschalen für den Oberschenkel und einer stabförmigen Spreizhilfe besteht, die über ein Schulterband gespannt werden. Mithilfe der Orthese erreicht der Arzt eine Abspreizung von über 50 Grad und eine Beugung von 90 Grad, wodurch der Hüftkopf die zu steil stehende, noch knorpelige Hüftpfanne in eine normale Position formt.
Alle 4 Wochen führt der Arzt sonographische Verlaufskontrollen bis zur vollständigen Ausheilung durch, die etwa nach 8-12 Wochen erreicht ist. Zusätzliche Kontrollen zu Beginn des Laufalters und im 5. Lebensjahr sichern das Therapieergebnis.
Bei Grenzfällen prüft der behandelnde Arzt engmaschig die spontane Nachreifung des Hüftgelenkes und leitet wenn nötig Therapien in die Wege, bevor die Verknöcherung weiter fortschreitet. Ab dem 8. Lebensmonat eignen sich für Diagnostik und Verlaufskontrolle Röntgenaufnahmen, welche die zunehmende Verknöcherung darstellen.
Hüfttypen D, III, IV: Reposition luxierter Gelenke, Orthese, Becken-Bein-Gips und Hüftbeugeschiene
Bei einer instabilen Hüftdysplasie vom Typ II c und den Hüfttypen D, III und IV erfolgt die Therapie in drei aufeinanderfolgenden Phasen:
- Reposition: Zuerst bringt der Arzt den Hüftkopf wieder in die richtige Position zentral im Hüftgelenk. Dies kann entweder manuell, durch Anlegen einer Pavlik-Bandage oder operativ in Narkose erfolgen. Das empfindliche, noch aus Knorpel bestehende Pfannendach wird damit entlastet. In den ersten Lebenswochen ist meist eine manuelle, schmerzfreie Reposition ohne chirurgischen Eingriff möglich, da die Verknöcherung noch nicht weit fortgeschritten ist. Falls ein Hindernis durch Weichteile im Gelenkbereich die Rückstellung des Hüftkopfes unmöglich macht, ist ein operativer Eingriff mittels offener Hüftgelenkseinstellung unumgänglich.
- Retention: Mithilfe einer Pavlik-Orthese oder einem Beckenbeingips nach Fettweis wird das Hüftgelenk mit zentriertem Hüftkopf für 24 Stunden täglich für mindestens 8 Wochen ruhiggestellt. Die Beine des Säuglings nehmen in dieser Orthese eine “Froschstellung” ein. Zu den Sitz-Hock-Anfertigungen gehören beispielsweise die Pavlik-Bandage und der Fettweis-Gips. In dieser Position stabilisiert sich das kindliche Hüftgelenk und es wird einer erneuten Verrenkung vorgebeugt. Eine wichtige Voraussetzung für das Gelingen dieser recht zeitaufwändigen Therapie ist die Unterstützung der Maßnahme durch die Eltern.
- Nachreifung: Im Anschluss legt der Arzt dem Kind eine Hüftbeugeschiene an, damit sich die erkrankte Hüfte vollständig und in korrekter Stellung entwickeln kann.
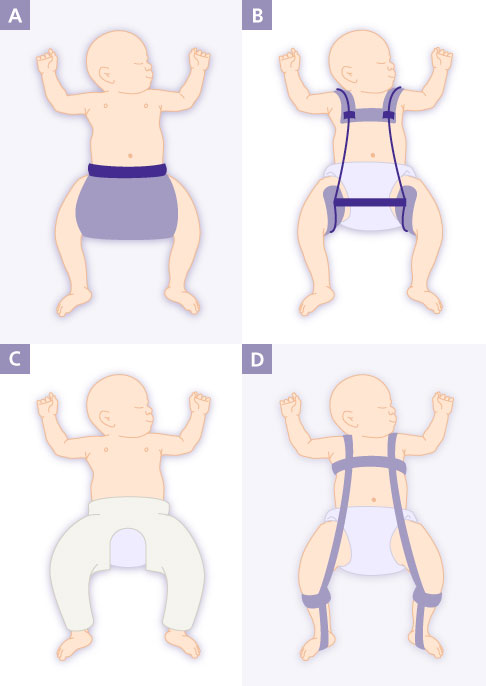 Je nach Alter des Säuglings und Schwere der Hüftdysplasie kommen unterschiedliche orthopädische Korrekturhilfen zur Anwendung. A: Spreizhose oder Spreizwindel zur Behandlung einer Hüftreifestörung. B: Die Tübinger Spreizschiene wird ebenfalls bei Hüftdysplasien bis zum Typ IIc eingesetzt. Der Fettweis-Gips (C) und die Pavlik-Bandage (D) werden dem Kleinkind in der Retentionsphase angepasst, wenn vorher eine Reposition durch den Arzt erfolgte. Beide halten die Beine in einer Sitz-Hock-Position (“Froschstellung”) bis zur Ausreifung des Hüftgelenkes. © Gelenk-Klinik
Je nach Alter des Säuglings und Schwere der Hüftdysplasie kommen unterschiedliche orthopädische Korrekturhilfen zur Anwendung. A: Spreizhose oder Spreizwindel zur Behandlung einer Hüftreifestörung. B: Die Tübinger Spreizschiene wird ebenfalls bei Hüftdysplasien bis zum Typ IIc eingesetzt. Der Fettweis-Gips (C) und die Pavlik-Bandage (D) werden dem Kleinkind in der Retentionsphase angepasst, wenn vorher eine Reposition durch den Arzt erfolgte. Beide halten die Beine in einer Sitz-Hock-Position (“Froschstellung”) bis zur Ausreifung des Hüftgelenkes. © Gelenk-Klinik
Wann muss eine Hüftdysplasie bei Kindern operiert werden?
Wenn die frühen konservativen Behandlungen einer Hüftdysplasie beim Säugling nicht erfolgreich sind, ist ein operativer Eingriff am Hüftgelenk notwendig.
Es stehen verschiedene operative Verfahren zur Verfügung. Neben einer offenen Reposition luxierter Gelenke wird bei allen Operationen die Form und Position der Hüftpfanne überprüft und bei Bedarf korrigiert. Der Hüftkopf passt anschließend wieder optimal in die Gelenkpfanne, das Hüftgelenk ist stabil und es besteht in Zukunft nicht die Gefahr einer Luxation oder von Spätschäden.
In einigen Fällen wird der Oberschenkelkopf mithilfe eines Drahtes in der Hüftpfanne in Position gehalten. Nach der Operation passt der Arzt eine Schiene oder einen Gips an, um das Gelenk in der gewünschten Stellung zu stabilisieren.
Insgesamt sind die chirurgischen Möglichkeiten so differenziert und individuell wie die festgestellten Gelenkfehlstellungen bei den Kindern. Erfahrene Operateure beseitigen Hüftdeformitäten im Jugendalter beispielsweise mittels verschiedener Beckenosteotomie-Techniken, welche die Hüftkopfstellung oder die Pfannenüberdachung verbessern. Der Begriff “Osteotomie” beschreibt, dass knöcherne Strukturen operativ in eine anatomisch korrekte Position umgestellt und in dieser Position mithilfe von Schrauben oder Platten fixiert werden, bis der Heilungsprozess abgeschlossen ist.
Wie lange ist mein Kind nach einer Operation wegen Hüftdysplasie krank?
Eine generell gültige Aussage kann an dieser Stelle nicht getroffen werden. Den zeitlichen Ablauf eines operativen Eingriffs besprechen Eltern am besten mit dem behandelnden Arzt.
In der Regel dauert der stationäre Aufenthalt in der Klinik circa 10 Tage. Ab dem 2. postoperativen Tag steht das Kind mit Assistenz auf und mobilisiert langsam das Bein. In den folgenden 6 Wochen darf das Bein auf der operierten Hüftseite Bodenkontakt haben, aber nicht belastet werden.
In der 7. bis 12. Woche nach der Operation sind auf der operierten Seite 20 Kilogramm Belastung erlaubt. Der Physiotherapeut legt in der stationären Zeit fest, wie stark die Hüfte gebeugt werden darf. Meist beträgt der erlaubte Beugungswinkel in den ersten 6 Wochen 60 Grad, in den folgenden Wochen dann 90 Grad.
Die begleitende Krankengymnastik dient dazu, das Gangbild zu normalisieren und die Muskeln zu stärken. Nach etwa einem halben Jahr darf das Kind wieder geeignete Sportarten wie Radfahren oder Schwimmen ausüben.
Literaturangaben
- Chan A., McCaul KA, Cundy PJ, Haan EA, Byron-Scott R. (1997). Perinatal risk factors for developmental dysplasia of the hip. Arch Dis Child Fetal Neonatal, 76, F94–100.
- De Pellegrin, M., & Bonifacini, C. (2016). Einfluss des Alters in der Frühbehandlung einer schweren Hüftdysplasie auf die Pfannendachentwicklung. OUP, 5, 408–412.
- Eberhardt, O., & Fernandez, F. F. (2019). Hüftdysplasie – Teil 1: Im Kindes- und Jugendalter. Orthopädie und Unfallchirurgie up2date, 14(05), 519–531.
- Eberhardt, O., & Wirth, T. (2020). Erratum zu: Hüftdysplasie – Neues und Bewährtes. Der Orthopäde, 1–1.
- Engelhardt P. (1988). Die Bedeutung des Zentrumeckenwinkels zur Prognose der Dysplasiehüfte 50 Jahre nach Erstbeschreibung durch G. Wiberg. Orthopade, 17, 463–7.
- Exner GU, Mieth D. (1987). Sonographisches Hüftdysplasie-Screening beim Neugeborenen. Schweiz Med Wochenschr, 117, 1015–20.
- Graf R., Lercher K. (2010). Sonographie der Säuglingshüfte und therapeutische Konsequenzen. Ein Kompendium, 13 Tabellen. 6. vollst. überarb. Aufl. Stuttgart: Thieme.
- Graf R. (1984). Fundamentals of sonographic diagnosis of infant hip dysplasia. J Pediatr Orthop, 4, 735–40.
- Graf R. (1980). The diagnosis of congenital hip-joint dislocation by the ultrasonic Combound treatment. Arch Orthop Trauma Surg, 97, 117–33.
- Grill F., Muller D. (1997). Ergebnisse des Hüftultraschallscreenings in Österreich. Orthopäde, 26, 25–32.
- Günther, K. P., Goronzy, J., Franken, L., Hartmann, A., & Thielemann, F. (2018). Natürlicher Verlauf bei Hüftdysplasie und Operationsergebnisse. Arthroskopie, 31(4), 283–293.
- Henle, P., Tannast, M., Siebenrock, K.A. (2008). Bildgebende Diagnostik der Hüftdysplasie. Orthopäde, 6, 525–531.
- Klapsch, W., Tschauner, C., Graf, R. (1991). Kostendämpfung durch die generelle sonographische Hüftvorsorgeuntersuchung. Monatsschr Kinderheilkd, 139, 141–3.
- Kolb, A., Windhager, R., & Chiari, C. (2016). Kongenitale Hüftdysplasie, Screening und Therapie. Monatsschrift Kinderheilkunde, 164(4), 323–333.
- Menkens, S., Betthäuser, A., Hille, E. (2003). 10-Jahres Ergebnisse nach konservativer Therapie der Hüftreifungsstörungen des Neugeborenen. Reichel, ed. Langzeitergebnisse in der Kinderorthopädie. Steinkopf Verlag.
- Schilt, M. (2001). Optimaler Zeitpunkt des Hüftsonographie-Screenings. Ultraschall in der Medizin, 22(01), 39–47.
- Rühmann, O., Lazović, D., Bouklas, P., & Rössig, S. (1998). Ultrasound hip joint screening in newborn infants. Is twin pregnancy a risk factor for dysplasia? Ultraschall in der Medizin, 19(2), 64–69.
- Tönnis, D., & Brunken, D. (1968). Differentiation of normal and pathological acetabular roof angle in the diagnosis of hip dysplasia. Evaluation of 2294 acetabular roof angles of hip joints in children. Archiv für orthopädische und Unfall-Chirurgie, 64(3), 197.
- Tönnis, D. (2013). Die angeborene Hüftdysplasie und Hüftluxation im Kindes- und Erwachsenenalter: Grundlagen, Diagnostik, konservative und operative Behandlung. Springer-Verlag.