- Was ist ein Impingement-Syndrom der Hüfte?
- Symptome des Impingement-Syndroms der Hüfte
- Ursachen der einseitigen Hüftschmerzen durch Impingement-Syndrom der Hüfte
- Arten der Hüftblockade: Pincer-Impingement und Cam-Impingement
- Diagnose des Impingement-Syndroms der Hüfte
- Übungen bei Impingement-Syndrom der Hüfte
- Konservative Behandlung des Hüftimpingements
- Operative Behandlung des Hüftimpingements
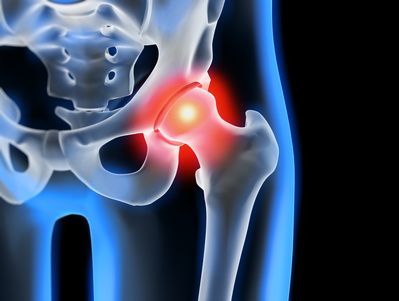 Beim Impingement-Syndrom der Hüfte kommt es zu einer Blockade im Gelenk. Diese kann mit Schmerzen und Bewegungseinschränkungen einhergehen. © peterschreiber.media, Fotolia
Beim Impingement-Syndrom der Hüfte kommt es zu einer Blockade im Gelenk. Diese kann mit Schmerzen und Bewegungseinschränkungen einhergehen. © peterschreiber.media, Fotolia
Das Impingement-Syndrom der Hüfte wird auch als einklemmende oder blockierte Hüfte bezeichnet. Dabei ist der Gelenkspalt zwischen dem Kopf des Oberschenkelknochens und der Hüftgelenkspfanne (Acetabulum) aufgrund von knöchernen Veränderungen verschmälert. Man spricht daher auch von einem femoroacetabulären Impingement, kurz FAI.
Vor allem beim Bewegen des Hüftgelenks leiden Betroffene unter starken Schmerzen, die bis in den Oberschenkel ausstrahlen können. Bei einem beginnenden Hüftimpingement können die Schmerzen mit entzündungshemmenden Schmerzmitteln oder Bewegungsübungen behandelt werden. Um die Ursache einer blockierten Hüfte zu behandeln, ist ein operativer Eingriff durch einen Hüftspezialisten erforderlich.
Was ist ein Impingement-Syndrom der Hüfte?
Externer Inhalt von youtube.com
Beim femoroacetabulären Impingement (FAI) besteht eine Enge zwischen Hüftkopf und Hüftpfanne. Stoßen die Knochen durch diese Enge bei starker Beugung aneinander, können gelenknahe Strukturen wie die Gelenklippe oder der Gelenkknorpel eingeklemmt und verletzt werden. Es entstehen starke, stechende Schmerzen in der Leistengegend.
Symptome des Impingement-Syndrom der Hüfte
- tiefsitzende Leistenschmerzen und Hüftschmerzen
- bewegungsabhängige Schmerzen, zum Beispiel nach sportlicher Aktivität
- Hüftschmerzen nach langem Sitzen
- in den Oberschenkel ausstrahlende Schmerzen
- Bewegungseinschränkung der Hüfte
- Schmerzen bei Innenrotation der Hüfte
- in fortgeschrittenem Stadium: Ruheschmerzen
Externer Inhalt von youtube.com
Ein beginnendes Hüftimpingement führt in der Regel nur zeitweise zu Beschwerden. Unter Belastung (z. B. beim Sport) treten Schmerzen in Hüfte und Leiste auf, die bis in den Oberschenkel ausstrahlen können. In Ruhe gehen die Schmerzen häufig wieder zurück. Allerdings kann auch langes Sitzen die Hüfte belasten und Beschwerden verursachen.
In späteren Krankheitsstadien führen bereits kurze Gehstrecken oder längeres Stehen zu starken Hüftschmerzen. Treppensteigen oder Bergauflaufen ist für Betroffene sehr unangenehm und schmerzhaft. Die Hüftbeugung und Innenrotation des Beines verursachen tiefliegende, stechende Schmerzen in der Hüfte. Durch den Anschlag der Knochen blockiert die Hüfte, was das Gelenk zunehmend in seiner Bewegung einschränkt. Diese Blockade der Hüfte ist für die Patienten deutlich spürbar und schränkt sie in ihrer Mobilität extrem ein.
Ursachen der einseitigen Hüftschmerzen durch Impingement-Syndrom der Hüfte
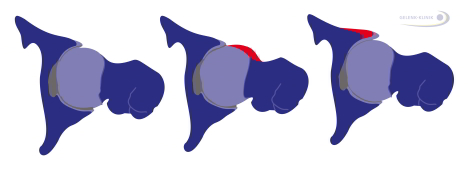 Links: gesundes Hüftgelenk. Mitte: Cam-Impingement mit einer Formabweichung des Oberschenkelkopfes. Rechts: Pincer-Impingement mit einer Deformität der Hüftgelenkspfanne. © Gelenk-Klinik
Links: gesundes Hüftgelenk. Mitte: Cam-Impingement mit einer Formabweichung des Oberschenkelkopfes. Rechts: Pincer-Impingement mit einer Deformität der Hüftgelenkspfanne. © Gelenk-Klinik
Eine Abweichung von der normalen Struktur des Hüftkopfes oder des Pfannendaches ist die Ursache für ein FAI (femoroacetabuläres Impingement). Solche anatomische Varianten bewirken, dass bei bestimmten Bewegungen der Hüftkopf und Pfannendach aneinander schlagen (rot markiert). Durch das immer wiederkehrende Anstoßen und die dadurch verursachten Einklemmungen kommt es zu Verletzungen der knorpeligen Gelenklippe der Hüftpfanne und am Gelenkknorpel. Das Hüftimpingement wurde in aktuellen Studien als wichtigste Ursache für eine sekundäre Hüftgelenksarthrose identifiziert.
Externer Inhalt von youtube.com
Arten der Hüftblockade: Pincer-Impingement und Cam-Impingement
Man unterscheidet zwei Formen des Hüftimpingements, die auch in Kombination auftreten können:
- das Pincer-Impingement oder Beißzangen-Impingement und
- das Cam-Impingement oder Nockenwellen-Impingement
 Hüftgelenk mit CAM-Impingement. Das Nockenwellen-Impingement ist eine knöcherne Erhöhung am Oberschenkelkopf (oben, Mitte), die an der Hüftpfanne anschlägt. © Gelenk-Klinik
Hüftgelenk mit CAM-Impingement. Das Nockenwellen-Impingement ist eine knöcherne Erhöhung am Oberschenkelkopf (oben, Mitte), die an der Hüftpfanne anschlägt. © Gelenk-Klinik
Bei einem Cam-Impingement (engl. cam, "Nockenwelle") ist der Hüftkopf vergrößert und geht direkt ohne ausreichende Taillierung in den Schenkelhals über. Er weicht von der üblichen Kugelform ab und schlägt bei kraftvoller Bewegung an der Hüftpfanne an. Hierdurch kann der Knorpel vom Pfannenrand ausgehend nach innen abreißen. Auch die Gelenklippe am Hüftpfannenrand kann geschädigt werden (Labrumläsion). Besonders betroffen vom Cam-Impingement sind athletische junge Männer.
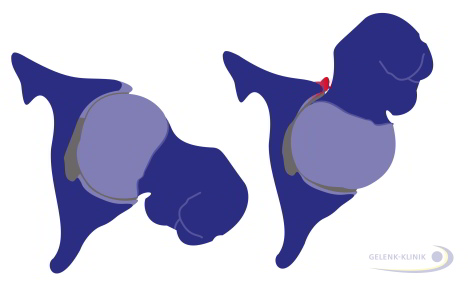 Links: normales Hüftgelenk. Rechts: Hüftgelenk mit Pincer-Impingement. Beim Pincer-Impingement ist die Hüftgelenkspfanne vertieft und schlägt an den Oberschenkelkopf an (rot). © Gelenk-Klinik
Links: normales Hüftgelenk. Rechts: Hüftgelenk mit Pincer-Impingement. Beim Pincer-Impingement ist die Hüftgelenkspfanne vertieft und schlägt an den Oberschenkelkopf an (rot). © Gelenk-Klinik
Beim Pincer-Impingement (engl. pincer, "Beißzange") ist die Hüftpfanne deutlich vertieft, während der Hüftkopf normal geformt ist. Der Schenkelhals stößt wiederholt am Pfannenrand an und verdrängt die Gelenklippe. Dieses Anschlagen schädigt auch den Übergang zwischen Hüftkopf und Schenkelhals. Vor allem Frauen zwischen 30 und 40 Jahren sind von der Pincer-Form der einklemmenden Hüfte betroffen.
Diagnose des Impingement-Syndroms der Hüfte
Durch einen Provokationstest, bei dem der Patient schnell zwei Bewegungen gleichzeitig durchführt, löst der Arzt den typischen Leistenschmerz aus. Der Patient liegt dabei auf dem Rücken. Die Bewegungen werden immer passiv ausgeführt, d. h. der Arzt übernimmt die Bewegung. Ein solcher Test kann z. B. das Heranführen des Beines zur Körpermitte mit gleichzeitiger Drehung nach innen sein.
Zusätzlich zur klinischen Untersuchung bestätigt der Orthopäde seine Verdachtsdiagnose mithilfe der Bildgebung. Das Röntgenbild zeigt ein Missverhältnis zwischen Hüftkopf und der überdachenden Gelenkpfanne. Weitere Hinweise auf eine blockierte Hüfte sind knöcherne Anbauten (Osteophyten) am Schenkelhals. Eine Schädigung der Gelenklippe erkennt der Arzt auf einem MRT-Bild (Magnetresonanztomografie), das zusätzlich zu knöchernen Strukturen auch die Weichteile darstellt.
Externer Inhalt von youtube.com
Übungen bei Impingement-Syndrom der Hüfte
Die Gesäßmuskulatur zählt zu den größten Muskeln des menschlichen Körpers. Sie ist für die Bewegung der Hüfte und die Stabilisation des Beckens verantwortlich. Eine Schonhaltung durch Schmerzen im Hüftgelenk kann die Gesäßmuskulatur schwächen. Daher ist es wichtig, die Muskulatur durch spezielle Übungen aufzubauen und zu dehnen. Sollten Sie unter akuten Hüftschmerzen aufgrund des Impingement-Syndroms leiden, steht allerdings die Schonung im Vordergrund.
Übung 1:
 © Dmitry Rukhlenko, Fotolia
© Dmitry Rukhlenko, Fotolia
Legen Sie sich in Rückenlage auf den Boden und winkeln Sie die Beine an. Drücken Sie die Fersen fest in den Boden. Die Arme liegen entspannt neben dem Körper. Nun heben Sie das Becken an, sodass es eine gerade Linie mit den Oberschenkeln und dem Rumpf bildet. Halten Sie die Position einige Sekunden und senken Sie dann das Becken wieder ab, ohne dass es den Boden berührt. Wiederholen Sie die Bewegung etwa 20-mal.
Übung 2:
 © fizkes, Fotolia
© fizkes, Fotolia
Setzen Sie sich auf den Boden und ziehen Sie Ihre Füße so zu sich heran, dass die Fußsohlen sich berühren. Dann umfassen Sie die Füße mit den Händen und drücken die Knie Richtung Boden. Lehnen Sie sich dabei mit dem Oberkörper so weit nach vorne, wie es schmerzfrei möglich ist und halten Sie die Position für einige Sekunden.
Übung 3:
 © Johannes Lehner, Fotolia
© Johannes Lehner, Fotolia
Legen Sie sich mit ausgestreckten Beinen seitlich auf den Boden. Die Fußsohlen sind angezogen und der untere Arm stützt den Kopf. Spreizen Sie nun das obere Bein bis etwa 45 Grad ab. Um den Schwierigkeitsgrad zu erhöhen, können Sie ein Theraband verwenden, das zusammengeknotet um die Knöchel gelegt wird. Wiederholen Sie die Bewegung ca. 15-mal mit jedem Bein.
Übung 4:
 © fizkes, Fotolia
© fizkes, Fotolia
Diese Übung dient der Mobilisation der Hüfte. Stellen Sie sich dafür auf einen festen Untergrund und beugen Sie die Beine leicht. Nun strecken Sie ein Bein nach hinten und lassen es ein paarmal locker von hinten nach vorne schwingen. Wiederholen Sie die Übung mit dem anderen Bein.
Konservative Behandlung des Hüftimpingements
Neben Bewegungsübungen zur Kräftigung der Gesäßmuskulatur und zur Mobilisation der Hüfte gibt es weitere konservative Maßnahmen, die bei einem Impingement-Syndrom zum Einsatz kommen. Die Schmerzen können medikamentös mit nichtsteroidalen Antirheumatika (NSAR) gelindert werden. Auch die Elektrotherapie, Bäder und Fango kommen zum Einsatz und werden von unseren Patienten als wohltuend beschrieben. Da trotz dieser Maßnahmen das mechanische Problem bestehen bleibt und das Gelenk durch Bewegung weiter beschädigt wird, ist ein operativer Eingriff in den meisten Fällen unausweichlich.
Operative Behandlung des Hüftimpingements
Die Hüftarthroskopie ist eine minimalinvasive Gelenkspiegelung der Hüfte, bei der kleinste Instrumente zum Einsatz kommen. Auf diese Weise entstehen nur kleine Narben mit geringer Gewebsverletzung.
Bei dem komplikationsarmen arthroskopischen Eingriff wird nicht nur das genaue Ausmaß der Schäden festgestellt, sondern gleichzeitig auch behandelt. So kann eine Gelenklippe wieder am Pfannenrand befestigt, knöcherne Verformungen an Gelenkkopf, Pfanne oder Schenkelhals abgetragen oder ein Schenkelhals nachmodelliert werden. Das Ziel dieser Therapiemaßnahmen ist, dass sich der Patient nach der Behandlung wieder schmerzfrei bewegen kann. Außerdem verlangsamt der Eingriff die durch das Impingement des Hüftgelenkes hervorgerufenen Degenerationsprozesse (Coxarthrose).
Die Knochenumstellung (Osteotomie) des Beckens ist eine weitere Möglichkeit, Fehlstellungen oder eine Dysplasie des Hüftgelenks zu behandeln. Dabei wird die Stellung aller drei Knochen verändert, die zusammen die Hüftpfanne bilden: Sitzbein, Darmbein und Schambein. Der Eingriff kann durch Drehung der Hüftpfanne die ungünstigen biomechanischen Verhältnisse im Hüftgelenk verbessern.
Literaturangaben
- Anderson, S. E., Siebenrock, K. A. & Tannast, M. (2010). Femoroacetabular impingement: evidence of an established hip abnormality. Radiology, 257(1), 8–13.
- Bedi, A., Dolan, M., Leunig, M. & Kelly, B. T. (2011). Static and dynamic mechanical causes of hip pain. Arthroscopy: the journal of arthroscopic & related surgery, 27(2), 235–251.
- Botser, I. B., Smith, T. W., Nasser, R. & Domb, B. G. (2011). Open surgical dislocation versus arthroscopy for femoroacetabular impingement: a comparison of clinical outcomes. Arthroscopy: the journal of arthroscopic & related surgery, 27(2), 270–278.
- Bowman, K. F., Fox, J. & Sekiya, J. K. (2010). A clinically relevant review of hip biomechanics. Arthroscopy: the journal of arthroscopic & related surgery, 26(8), 1118–1129.
- Brian, P., Bernard, S. & Flemming, D. (2010). Femoroacetabular impingement: screening and definitive imaging. Seminars in roentgenology, 45(4), 228–237.
- Fry, R. & Domb, B. (2010). Labral base refixation in the hip: rationale and technique for an anatomic approach to labral repair. Arthroscopy : the journal of arthroscopic & related surgery, 26(9 Suppl).
- Horisberger, M., Brunner, A., Valderrabano, V. & Herzog, R. F. (2010). [Femoroacetabular impingement of the hip in sports –- a review for sports physicians]. Sportverletzung Sportschaden: Organ der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin, 24(3), 133–139.
- Konan, S., Rayan, F., Meermans, G., Witt, J. & Haddad, F. S. (2011). Validation of the classification system for acetabular chondral lesions identified at arthroscopy in patients with femoroacetabular impingement. The Journal of bone and joint surgery. British volume, 93(3), 332–336.
- Kovacevic, D., Mariscalco, M. & Goodwin, R. C. (2011). Injuries about the hip in the adolescent athlete. Sports medicine and arthroscopy review, 19(1), 64–74.
- Lodhia, P., Slobogean, G. P., Noonan, V. K. & Gilbart, M. K. (2011). Patient-reported outcome instruments for femoroacetabular impingement and hip labral pathology: a systematic review of the clinimetric evidence. Arthroscopy: the journal of arthroscopic & related surgery, 27(2), 279–286.
- Longo, U. G., Franceschetti, E., Maffulli, N. & Denaro, V. (2010). Hip arthroscopy: state of the art. British medical bulletin, 96, 131–157.
- Lund, B., Soballe, K., Winge, S., Holmich, P., Jacobsen, S. & Lind, M. (2011). [Hip arthroscopy]. Ugeskrift for laeger, 173(3), 197–200.
- Macfarlane, R. J. & Haddad, F. S. (2010). The diagnosis and management of femoro-acetabular impingement. Annals of the Royal College of Surgeons of England, 92(5), 363–367.
- Ng, V. Y. & Ellis, T. J. (2011). More than just a bump: cam-type femoroacetabular impingement and the evolution of the femoral neck. Hip international: the journal of clinical and experimental research on hip pathology and therapy, 21(1), 1–8.
- Nord, R. M. & Meislin, R. J. (2010). Hip arthroscopy in adults. Bulletin of the NYU hospital for joint diseases, 68(2), 97–102.
- Palmer, W. E. (2010). Femoroacetabular impingement: caution is warranted in making imaging-based assumptions and diagnoses. Radiology, 257(1), 4–7.
- Samora, J. B., Ng, V. Y. & Ellis, T. J. (2011). Femoroacetabular impingement: a common cause of hip pain in young adults. Clinical journal of sport medicine, 21(1), 51–56.
- Schoenecker, P. L., Clohisy, J. C., Millis, M. B. & Wenger, D. R. (2011). Surgical management of the problematic hip in adolescent and young adult patients. The Journal of the American Academy of Orthopaedic Surgeons, 19(5), 275–286.
- Stevens, M. S., Legay, D. A., Glazebrook, M. A. & Amirault, D. (2010). The evidence for hip arthroscopy: grading the current indications. Arthroscopy: the journal of arthroscopic & related surgery, 26(10), 1370–1383.
- Vaz, I. M., Castro, M., Cabete, S., Rocha, J. A. & Brito, I. (2009). [Hip pain in young adults – a case report and review of the literature]. Acta reumatológica portuguesa, 34(4), 656–662.
- Verma, M. & Sekiya, J. K. (2010). Intrathoracic fluid extravasation after hip arthroscopy. Arthroscopy: the journal of arthroscopic & related surgery, 26(9 Suppl).
- Walter, W. L., Yeung, E. & Esposito, C. (2010). A review of squeaking hips. The Journal of the American Academy of Orthopaedic Surgeons, 18(6), 319–326.
- Wo'zniak, W., Owczarski, T., Nikratowicz, P. & Wierusz-Kozlowska, M. (2010). [Operative treatment of femoro-acetabular impingement in hip joint]. Chirurgia narzadów ruchu i ortopedia polska, 75(3), 164–167.