- Was ist Morbus Perthes?
- Ursachen des Morbus Perthes
- Symptome: Woran erkennt man einen Morbus Perthes?
- Prognose mit Morbus Perthes
- Diagnose des Morbus Perthes
- Behandlung des Morbus Perthes
- Wann ist eine Operation des Kindes mit Morbus Perthes erforderlich?
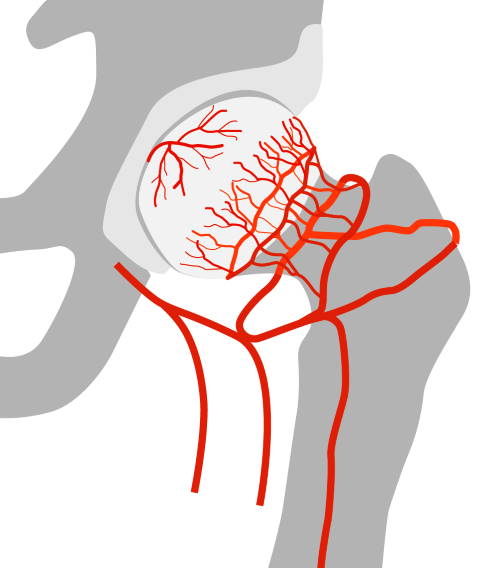 Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
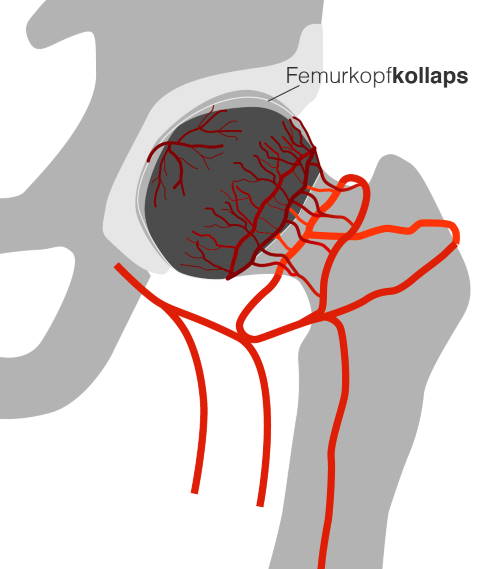 Aufgrund der Durchblutungsstörung bei Morbus Perthes wird der Hüftkopf nicht mehr ausreichend mit Nährstoffen versorgt. Es kommt zu einer Hüftkopfnekrose. Im schlimmsten Fall kann der Knochen unter der Knorpelfläche des Hüftgelenkes einbrechen. © Gelenk-Klinik
Aufgrund der Durchblutungsstörung bei Morbus Perthes wird der Hüftkopf nicht mehr ausreichend mit Nährstoffen versorgt. Es kommt zu einer Hüftkopfnekrose. Im schlimmsten Fall kann der Knochen unter der Knorpelfläche des Hüftgelenkes einbrechen. © Gelenk-Klinik
Bei Morbus Perthes kommt es zu einem Absterben des Knochengewebes im Hüftkopf. Grund dafür ist eine Durchblutungsstörung, wodurch der Knochen nicht mehr ausreichend mit Nährstoffen versorgt wird. Im fortgeschrittenen Stadium kann es zu einem Einbruch des Hüftkopfes kommen.
Bei Morbus Perthes handelt es sich um eine juvenile Osteochondrose, die vorwiegend Jungen um das 6. Lebensjahr betrifft. Die jungen Patienten haben vor allem beim Einwärtsdrehen und Abspreizen der Hüfte Schmerzen. Dies macht sich häufig durch ein Schonhinken und eine eingeschränkte Beweglichkeit bemerkbar. Die Ursachen der Erkrankung des Hüftgelenks sind weitestgehend unbekannt. Entscheidend für die Behandlung ist die Frage, welche Teile des Hüftkopfes betroffen sind.
Was ist Morbus Perthes?
Synonyme:
- Morbus Legg-Calve-Perthes-Waldenström
- juvenile Hüftkopfnekrose
- juvenile Osteochondrose des Femurkopfes
- Morbus Perthes
- Perthes disease
- aseptische Knochennekrose des kindlichen Hüftkopfes
Morbus Perthes ist eine Erkrankung des Hüftgelenkes, bei der es wie bei der Hüftkopfnekrose des Erwachsenen zu einer Durchblutungsstörung des Knochens im Hüftkopf kommt. Die Erkrankung betrifft Kinder zwischen dem 4. und 12. Lebensjahr. Jungen sind deutlich häufiger betroffen als Mädchen (5:1).
Ursachen des Morbus Perthes
Obwohl die Ursache des Morbus Perthes nicht bekannt ist, scheint es anlagebedingte Risikofaktoren zu geben. Häufig betroffen sind Kinder mit einer verlangsamten Knochenentwicklung. Das Knochenalter entspricht dann nicht dem normalen Entwicklungsstand.
Da die Erkrankung häufig um das 6. Lebensjahr auftritt, scheint die Gefäßversorgung des verknöchernden Hüftkopfes in diesem Alter besonders kritisch zu sein.
Symptome: Woran erkennt man einen Morbus Perthes?
Symptome des Morbus Perthes:
- Gangbildveränderung mit Schonhinken
- Muskelatrophien der umliegenden Muskulatur
- Leistendruckschmerzen
- Beckenfehlstellung mit Beinlängendifferenz
- unterschiedliche Beweglichkeit in den Hüftgelenken
- Bewegungsschmerzen insbesondere beim Einwärtsdrehen und Abspreizen
Zu den Frühzeichen des Morbus Perthes gehören belastungsabhängige Hüftschmerzen, die vom Kind häufig aber im Kniegelenk verortet werden. Durch diese Begebenheit erkennt man die Ursachen der Beschwerden häufig verzögert. Viele Eltern beobachten Schonhinken, Lauffaulheit und leichte Ermüdbarkeit. Im Verlauf der Perthes-Erkrankung kann es dann zu bleibenden Beinverkürzungen kommen, da der Hüftkopf sich deutlich verändert entwickelt.
Prognose mit Morbus Perthes
Morbus Perthes verläuft in typischen Krankheitsstadien. Je jünger das Kind bei Auftreten der orthopädischen Erkrankung ist, desto besser ist die Prognose. Entscheidend für den langfristigen Verlauf ist die Form der verschiedenen Komponenten des Hüftgelenks nach Ende des Wiederaufbaus. Je weiter fortgeschritten die Deformierung des Hüftkopfes bereits ist, desto schlechter fällt die Prognose aus.
Die Erkrankung kann bis zum Abschluss des Wachstums andauern. Notwendig sind regelmäßige Kontrollen sowohl der Hüftgelenkfunktion als auch der radiologischen Veränderung des Hüftgelenkes. Gelenkschonende Sportarten wie Schwimmen und Reiten sind ohne Einschränkung möglich.
Diagnose des Morbus Perthes
Die Röntgenuntersuchung in 2 Ebenen des Hüftgelenkes ist zur Sicherung der Diagnose und zur Verlaufsbeobachtung notwendig. In Einzelfällen sind weitere apparative Untersuchungen sinnvoll. Ultraschall- und Kernspintomografische Untersuchungen müssen teilweise ergänzt werden. Eine dynamische Ganganalyse kann Aufschlüsse über den Verlauf des Morbus Perthes geben.
Stadien des Morbus Perthes
Das Krankheitsstadium spielt eine entscheidende Rolle bei der Diagnose des Morbus Perthes. Grundsätzlich unterscheidet die Klassifikation nach Catterall 4 Stadien:
- Stadium 1: Die Durchblutungsstörung ist oberflächlich und betrifft nur einen kleinen Teil des Hüftkopfes.
- Stadium 2: Maximal 50 % des Hüftkopfes sind von der Durchblutungsstörung betroffen.
- Stadium 3: Maximal 75 % des Hüftkopfes sind von der Durchblutungsstörung betroffen.
- Stadium 4: Die Durchblutungsstörung betrifft den gesamten Hüftkopf. Der Hüftkopf wird vollkommen zerstört.
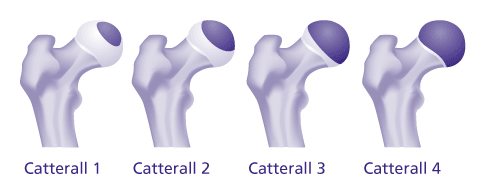 Catterall-Klassifikation: In höheren Krankheitsstadien ist ein größerer Anteil des Hüftkopfes betroffen. © Gelenk-Klinik
Catterall-Klassifikation: In höheren Krankheitsstadien ist ein größerer Anteil des Hüftkopfes betroffen. © Gelenk-Klinik
Behandlung des Morbus Perthes
Konservative Therapie:
- medikamentöse Behandlung
- physikalische Therapie
- Physiotherapie mit Training der Gesäßmuskulatur, Gangschule und Bewegungsübungen (besonders Abspreizübungen und Innendrehung)
- Belastungsreduktion, Schonung und Bettruhe im schmerzhaften Stadium des Morbus Perthes
- Orthesenversorgung zur Entlastung oder zusätzlicher Abduktion des Hüftgelenkes
Die Therapie des Morbus Perthes zielt auf eine Ausheilung der Knochenzerstörung. Die verbleibende Wachstumsveränderung und Formveränderung soll möglichst gering ausfallen. Durch die verbleibende Fehlform des Hüftgelenkes kann sich eine Knorpelschädigung und im Verlauf auch eine Hüftarthrose (Coxarthrose) ausbilden.
Es existieren zwei gegensätzliche Behandlungsphilosophien beim Morbus Perthes:
- entlastende Maßnahmen des Hüftgelenkes (Non-Containment-Methode)
- Maßnahmen zur Verbesserung der Überdachung des betroffenen Hüftkopfes (Containment-Methoden)
Unterschiedliche klinische und röntgenologische Anzeichen erfordern einen flexiblen Einsatz der Therapieprinzipien.
Die Therapie zielt auf eine schmerzfreie, gut bewegliche und funktionierende Hüfte während der Perthes-Erkrankung ab. Am Ende der Hüfterkrankung soll ein gut geformtes Hüftgelenk entstehen.
Wann ist eine Operation des Kindes mit Morbus Perthes erforderlich?
Eine Indikation zur Operation der Hüfte bei Morbus Perthes ergibt sich vor allem bei unvollständigem Containment, also wenn der Hüftkopf nicht mehr vollständig von der Gelenkpfanne umschlossen wird.
Je jünger der Patient und je weniger fortgeschritten die Erkrankung ist, umso zurückhaltender sollte die Indikation zur Operation gestellt werden. Man unterscheidet an dieser Stelle Oberschenkel- und Hüftoperationen.
Literaturangaben
- Bimmel, R., Bakker, A., Bosma, B. & Michielsen, J. (2010). Paediatric hip fractures: a systematic review of incidence, treatment options and complications. Acta orthopaedica Belgica, 76(1), 7–13.
- Clegg, T. E., Roberts, C. S., Greene, J. W. & Prather, B. A. (2010). Hip dislocations – epidemiology, treatment, and outcomes. Injury, 41(4), 329–334.
- Correll, J., Correll, J. K., & Döderlein, L. (2018). Orthopädie und Rehabilitation bei Jugendlichen. Jugendmedizin, 231–250. Springer, Berlin, Heidelberg.
- Giannoudis, P. V., Kontakis, G., Christoforakis, Z., Akula, M., Tosounidis, T. & Koutras, C. (2009). Management, complications and clinical results of femoral head fractures. Injury, 40(12), 1245–1251.
- Harreld, K. L., Marker, D. R., Wiesler, E. R., Shafiq, B. & Mont, M. A. (2009). Osteonecrosis of the humeral head. The Journal of the American Academy of Orthopaedic Surgeons, 17(6), 345–355.
- Larousserie, F. (2009). [A femur head – does it have anything to say?]. Annales de pathologie, 29 Spec No 1.
- Lee, M. S., Hsieh, P.-H., Shih, C.-H. & Wang, C.-J. (2010). Non-traumatic osteonecrosis of the femoral head – from clinical to bench. Chang Gung medical journal, 33(4), 351–360.
- Martí-Carvajal, A. J., Solà, I. & Agreda-Pérez, L. H. (2009). Treatment for avascular necrosis of bone in people with sickle cell disease. Cochrane database of systematic reviews (Online) (3).
- Mont, M. A., Zywiel, M. G., Marker, D. R., McGrath, M. S. & Delanois, R. E. (2010). The natural history of untreated asymptomatic osteonecrosis of the femoral head: a systematic literature review. The Journal of bone and joint surgery. American volume, 92(12), 2165–2170.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Smith, M. V. & Sekiya, J. K. (2010). Hip instability. Sports medicine and arthroscopy review, 18(2), 108–112.
- Steffen, R. T., Athanasou, N. A., Gill, H. S. & Murray, D. W. (2010). Avascular necrosis associated with fracture of the femoral neck after hip resurfacing: histological assessment of femoral bone from retrieval specimens. The Journal of bone and joint surgery. British volume, 92(6), 787–793.
- Strobl, W. M. (2020). Diagnostik und Therapie des Morbus Perthes. Monatsschrift Kinderheilkunde, 1–13.
- Tosounidis, T., Stengel, D., Kontakis, G., Scott, B., Templeton, P. & Giannoudis, P. V. (2010). Prognostic significance of stability in slipped upper femoral epiphysis: a systematic review and meta-analysis. The Journal of pediatrics, 157(4).
- Unknown. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Westhoff, B., Lederer, C., & Krauspe, R. (2019). Morbus Perthes – Neuigkeiten in der Diagnostik und Behandlung. Der Orthopäde, 48(6), 515–522.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.