- Was ist Spondylarthrose?
- Was sind die typischen Symptome der Spondylarthrose?
- Welche Ursachen stecken hinter Spondylarthrose?
- Spondylarthrose und Sport
- Diagnose: Wie untersucht der Arzt die Spondylarthrose?
- Konservative Behandlung der Spondylarthrose
- Übungen bei beginnender Spondylarthrose
- Operative Behandlung der Spondylarthrose
- Häufig gestellte Fragen zur Spondylarthrose an PD Dr. David-Christopher Kubosch von der Gelenk-Klinik
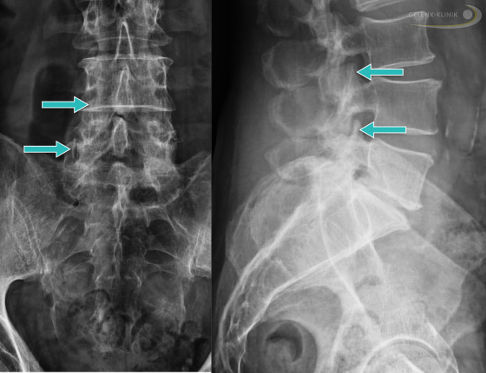 Röntgenbild einer Wirbelsäule mit Spondylarthrose. © Gelenk-Klinik
Röntgenbild einer Wirbelsäule mit Spondylarthrose. © Gelenk-Klinik
Bei der Spondylarthrose reiben die Facettengelenke zwischen den einzelnen Wirbeln der Wirbelsäule schmerzhaft aufeinander. Verschleiß im Alter oder Überlastung führen zum Verlust der dämpfenden Knorpelschicht zwischen den Facettengelenken.
Synonyme zu Spondylarthrose:
Betroffene leiden besonders nach dem Aufstehen oder in Bewegung unter chronischen Rückenschmerzen, also immer dann, wenn sie die Wirbelsäule belasten. Nachts wird die Wirbelsäule entlastet und die Rückenschmerzen gehen zurück. Schmerzstillende Medikamente aus der Gruppe der nichtsteroidalen Antirheumatika können die Schmerzen lindern. Weitere konservative Therapiemaßnahmen sind beispielsweise gezielte Rückengymnastik oder physikalische Therapien wie Wärmeanwendungen oder transkutane elektrische Nervenstimulation. Erst, wenn die konservativen Maßnahmen über einen längeren Zeitraum keinen Erfolg zeigen, ziehen die orthopädischen Rückenspezialisten eine operative Behandlung in Erwägung.
Was ist Spondylarthrose?
Ähnlich wie das Knie und andere Gelenke können auch die Facettengelenke, die die Gelenkfortsätze der Wirbelkörper miteinander verbinden, verschleißen und Arthrose entwickeln. Ist der Gelenkknorpel abgenutzt und reiben die Knochen aufeinander, handelt es sich um eine schmerzhafte Spondylarthrose. Sie führt im schlimmsten Fall zur Arbeitsunfähigkeit.
Formen der Spondylarthrose:
Je nach Sitz der Arthrose werden verschiedene Formen unterschieden. Sind zwei oder drei Bereiche der Wirbelsäule betroffen, spricht man von einer multisegmentalen Spondylarthrose oder Facettengelenksarthrose.
Was ist ein Facettengelenk?
Der Aufbau und die Verbindung der einzelnen Elemente der Wirbelsäule erfolgt im menschlichen Körper über zwei Ansätze:
- Im vorderen, bauchseitigen Anteil der Wirbelsäule kommt die Verbindung über die Wirbelkörper und die dazwischenliegenden Bandscheiben zustande.
- Auf der Rückenseite dienen die Facettengelenke als Verbindungsstellen zwischen den Wirbeln.
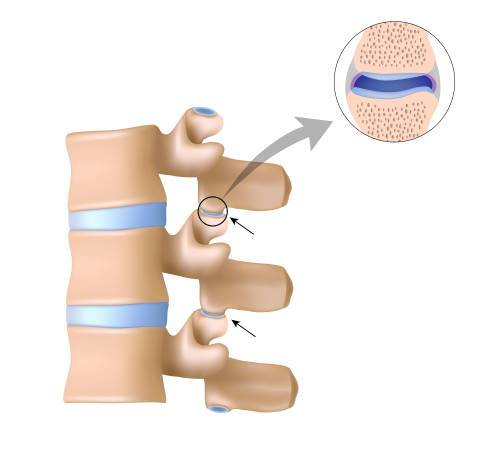 Die Facettengelenke verbinden die einzelnen Wirbel miteinander. Die Gelenkflächen sind mit einer Gleitschicht aus Knorpel überzogen. © Alila Medical Media, Adobe
Die Facettengelenke verbinden die einzelnen Wirbel miteinander. Die Gelenkflächen sind mit einer Gleitschicht aus Knorpel überzogen. © Alila Medical Media, Adobe
Die Facettengelenke liegen paarweise seitlich an den Gelenkfortsätzen der Wirbel und verbinden diese nach oben und unten miteinander. Im Aufbau kann man sich die Gelenke wie Dachziegel vorstellen, die ineinandergreifen. Je nach Winkel und Einstellung der Gelenke ist der entsprechende Wirbelsäulenabschnitt in der Lage, Drehung oder Vor- und Rückneigung auszuführen. Die Anatomie und die Funktion der Facettengelenke sind dabei mit der anderer Gelenke im Körper vergleichbar.
Die Gelenkflächen der Facettengelenke sitzen auf knöchernen Fortsätzen und besitzen eine knorpelige Gleitschicht, über die Bewegung stattfindet. Umgeben ist das Gelenk von einer Gelenkkapsel, in die neben der notwendigen Blutversorgung auch Nerven zur Wahrnehmung von Schmerzen einsprießen.
Was sind die typischen Symptome der Spondylarthrose?
Die typischen Symptome der Facettengelenks- oder Spondylarthrose sind belastungsabhängige Schmerzen im Rücken. Etwa 15–20 % aller Patienten mit Rückenschmerzen haben Probleme mit den Facettengelenken. Die ersten Schmerzen treten morgens unmittelbar nach dem Aufstehen auf (Anlaufschmerz). Grund dafür ist, dass die Wirbelsäule nach der Nachtruhe unter dem zu tragenden Körpergewicht etwas einsinkt und die erkrankten und verschlissenen Knorpelflächen der Facettengelenke übereinandergleiten. Am häufigsten ist der Bereich der Lendenwirbelsäule von diesen Rückenschmerzen betroffen.
Befindet sich die Spondylarthrose im Halsbereich, leidet der Patient an Nackenschmerzen, die in die Arme, den Hinterkopf oder auch den oberen Rücken ausstrahlen können.
Woran erkennt man die Spondylarthrose?
- Schmerzen verstärken sich beim Sitzen.
- Schmerzen verstärken sich beim Heben von Lasten.
- Schmerzen treten besonders beim Zurückneigen auf.
- Vor allem der untere Rücken schmerzt und wird unbeweglich (LWS-Syndrom).
- Die Schmerzen können ausstrahlen in Beine oder Arme, evtl. verbunden mit Taubheit und Kribbeln (Parästhesien).
Unglücklicherweise zeigen geschädigte Gelenke sogenannte osteophytäre Reaktionen. Das bedeutet, dass das Facettengelenk bei voranschreitendem Verschleiß neuen, aber überflüssigen Knochen aufbaut. Knochenanbauten an Wirbelkörpern nennt man Spondylophyten. Daraus kann sich eine Einengung der Nervenaustrittslöcher der Wirbelsäule ergeben (Spinalkanalstenose). Durch Druck auf den eingeengten Nerv entstehen ausstrahlende Schmerzen. So können bei der Spondylarthrose neben den typischen Rückenschmerzen auch Bein- oder Armschmerzen bestehen.
 Ein Verschleiß der Facettengelenke führt zu starken belastungsabhängigen Rückenschmerzen. © metamorworks, Fotolia
Ein Verschleiß der Facettengelenke führt zu starken belastungsabhängigen Rückenschmerzen. © metamorworks, Fotolia
Welche Ursachen stecken hinter Spondylarthrose?
Die Facettengelenke müssen im Normalfall nur eine geringe Druckbelastung aushalten. Wie jedes Gelenk zeigt aber auch die Wirbelgelenke im Laufe des Lebens degenerative, also altersbedingte Veränderungen. Bei der Beteiligung von knöchernen Strukturen und Knorpel spricht der Orthopäde von Osteochondrosis intervertebralis.
Dieser natürliche Gelenkverschleiß nimmt im Fall von Fehlbildungen der Wirbelsäule (z. B. Morbus Scheuermann und Skoliose) mit entsprechender Fehlbelastung deutlich zu. Die häufigste Ursache ist dabei die höhenmäßige Verkleinerung des Bandscheibenraumes durch Verschleiß der Bandscheiben, Bandscheibenvorfälle oder durch operative Entfernung der Bandscheiben. Nimmt die Bandscheibenhöhe nur wenige Millimeter ab, steigt die Druckbelastung der Facettengelenke um ein Vielfaches an. Faktoren wie Übergewicht, unzureichende Stützmuskulatur aber auch Osteoporose verschlimmern diesen Prozess.
Spondylarthrose und Sport
Generell gilt: Sport ist gut für die allgemeine Fitness und die Beweglichkeit der Wirbelsäule. Sanfte Sportarten wie Schwimmen oder Radfahren sind daher auch bei bestehender Spondylarthrose empfehlenswert, um dem Rücken etwas Gutes zu tun.
Aufpassen sollten Sie mit Sportarten, bei denen Sie die Wirbelsäule überstrecken oder ruckartige Bewegungen ausführen (z. B. Schlagsportarten, Volleyball). Auch Gewichtheben schadet der Wirbelsäule, da es die Bandscheiben und Facettengelenke übermäßig belastet.
Achten Sie darauf, dass Sie sich vor jeder Trainingseinheit ausreichend dehnen und aufwärmen. Ansonsten können Muskeln – auch im Rückenbereich – verletzt werden, was wiederum zu Rückenschmerzen führt.
Wenn Sie sich unsicher sind, welche Sportarten am besten für Sie geeignet sind, halten Sie Rücksprache mit Ihrem Arzt oder Physiotherapeuten.
 Schwimmen gilt als rückenschonende Sportart. Es stärkt die Rumpfmuskulatur und beugt Rückenschmerzen vor. © takoburito, Fotolia
Schwimmen gilt als rückenschonende Sportart. Es stärkt die Rumpfmuskulatur und beugt Rückenschmerzen vor. © takoburito, Fotolia
Diagnose: Wie untersucht der Arzt die Spondylarthrose?
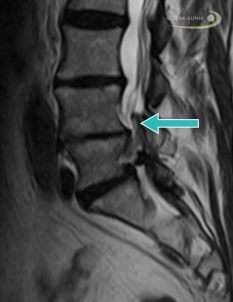 MRT (Magnetresonanztomografie) einer Wirbelsäule mit Spondylarthrose. © Gelenk-Klinik
MRT (Magnetresonanztomografie) einer Wirbelsäule mit Spondylarthrose. © Gelenk-Klinik
Der Arzt prüft die Beweglichkeit und Sensibilität der Wirbelsäule und testet, wann die Schmerzen im Rücken auftreten. Außerdem ist die genaue Lokalisation der Schmerzen sehr wichtig. Zusätzlich wird ein Röntgenbild, ein CT (Computertomographie) oder eine MRT (Magnetresonanztomographie) angefertigt. Anhand dieser Bildgebungen erkennt der Rückenspezialist knöcherne Veränderungen an den Wirbelgelenken oder andere Wirbelsäulenschäden wie Bandscheibenvorfälle. Um festzustellen, ob die Schmerzen wirklich von den Facettengelenken und nicht von einer anderen Struktur wie den Bandscheiben oder den Nervenwurzeln ausgehen, kann es sinnvoll sein, die betroffenen Gelenke zu betäuben. Dafür injiziert der Arzt unter Röntgenkontrolle ein Schmerzmittel (Wirbelsäuleninfiltration). Die Arthrose ist dann nachgewiesen, wenn der Patient nach der Injektion eine Zeit lang schmerzfrei ist.
Konservative Behandlung der Spondylarthrose
Konservative Therapie der Spondylarthrose:
- medikamentöse Schmerztherapie (nichtsteroidale Antirheumatika)
- physikalische Therapie
- Physiotherapie
- manuelle Therapie
- pulsierende Magnetfeldtherapie
- TENS-Therapie
- Injektionstherapie
Die Therapie der Spondylarthrose umfasst das gesamte Spektrum der konservativen Möglichkeiten einschließlich der physikalischen und manuellen Therapie. Wichtig sind vor allem Kräftigungsübungen der rückenstabilisierenden Muskulatur. Daneben ist nach Möglichkeit eine ursächliche Therapie anzustreben.
Übungen bei beginnender Spondylarthrose
Seien Sie sehr aufmerksam bei der Durchführung der Übungen. Treten während einer Übung Schmerzen auf, sollten diese unmittelbar danach wieder nachlassen. Ist dies nicht der Fall, lassen Sie die Übung bis auf Weiteres weg und halten Sie Rücksprache mit Ihrem Arzt oder Physiotherapeuten. Die folgende Übung eignet sich nur für Menschen, die keine Bewegungslimitierung in der Wirbelsäule, z. B. nach Operationen, durch einen Arzt vorgegeben bekommen haben.
Übung 1: Mobilisation der Wirbelsäule in die Streckung
Ausgangsstellung: Sitz auf einem Gymnastikball. Die Arme sind vor der Brust verschränkt.
Durchführung: Bewegen Sie Ihre Füße in kleinen Schritten nach vorne. Rutschen Sie dabei mit Ihrem Gesäß langsam auf dem Gymnastikball nach vorne unten. Spüren Sie, wie sich die Auflagefläche auf dem Ball vom Gesäß zum Rücken hin verlagert. Legen Sie sich nun langsam rückwärts auf dem Ball ab, während Sie weiterhin kleine Schritte nach vorne machen, bis ihr gesamter Rücken und auch Ihr Kopf auf dem Ball liegen. Verbleiben Sie in dieser Position für ca. 30 Sekunden und richten sich anschließend wieder auf, indem Sie langsam den Oberkörper aufrichten und Ihr Gesäß durch kleine Schritte am Gymnastikball nach oben schieben, bis Sie erneut eine sitzende Position erreicht haben.
Wiederholen Sie die Übung 2–3 mal. Machen Sie zwischen den Wiederholungen jeweils ca. 30 Sekunden Pause.
Übung 2: Mobilisation der Wirbelsäule und Dehnung der Brustmuskulatur
 Diese Übung mobilisiert die Wirbelsäule bei beginnender Spondylarthrose. © Gelenk-Klinik
Diese Übung mobilisiert die Wirbelsäule bei beginnender Spondylarthrose. © Gelenk-Klinik
Ausgangsstellung: Sitz auf einem Gymnastikball. Die Arme sind vor der Brust verschränkt.
Durchführung: Bewegen Sie sich wie in Schritt 1 beschrieben in die Endposition: Ihr gesamter Rücken und auch Ihr Kopf sind auf dem Ball abgelegt. Nun öffnen Sie die Arme und strecken diese in einer V-Form neben dem Kopf nach hinten. Verbleiben Sie in dieser Position für ca. 30 Sekunden und richten sich anschließend wieder auf. Nehmen Sie dafür die Arme wieder vor die Brust, richten Sie langsam den Oberkörper auf und schieben Sie Ihr Gesäß durch kleine Schritte am Gymnastikball nach oben, bis Sie eine sitzende Position erreicht haben.
Wiederholen Sie die Übung 2–3 mal. Machen Sie zwischen den Wiederholungen jeweils ca. 30 Sekunden Pause.
Operative Behandlung der Spondylarthrose
Operative Therapiemöglichkeiten:
- interventionelle Schmerztherapien wie z. B. die Thermokoagulation oder die Schmerzbehandlung mittels Katheterbehandlung
- Versteifungsoperation (Spondylodese)
In der Mehrzahl der Fälle ist eine kausale Therapie nicht möglich, da die degenerativen Veränderungen zu weit fortgeschritten sind. In diesem Fall kann die interventionelle Schmerztherapie helfen, z.B. mittels Verödung der Schmerzfasern. Die Facettendenervierung (Thermokoagulation) kann über den Zeitraum von ein bis zwei Jahren eine deutliche Linderung der Rückenschmerzen erreichen. Bei der Denervierung werden gezielt die schmerzleitenden Nerven des Nervenastes, der die Wirbelgelenke versorgt (Ramus dorsalis), mithilfe einer Wärmesonde ausgeschaltet. Neben der Schmerzlinderung kann diese Therapie zudem Entzündungen dämpfen und die Beweglichkeit des Patienten erhalten. Auch wenn die Behandlung die Schmerzursache nicht beheben kann, verbessert sie die Lebensqualität des Patienten erheblich.
Häufig gestellte Fragen zur Spondylarthrose an PD Dr. David-Christopher Kubosch von der Gelenk-Klinik
Welcher Arzt behandelt die Spondylarthrose?
Zuständig für die Behandlung von Erkrankungen der Facettengelenke ist vor allem der Facharzt für Orthopädie und Unfallchirurgie, insbesondere diejenigen Orthopäden, die auf Wirbelsäulenerkrankungen spezialisiert sind. Auch Neurochirurgen mit Schwerpunkt Wirbelsäule kommen dafür in Frage.
Sind Spondylarthrose und Spondyloarthritis das Gleiche?
Nein, dabei handelt es sich um zwei verschiedene Erkrankungen. Die Spondylarthrose ist der degenerative Verschleiß der Facettengelenke, also eine Facettengelenksarthrose. Die Spondyloarthritis ist der Überbegriff für verschiedene entzündlich-rheumatische Erkrankungen der Wirbelsäule. Dazu gehören z. B. der Morbus Bechterew und die Psoriasisarthritis.
Wobei handelt es sich beim lumbalen Facettensyndrom?
Das Facettensyndrom ist der Überbegriff für schmerzhafte Erkrankungen der Facettengelenke. Diese werden besonders häufig durch eine Spondylarthrose (Facettengelenksarthrose) ausgelöst, es können aber auch andere Ursachen wie rheumatische Erkrankungen, Verletzungen oder Fehlstellungen dahinterstecken. Befinden sich die Beschwerden im Bereich der Lendenwirbelsäule, spricht man von einem lumbalen Facettensyndrom.
Muss man sich bei einer Spondylarthrose schonen?
Bei einer Spondylarthrose sind regelmäßige Bewegung und gezielte Übungen wichtig, um die Beweglichkeit zu erhalten und die Beschwerden zu lindern. Dabei sollte jedoch nach Anleitung vorgegangen werden. Welcher Sport mit der Erkrankung möglich ist, entscheidet der behandelnde Arzt.
Kann man die Spondylarthrose heilen?
Nein, eine Spondylarthrose lässt sich ebenso wie Arthrosen anderer Gelenke nicht heilen. Das liegt daran, dass der Verschleiß des Knorpel- und Knochengewebes bisher noch nicht rückgängig gemacht werden kann. Mit einer geeigneten Therapie ist es allerdings möglich, die Beschwerden zu lindern. Zu den therapeutischen Möglichkeiten gehören vor allem Schmerzmittel, Physiotherapie und physikalische Therapie. Reicht dies nicht aus, sind Infiltrationen an der Wirbelsäule eine Option, in seltenen Fällen wird auch operiert.
Was sind Facettengelenke?
Die Facettengelenke sind die kleinen Gelenke zwischen den einzelnen Wirbelkörpern, die die Bewegung der Wirbelsäule ermöglichen.
Was ist eine hypertrophe Spondylarthrose?
Bei einer hypertrophen Spondylarthrose ist die degenerative Erkrankung der Facettengelenke schon weit fortgeschritten. Durch den Knorpelverschleiß verändert sich die mechanische Belastung am Gelenk. Der Körper reagiert, indem er neue, übermäßige Knochensubstanz bildet (Knochenwucherungen). So werden die Gelenke dicker und größer, medizinisch heißt dies, dass sie hypertrophieren (griech. hyper „zu viel“, trophe „Ernährung, Wachstum“). Die verdickten Gelenke sind problematisch, weil sie weitere Schmerzen und Bewegungseinschränkungen verursachen.
Literaturangaben
- Bartolomei, J. C., Theodore, N. & Sonntag, V. K. (2005). Adjacent level degeneration after anterior cervical fusion: a clinical review. Neurosurgery clinics of North America, 16(4).
- Binder, A. I. (2007). Cervical spondylosis and neck pain. BMJ (Clinical research ed.), 334(7592), 527–531.
- Bulsara, K. R., Velez, D. A. & Villavicencio, A. (2006). Rotational vertebral artery insufficiency resulting from cervical spondylosis: case report and review of the literature. Surgical neurology, 65(6), 625–627.
- Chenot, J. F. (2018). Rückenschmerz: gezielte Anamnese und klinische Untersuchung. DMW-Deutsche Medizinische Wochenschrift, 143(21), 1556–1563.
- Epstein, N. (2002). Posterior approaches in the management of cervical spondylosis and ossification of the posterior longitudinal ligament. Surgical neurology, 58(3-4).
- Faber, F. (2019). Das degenerativ veränderte lumbale Facettengelenk. Der Orthopäde, 48(1), 77–83.
- Fountas, K. N., Kapsalaki, E. Z., Nikolakakos, L. G., Smisson, H. F., Johnston, K. W., Grigorian, A. A. et al. (2007). Anterior cervical discectomy and fusion associated complications.. Spine, 32(21), 2310–2317.
- Harrop, J. S., Hanna, A., Silva, M. T. & Sharan, A. (2007). Neurological manifestations of cervical spondylosis: an overview of signs, symptoms, and pathophysiology. Neurosurgery, 60(1 Supp1 1).
- Josten, C., Heyde, C. E., & Spiegl, U. J. (2016). Komplexpathologien an der Wirbelsäule: Trauma trifft Degeneration – eine Bestandsaufnahme. Zeitschrift für Orthopädie und Unfallchirurgie, 154(05), 440–448.
- Kalfas, I. H. (2002). Role of corpectomy in cervical spondylosis. Neurosurgical focus, 12(1).
- Naidoo, R. N. & Haq, S. A. (2008). Occupational use syndromes. Best practice & research. Clinical rheumatology, 22(4), 677–691.
- Nowak, D. D., Lee, J. K., Gelb, D. E., Poelstra, K. A. & Ludwig, S. C. (2009). Central cord syndrome. The Journal of the American Academy of Orthopaedic Surgeons, 17(12), 756–765.
- Rao, R. D., Currier, B. L., Albert, T. J., Bono, C. M., Marawar, S. V., Poelstra, K. A. et al. (2007). Degenerative cervical spondylosis: clinical syndromes, pathogenesis, and management. The Journal of bone and joint surgery. American volume, 89(6), 1360–1378.
- Rao, R. D., Currier, B. L., Albert, T. J., Bono, C. M., Marawar, S. V., Poelstra, K. A. et al. (2008). Degenerative cervical spondylosis: clinical syndromes, pathogenesis, and management. Instructional course lectures, 57, 447–469.
- Roh, J. S., Teng, A. L., Yoo, J. U., Davis, J., Furey, C. & Bohlman, H. H. (2005). Degenerative disorders of the lumbar and cervical spine. The Orthopedic clinics of North America, 36(3), 255–262.
- Sari-Kouzel, H. & Cooper, R. (1999). Managing pain from cervical spondylosis. The Practitioner, 243(1597), 334–338.
- Schuh, A., Füssel, S., Unterpaintner, I., & Janka, M. (2016). Das HWS-Syndrom. MMW-Fortschritte der Medizin, 158(1), 52–59.
- Seo, M. & Choi, D. (2008). Adjacent segment disease after fusion for cervical spondylosis; myth or reality? British journal of neurosurgery, 22(2), 195–199.
- Steinmetz, A., & Delank, S. (2017). Konservative Therapie degenerativer Wirbelsäulenerkrankungen Teil I – Pathogenese, Klinische Symptomatik und Diagnostik. Physikalische Medizin, Rehabilitationsmedizin, Kurortmedizin, 27(04), 211–217.
- Wieser, E. S. & Wang, J. C. (2007). Surgery for neck pain. Neurosurgery, 60(1 Supp1 1).
- Witwer, B. P. & Trost, G. R. (2007). Cervical spondylosis: ventral or dorsal surgery. Neurosurgery, 60(1 Supp1 1).
- Wong, A. S., Massicotte, E. M. & Fehlings, M. G. (2005). Surgical treatment of cervical myeloradiculopathy associated with movement disorders: indications, technique, and clinical outcome. Journal of spinal disorders & techniques, 18 Suppl.




