- Was ist ein Kompartmentsyndrom?
- Ursachen: Warum entsteht ein Kompartmentsyndrom?
- Symptome: Welche Beschwerden verursacht ein Kompartmentsyndrom am Fuß oder am Unterschenkel?
- Diagnose: Wie untersucht der Arzt ein Kompartmentsyndrom?
- Akute Komplikationen und Spätfolgen des Kompartmentsyndroms
- Therapie: Wie wird ein Kompartmentsyndrom behandelt?
- Wie werden die Spätfolgen eines Kompartmentsyndroms behandelt?
- Häufig gestellte Fragen zum Kompartmentsyndrom am Fuß an Dr. med. Thomas Schneider von der Gelenk-Klinik
Das Kompartmentsyndrom ist eine krankhafte Druckerhöhung in den Muskellogen und verursacht eine Mangeldurchblutung des Gewebes. Die Logen bündeln Gruppen von Muskeln, die ähnliche Funktionen ausüben. Straffes Bindegewebe (Faszien) umfasst jede Muskelloge. Meist entsteht ein Kompartmentsyndrom als Komplikation nach Unfällen durch Verletzungen, Schwellungen oder Einblutungen. Durch Anschwellen des Gewebes erhöht sich der Innendruck in den abgegrenzten Muskelgruppen.
Grundsätzlich kann das Kompartmentsyndrom überall dort auftreten, wo Gewebe von einer straffen Bindegewebsschicht umhüllt ist. Besonders häufig betrifft das Kompartmentsyndrom die Muskellogen am Unterschenkel, am Fuß oder am Unterarm. Der hohe Druck beeinträchtigt die Durchblutung und führt zu einer Unterversorgung der betroffenen Muskeln und Nerven. Dies kann dauerhafte Folgen für die Funktion der Extremität haben. Damit das Muskelgewebe und die Nerven gesund und intakt bleiben, muss ein Kompartmentsyndrom schnellstmöglich erkannt und ärztlich behandelt werden. In der orthopädischen Gelenk-Klinik therapieren erfahrene Spezialisten des Zentrums für Fuß- und Sprunggelenkschirurgie das Kompartmentsyndrom am Fuß sowie seine Spätschäden.
Was ist ein Kompartmentsyndrom?
Synonyme:
Unterschenkel und Fuß werden jeweils in vier Kompartimente (Logen) unterteilt. Diese Kompartimente sind in sich geschlossene Räume, die Muskeln, Nerven und Gefäße enthalten. Straffe Hüllen, die Faszien, ummanteln die Logen. Die Faszien sind am Knochen fixiert und bestehen aus straffem Bindegewebe, das kaum nachgibt und sich nur minimal dehnen kann.
Ein Kompartmentsyndrom entsteht durch das Anschwellen des Weichteilgewebes im Unterschenkel oder Fußbereich. Dadurch erhöht sich der Innendruck in den durch Faszien abgegrenzten Muskelgruppen. Auf diese Weise kommt es zu einer gestörten Durchblutung der großen Blutgefäße, der Kapillaren (kleinste Blutgefäße) und der Nerven. Das gestaute Gewebe wird nur noch unzureichend mit Sauerstoff versorgt und droht abzusterben. Bleibende, irreversible Schädigungen der Muskulatur und der Nerven sind schwerwiegende Folge des Kompartmentsyndroms.
Ursachen: Warum entsteht ein Kompartmentsyndrom?
Die häufigste Ursache für die Entstehung eines akuten Kompartmentsyndroms am Fuß oder am Unterschenkel sind Unfälle mit Knochenbrüchen (Frakturen). Brüche werden meist von Verletzungen des umliegenden Weichteilgewebes begleitet. Die Gewebeschädigung verursacht eine Schwellung mit nachfolgender Druckerhöhung in den Muskellogen. Aber auch bei Verletzungen ohne Knochenbrüche durch stumpfe, direkte Gewalteinwirkung kann sich ein Logensyndrom ausbilden.
Seltener entsteht das Kompartmentsyndrom ohne äußere Gewalteinwirkung. Mögliche Auslöser für eine akute Gewebeschwellung können Thrombosen in den tiefen Beinvenen oder Operationen sein.
Davon abzugrenzen sind Muskelschwellungen mit Druckanstieg in den Kompartimenten bei ungewohnter muskulärer Überlastung. Dieses sogenannte funktionelle oder chronische Kompartmentsyndrom entsteht vor allem bei Sportlern. Die strapazierte und dadurch geschädigte Muskelpartie schwillt durch Flüssigkeitseinlagerung im Gewebe (Ödem) und führt zu einem Überdruck in der Muskelloge.
Das Kompartmentsyndrom wird deshalb je nach Ursache in eine akute und eine chronische Form unterschieden.
Akutes Kompartmentsyndrom
- Knochenbrüche: z. B. Tibiakopffraktur, Monteggia-Fraktur
- Quetschungen
- starke Prellungen
Akute Verletzungen verursachen Verletzungen von Blutgefäßen, Weichteilen und Knochen. Sie erhöhen den Druck in der betroffenen Muskelloge und führen somit zu einer verminderten und nicht mehr ausreichenden Blutversorgung des Gewebes.
Unbehandelt führt das Kompartmentsyndrom zu dauerhaften Schäden der Muskeln und Nerven. In schweren Fällen kann das komplette Bein oder Arm seine Funktion verlieren. Ein Kompartmentsyndrom ist daher immer ein absoluter medizinischer Notfall und bedarf sofortiger ärztlicher Behandlung.
Chronisches (funktionelles) Kompartmentsyndrom
Das chronische oder funktionelle Kompartmentsyndrom kann durch die Überbeanspruchung einer Muskelgruppe entstehen. Ein Risikofaktor ist exzessives Muskeltraining, bei dem die umgebenden Faszien sich nicht ausreichend an das schnell steigende Volumen der Muskeln anpassen können. Beim Training schwillt die gestresste Muskulatur an und der Druck innerhalb der Muskelfaszie steigt. Der muskuläre Druck vermindert den Blutfluss im betroffenen Areal und es gelangt zu wenig Sauerstoff zu den Muskelzellen. Die Muskulatur und ihre Funktion kann so dauerhaft geschädigt werden.
Das funktionelle Kompartmentsyndrom kann bei trainierten Sportlern, vor allem bei Marathonläufern, Triathleten und Wettkampfgehern auftreten. Aber auch untrainierte Freizeitsportler können ein funktionelles Kompartmentsyndrom entwickeln, wenn sie ihren Beinen plötzlich ungewohnte Belastungen zumuten, zum Beispiel bei einem Wanderurlaub.
Teufelskreis (Circulus vitiosus) des Kompartmentsyndroms
Die Druckerhöhung (Kompression) in der betroffenen Muskelloge vermindert den Abstrom des venösen Blutes aus dem Kompartiment. Es entsteht ein Teufelskreis, da der mangelnde Abstrom des venösen Bluts den Druck auf die Muskulatur weiter erhöht. Als Folge wird auch der arterielle Blutstrom gestört. Arterien versorgen die Muskeln mit sauerstoffreichem Blut, während Venen das sauerstoffarme Blut mit Abfallprodukten aus der Muskulatur abtransportieren.
Die mangelnde Durchblutung verschlechtert die Situation, da kleinste Blutgefäße (Kapillaren) durch den Sauerstoffmangel (Ischämie) und die Anreicherung von Abfallprodukten im Gewebe durchlässig werden. Dies führt zu Flüssigkeitsaustritt aus den Kapillaren und verstärkt wiederum den Druck in der Muskelloge. Der Sauerstoffmangel der Muskulatur verursacht schließlich das Absterben (Nekrose) der Muskeln in dieser Loge und Schädigung der umliegenden Nerven. Auch angrenzende Muskeln, die nicht direkt durch die Verletzung oder Überlastung betroffen sind, können geschädigt werden.
Symptome: Welche Beschwerden verursacht ein Kompartmentsyndrom am Fuß oder am Unterschenkel?
Die Symptome eines Kompartmentsyndroms hängen im Wesentlichen von seiner Ursache ab. Dennoch gibt es allgemeine, frühe Warnsignale, bei denen die Betroffenen unbedingt einen Arzt hinzuziehen sollten.
Symptome des akuten Kompartmentsyndroms
Das akute Kompartmentsyndrom an Fuß und Unterschenkel äußert sich im Bereich der betroffenen Muskelloge durch:
- unerträgliche Schmerzen
- deutliche Weichteilschwellungen mit unangenehmen Spannungsgefühl
- massiv verhärtete Muskulatur
- prall gespannte überwärmte Haut, gelegentlich mit Bildung von Spannungsblasen
Der Patient kann das betroffene Bein kaum bewegen. Die teils unerträglichen Schmerzen lassen sich auch durch die Gabe von Schmerzmitteln nicht lindern. Durch die Mangeldurchblutung der Muskulatur löst auch die passive Bewegung von Fuß und Unterschenkel starke Schmerzen aus. Das Hochlagern des Beines zur Entlastung lindert die Schmerzbeschwerden des Patienten ebenfalls nicht.
Diesen frühen Symptome folgen sensible und später motorische Ausfälle. Viele Patienten berichten von Taubheitsgefühl und Kribbeln im betroffenen Fuß. Der Fußpuls bleibt zunächst erhalten. Bei extremen Verläufen können beim akuten Kompartmentsyndrom Lähmungen und Pulsverlust im Bereich des Unterschenkels und Fußes auftreten.
Symptome des chronischen Kompartmentsyndroms
Zu den Beschwerden des chronischen Kompartmentsyndroms zählen Schmerzen und bewegungsabhängige Einschränkungen, die weit über die Symptomatik eines einfachen Muskelkaters hinausgehen. Die Patienten beschreiben typischerweise ein Druckgefühl im betroffenen Fuß und einen Schmerz, der während oder unmittelbar nach der körperlichen Aktivität auftritt. Eine vorübergehende Kraftlosigkeit des Fußes sowie zeitweises Kribbeln der Haut weisen ebenfalls auf ein funktionelles Kompartmentsyndrom hin.
Diese Anzeichen können ‒ je nach betroffenem Kompartiment ‒ sehr diskret sein. Teilweise verspüren die Betroffenen auch nur ein Kribbeln zwischen der 1. und 2. Zehe am Fußrücken. In der Regel lindern Gehpausen oder ein Trainingsstop schnell die Beschwerden.
Das chronische Kompartmentsyndrom ist eher selten und seine Beschwerden können den Symptomen anderer Erkrankungen (Differentialdiagnosen) gleichen. Die exakte Diagnosestellung durch den Fuß- und Sprunggelenkspezialisten ist sehr wichtig. Er muss ein chronisches Kompartmentsyndrom definitiv ausschließen, um Behandlungsfehler mit schwerwiegenden Folgen zu vermeiden.
Das frühestmögliche Erkennen eines akuten oder chronischen Kompartmentsyndroms durch den Arzt ist maßgeblich, um schwere Folgeschäden durch die Zerstörung der Muskulatur für den Patienten zu vermeiden.
Differenzialdiagnosen beim chronischen Kompartmentsyndrom
- Tiefe Beinvenenthrombose (Blutgerinnsel in den Beinvenen)
- Stressfraktur am Fuß (Knochenbruch, der aufgrund immer wiederkehrender Belastung auftritt)
- Tendinitis (Sehnenentzündung)
- Nervenwurzelkompression (mechanische Reizung von Nervenwurzeln)
- Gefäßkompression (Zusammendrücken von Blutgefäßen)
- Ruptur der Tibialis-anterior-Sehne
- Tibia-Splint-Syndrom (Schmerzen an der vorderen Schienbeinkante v.a. nach sportlicher Belastung)
- Periostitis (Entzündung der Knochenhaut)
Diagnose: Wie untersucht der Arzt ein Kompartmentsyndrom?
In einem Anamnese-Gespräch beschreibt der Patient dem Arzt seine Beschwerden. Durch diese Informationen und die Ergebnisse der körperlichen Untersuchung kann der behandelnde Arzt bereits den klinischen Verdacht auf ein Kompartmentsyndrom stellen.
Diagnose des akuten Kompartmentsyndroms
Die Symptome eines akuten Kompartmentsyndroms sind meist gravierend und eindeutig. Starke Schmerzen, Schwellung und Muskelverhärtungen im Unterschenkel oder Fuß nach einem Unfall deuten immer auf ein akutes Kompartmentsyndrom hin.
Nach der Anamnese überprüft der Arzt die Motorik der betroffenen Extremität und beurteilt das Empfindungsvermögen. Die Weichteile über den betroffenen Muskellogen sind meist prallelastisch gespannt. Der Patient verspürt massive Schmerzen bei Druck und aktiver sowie passiver Bewegung des Beines. Eventuell gibt der Patient bereits ein Taubheitsgefühl oder Kribbeln in bestimmten Bereichen des Fußes oder Unterschenkels an.
Besonders wichtig ist es, die Pulse unterhalb der schmerzenden Areale abzutasten. Bei einem fortgeschrittenen Kompartmentsyndrom können diese bereits schwach oder nicht mehr zu tasten sein. Ein fühlbarer Puls am Fuß schließt ein Kompartmentsyndrom des Unterschenkels aber nicht aus, da die Durchblutung der kleinen Gefäße (Kapillaren) auf diese Weise vom Arzt nicht ertastet werden kann.
Gesichert wird die Diagnose durch eine Druckmessung in den betroffenen Muskellogen. Vor allem bei schweren Verletzungen ist diese Druckmessung wichtig und wird zum Teil erst im Operationssaal durchgeführt. Für die Messung führt der Arzt von außen eine Sonde in das Kompartiment ein und bestimmt den Druck in der Muskelloge. Drücke über 40 mmHg und ein verminderter Druck der Durchblutung (Perfusionsdruck) sichern die Diagnose eine akuten Kompartmentsyndroms.
Diagnose des chronischen Kompartmentsyndroms
Die Diagnose des chronischen Kompartmentsyndroms am Fuß oder Unterschenkel erfordert eine detaillierte klinische Untersuchung und den Ausschluss möglicher Differenzialdiagnosen.
Die Beschwerden des Patienten können untypisch sein. Auch unsportliche Patienten höheren Alters können ein chronisches Kompartmentsyndrom entwickeln.
Ultraschalluntersuchungen (Sonografie), Röntgenaufnahmen oder eine MRT (Magnetresonanztomografie) an Fuß und Unterschenkel sind nicht geeignet, um die Diagnose zu bestätigen. Der Spezialist kann aber durch diese Untersuchungen andere Erkrankungen ausschließen. Ebenso sind die Laborergebnisse durch eine Blutentnahme nicht richtungsweisend. Bei Verdacht auf die pathologische Druckerhöhung im Gewebe führt der Spezialist eine Funktionsprüfung durch. Die dynamische Druckmessung in allen vier Unterschenkelkompartimenten bei Muskelbelastung gilt als Goldstandard für die Diagnostik des chronischen Kompartmentsyndroms.
Absicherung der Diagnose: Dynamische Druckmessung in den Muskellogen
Die Diagnose eines chronischen Kompartmentsyndroms kann durch eine dynamische intramuskuläre Druckmessung bestätigt werden. Der Arzt führt die Messung bei den Patienten in Ruhe und nach einer sogenannten Provokationsübung durch. Als Provokationsübung gilt die Bewegung, bei der der Patient die typischen Beschwerden spürt, z. B. Joggen auf dem Laufband. Für die Druckmessung wird eine feine Nadelsonde in die betroffene Muskelpartie (intramuskulär) eingestochen.
Die Grenzwerte zur Diagnosestellung eines chronischen Kompartmentsyndroms wurden nach Pedowitz festgelegt:
- Kompartmentdruck in Ruhe < 15 mmHg
- Kompartmentdruck 1 Minute nach Belastung > 30 mmHg
- Kompartmentdruck 5 Minuten nach Belastung > 20 mmHg
Bei der Messung fällt meist schon in Ruhe ein erhöhter Druck in der Muskelloge auf (≥ 15 mmHg), der bei muskulärer Anstrengung nach einer Minute deutlich ansteigt (≥ 30 mmHg). Dieser Druck sinkt nach fünf Minuten wieder, wenn auch nicht ganz auf den Ausgangswert (≥ 20 mmHg).
Wichtig sind beim chronischen Kompartmentsyndrom nicht die absoluten Werte, sondern der Unterschied der Druckverhältnisse vor und nach der Belastung. Leider schließen auch normale Untersuchungsbefunde ein Kompartmentsyndrom nicht sicher aus, deshalb hängt die Einschätzung dieser Druckwerte immer von den vorliegenden Beschwerden ab.
Akute Komplikationen und Spätfolgen des Kompartmentsyndroms
Ein unbehandeltes Kompartmentsyndrom an Fuß und Unterschenkel kann schwere Folgen haben. Die Schädigung von Muskeln und Nerven ist nach einiger Zeit irreversibel, das bedeutet nicht mehr umkehrbar. Nur eine frühe Diagnose und konsequentes medizinisches Handeln kann die Folgen eines Kompartmentsyndroms verhindern.
Vorsicht: Das akute Kompartmentsyndrom kann lebensbedrohlich sein!
Der Sauerstoffmangel im Gewebe verursacht den Zerfall von Muskelzellen. Beim akuten Kompartmentsyndrom steht nicht nur der Funktionsverlust des betroffenen Fußes im Vordergrund. Vor allem bei ausgedehntem Muskelzerfall werden Stoffe freigesetzt, die zu einem Versagen lebenswichtiger Organe führen können (Crush-Syndrom).
Verbleibt abgestorbenes Gewebe in der Muskelloge oder wird ein akutes Kompartmentsyndrom übersehen, kann ein schockartiges Multiorganversagen mit Todesfolge auftreten. In sehr schweren Fällen muss der betroffenen Fuß oder das Bein sogar amputiert werden. Ein akutes Kompartmentsyndrom ist daher immer ein absoluter medizinischer Notfall und bedarf sofortiger ärztlicher Behandlung.
Das chronische Kompartmentsyndrom verursacht seltener Gewebeschäden als das akute Kompartmentsyndrom. Durch die Minderdurchblutung der Muskulatur und dem resultierenden Sauerstoffmangel bei Belastung leidet der Patient unter Schmerzen. Die Beschwerden gehen zurück, sobald der Muskel wieder entlastet wird. Das Muskelgewebe kann sich wieder erholen (regenerieren).
Folgeschäden: Funktionsverlust und Fehlstellungen am Fuß nach Kompartmentsyndrom
Nach einem Kompartmentsyndrom können gravierende Funktionsstörungen am Fuß und am Unterschenkel bestehen. Die Kombination von abgestorbenem Muskelgewebe und Nervenschäden verursacht diesen Funktionsverlust. Das abgestorbene Muskelgewebe vernarbt und schrumpft und es entstehen sogenannte Kontrakturen. Die Nervenschäden verursachen Lähmungserscheinungen. Der Patient kann bestimmte Bewegungen nicht mehr durchführen und die Gelenkstellung des Fußes ist nicht mehr stabil. Der Betroffene kann die normale Fußfunktion nicht mehr ausreichend steuern. Der Gang des Patienten wird unsicher und ist vor allem auf unebenem Gelände fast unmöglich. Die dauerhafte Gelenkfehlstellung schädigt mit der Zeit die Bänder und kann zu einer Gelenkarthrose führen. Diese Defizite durch eine fehlerhafte Muskelfunktion schränken die täglichen Aktivitäten des Patienten stark ein.
Das Kompartmentsyndrom in der Loge der vorderen Schienbeinmuskulatur (Tibialis anterior Loge) kann zu einem sogenannten Fall-Fuß (Fußheberschwäche) führen. Dadurch verändert sich das Gangbild des Patienten gravierend. Der Patient kann den Fuß beim Gehen nicht mehr heben oder wie gewohnt abrollen. Um sein Bein vorwärts zu bewegen, muss er die Hüfte und das Kniegelenk vermehrt beugen. Nur so kann der Patient die fehlende Beweglichkeit im Fußgelenk ausgleichen.
Beim Kompartmentsyndrom in der Loge der tiefen Unterschenkelmuskulatur treten vor allem Verkürzungen von Muskeln und Sehnen im Bereich des Innenknöchels auf. Dies betrifft Großzehenbeuger- und Zehenbeuger sowie den hinteren Schienbeinmuskel. Als Folge entsteht ein sogenannter Spitzfuß (Pes equinus), bei dem der Fuß krankhaft gebeugt ist. Außerdem kippen Vorfuß und Ferse wie bei einem Klumpfuß (Pes equinovarus) nach innen.
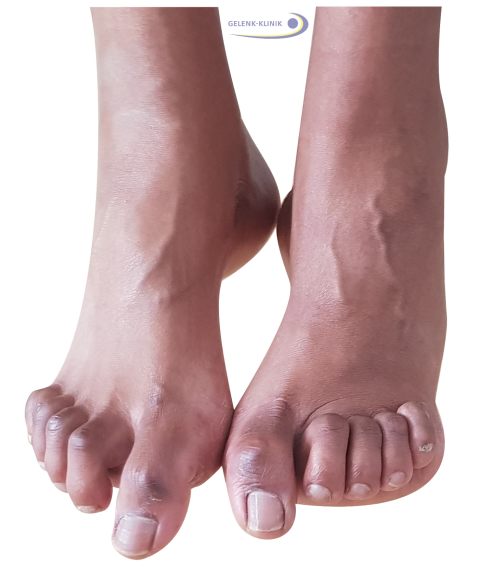 Mögliche Folgeschäden nach einem Kompartmentsyndrom sind Krallenzehen. Die verschiedenen Funktionsdefizite und Fehlstellungen können bei jedem Menschen unterschiedlich schwer ausgeprägt sein und erfordern eine genaue ärztliche Analyse. © Gelenk-Klinik
Mögliche Folgeschäden nach einem Kompartmentsyndrom sind Krallenzehen. Die verschiedenen Funktionsdefizite und Fehlstellungen können bei jedem Menschen unterschiedlich schwer ausgeprägt sein und erfordern eine genaue ärztliche Analyse. © Gelenk-Klinik
Bei einem Kompartmentsyndrom in den Logen der Fußmuskulatur können sogenannte Hammerzehen und Krallenzehen entstehen. Die Muskelverkürzungen führen zu einer vermehrten Beugung der Zehen, so dass die Zehen ähnlich einer Kralle bei Tieren gebogen sind.
Therapie: Wie wird ein Kompartmentsyndrom behandelt?
Die Therapie des akuten und des chronischen Kompartmentsyndrom unterscheidet sich maßgeblich. Während die akute Situation ein absoluter Notfall ist, erfolgt die Therapie bei einem chronischen Kompartment primär konservativ.
Therapie des akuten Kompartmentsyndroms
Das akute Kompartmentsyndrom ist ein medizinischer Notfall und muss sofort chirurgisch behandelt werden. Die Vermeidung von Folgeschäden und lebensbedrohlichen Komplikationen ist das oberste Ziel. Die Therapie der Wahl ist die Entlastung des betroffenen Kompartiments durch die großzügige Spaltung der Haut, der betreffenden Faszie (Dermatofasziotomie) und der angrenzenden Kompartimente.
Die Durchblutung kann sich nach der Eröffnung wieder normalisieren und das Muskelgewebe regeneriert. Bereits abgestorbene Muskelanteile muss der Spezialist während der Operation chirurgisch entfernen. Um eine erneute Erhöhung des Gewebedrucks zu verhindern, lässt der behandelnde Arzt die Operationswunde zunächst offen. Erst nachdem die Schwellung vollständig abgeklungen ist, verschließt er die Wunde mit einer einfachen Naht oder durch ein Hauttransplantat.
Therapie des chronischen Kompartmentsyndroms
Beim chronischen Kompartmentsyndrom handelt es sich um ein funktionelles Problem, welches durch Überbelastung der Muskulatur ausgelöst wird. In der Akutphase helfen dem Patienten Entlastung, Hochlagerung und Kühlung der Extremität. Nichtsteroidale Antirheumatika wie beispielsweise Ibuprofen lindern die Schmerzen. Massagen, wärmende Behandlung, Heparin-Salben und sportliche Aktivität sind in der Akutphase absolut kontraindiziert, da sie die Ursachen des chronischen Kompartmentsyndroms verschlimmern würden.
Auf lange Sicht sollte der Patient versuchen, ein Logensyndrom durch Anpassung des Trainings und durch Optimierung des Schuhwerks zu verhindern. Sind diese Maßnahmen auf Dauer erfolglos, empfiehlt der Spezialist dem Patienten die operative Spaltung der Muskelfaszien, um immer wiederkehrenden Rückfällen (Rezidiven) vorzubeugen.
Prognose: Wie stehen die Heilungschancen nach einem Kompartmentsyndrom?
Das akute Kompartmentsyndrom ist eine chirurgische Notfallsituation, die ohne Zeitverzögerung behandelt werden muss. Mindert der Arzt den Druck im Kompartiment rechtzeitig, um den Sauerstoffmangel der Muskulatur wieder aufzuheben, erholt sich das Gewebe in der Regel vollständig.
Wichtig:
Die vollständige Wiederherstellung der Funktion von Bein oder Fuß nach einem Kompartmentsyndrom mit Verlust von Muskulatur und Schädigung von Nerven ist nicht möglich.
Wenn ein Kompartmentsyndrom zu spät oder nicht behandelt wird, stirbt das Muskelgewebe aufgrund der mangelnden Versorgung mit Sauerstoff ab. Ausgeprägte Funktionseinschränkungen der Muskeln, Gelenkversteifungen oder krankhaften Beugestellungen am Fuß sind die Folge. Auch die Nerven werden durch ein Kompartmentsyndrom geschädigt und die Patienten leiden unter dauerhaften Lähmungserscheinungen.
Wie werden die Spätfolgen des Kompartmentsyndroms behandelt?
Die Therapie durch den Fuß- und Sprunggelenkspezialisten soll die Funktionseinschränkungen nach einem Kompartmentsyndrom mildern. Eine vollständige Wiederherstellung der Funktion nach einem Kompartmentsyndrom mit Verlust von Muskulatur und Schädigung von Nerven ist nicht möglich. Dennoch kann eine operative Behandlung die Lebensqualität des Patienten entscheidend verbessern und auch Folgeschäden an den Gelenken durch dauerhafte Fehlstellungen verhindern.
Für Patienten, die eine vollständige Wiederherstellung der Fußfunktion erwarten, ist eine Operation ungeeignet. Patienten, die sich durch die Spätfolgen eines Kompartmentsyndroms nicht beeinträchtigt fühlen, empfehlen Experten keinen operativen Eingriff.
Individuelle Diagnose zur Feststellung der Bewegungsdefizite und Fehlstellungen
Die Operationen zur Funktionswiederherstellung sind komplexe Eingriffe und müssen mit jedem Patienten individuell geplant werden. Die klinische Untersuchung durch die Spezialisten der Gelenk-Klinik ‒ meist gemeinsam mit dem Physiotherapeuten ‒ gibt Auskunft über die Restfunktionen der betroffenen Muskulatur.
Der Spezialist beurteilt die Bewegungsrichtungen und Kraftgrade des Fußes. Zur objektiven Beurteilung und zur Verlaufskontrolle hilft vor allem eine videogestützte Ganganalyse. Diese Untersuchung prüft die Muskelaktivität des Patienten abhängig von der jeweiligen Gangphase. Das normale Gangmuster wird mit dem kompensatorischen Gangmuster des Patienten verglichen. Die Ganganalyse in der Gelenk-Klinik wird von Physiotherapeuten, Sportmedizinern, Orthopäden und dem Fuß- und Sprunggelenk Spezialisten betreut und ausgewertet.
Der behandelnde Arzt erstellt außerdem Röntgenaufnahmen der Extremität zur Beurteilung einer Gelenkfehlstellung. Bei der neurologischen Untersuchung ermittelt er Nervenschäden. Die Untersuchungsergebnisse und seine klinische Erfahrung ermöglichen dem Spezialisten, die bestmögliche Operationsmethode für den Patienten auszuwählen.
Operationsmethoden zur Verbesserung der Bewegungsdefizite und Fehlstellungen
Der Spezialist informiert den Patienten vor der Operation über die erreichbaren Ziele zur Verbesserung seiner Lebensqualität. Ziele der Operation können z. B. sein:
- eine verbesserte Fußsteuerung beim Gehen
- die Korrektur von Fehlstellungen der Zehen
- die Verbesserung der Abrollfunktion des Fusses
Vielen Patienten ist eine Prognose zur Wiederherstellung oder Verbesserung alltäglicher Funktionen wichtig: Kann ich wieder ohne Hilfsmittel oder Schienen gehen? Werde ich weiterhin hinken?
Vor einer Operation werden diese Fragen und die entsprechenden therapeutischen Möglichkeiten durch den Spezialisten beurteilt. Operative Korrekturen einer Fehlstellung oder Funktionsstörung am Fuß schützen außerdem die übrigen Gelenke und Muskeln vor einer dauerhaften Fehlbelastung. Die Therapieergebnisse sind von der Erfahrung und von der exakten präoperativen Diagnostik des behandelnden Arztes abhängig. Mit dem Fuß-und Sprunggelenk können wir normalerweise sehr komplexe Bewegungen ausführen. Die operative Therapie sollte deshalb immer von einem Fuß- und Sprunggelenkspezialisten mit großer chirurgischer Expertise durchgeführt werden.
Operationsmethoden zur Verbesserung von Spätschäden eines Kompartmentsyndroms:
- Motorische Ersatzoperation (Sehnentransfer-OP, Muskelersatz-OP)
- Arthrodese: operative Gelenkversteifung
- Tenodese: Verlagerung und anschließende Fixierung einer Sehne am Knochen
Motorische Ersatzoperation (Sehnentransfer-Operation, Muskelersatz-Operation)
Bei motorischen Ersatzoperationen ersetzt der Fuß- und Sprunggelenkspezialist eine funktionslose Muskelgruppe am Fuß durch eine gesunde Muskel-Sehnen-Einheit. Bei dieser Operationstechnik verlagert der Chirurg intaktes Muskelgewebe, dessen Aufgabe an der betroffenen Extremität entbehrlich ist. Im Idealfall kann der verlagerte Muskel den ursprünglichen Bewegungsablauf des geschädigten Muskels erlernen und imitieren.
Beispiel: Motorische Ersatzoperation beim Fall-Fuß (Fußheberschwäche)
Der Spezialist löst die hintere Schienbeinsehne (Tibialis posterior-Sehne) von ihrem Ansatz am inneren Fußrand und fixiert sie an den vorderen Fußaußenrand. Der mit dem Sehnentransfer verlagerte Muskel soll die Fußstellung optimieren und die Fußhebung verbessern.
Viele Betroffenen können nach der Operation auf eine Peroneus-Schiene zur Fußstabilisierung verzichten. Die Operation ermöglicht dem Patienten teilweise oder sogar vollständig, den Fuß wieder heben zu können.
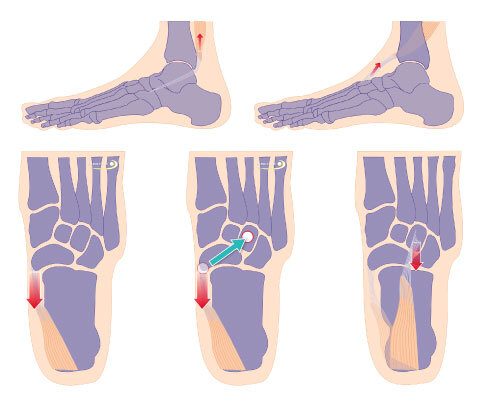 Motorische Ersatzoperation beim Fall-Fuß: Die Abbildung zeigt den Fuss in der ersten Reihe von der Seite und in der unteren Reihe von oben. Die hintere Schienbeinsehne wurde am inneren Fußrand gelöst und am Fußrücken fixiert. © Gelenk-Klinik
Motorische Ersatzoperation beim Fall-Fuß: Die Abbildung zeigt den Fuss in der ersten Reihe von der Seite und in der unteren Reihe von oben. Die hintere Schienbeinsehne wurde am inneren Fußrand gelöst und am Fußrücken fixiert. © Gelenk-Klinik
Wovon hängt die Prognose motorischer Ersatzoperationen ab?
Um die Fußhebefunktion wieder herzustellen, muss zum einen die Umsetzung des Transfers von Sehnen und Muskeln durch den Spezialisten vor der Operation exakt geplant werden. Zum anderen ist die Mitarbeit des Patienten nach dem Eingriff sehr wichtig. Um das bestmögliche Ergebnis zu erzielen, schließt sich nach der Ruhigstellung des Fußes die sogenannte Umlernphase an: Der Patient erlernt durch gezieltes Training mit einem Physiotherapeuten die neue Funktion der verlagerten Muskel-Sehnen-Einheit.
Arthrodese (Versteifung des Gelenkes)
Eine Arthrodese ist die operative Versteifung eines Gelenks. Das Kompartmentsyndrom kann Fehlfunktionen oder Fehlstellungen am Fuß verursachen, die durch eine motorische Ersatzoperation nicht verbessert werden können. Gehen und Stehen kann für den Patienten extrem schwierig sein.
Die Gelenkversteifung fixiert den Fuß in einer Stellung, die die geschädigte Muskulatur allein nicht mehr einnehmen kann. Diese fixierte Stellung des Fußes ermöglicht dem Patienten alltägliche Bewegungen leichter und angenehmer auszuführen.
Tenodese
Eine Tenodese ist die operative Umlagerung einer Sehne mit anschließend fester Verankerung im Knochen. Diese operative Fixierung der Sehne am Knochen soll die Beweglichkeit des Gelenks teilweise oder, ähnlich einer Arthrodese, ganz aufheben. Eine Tenodese kann die Lebensqualität des Patienten bei einer schlaffen Lähmung deutlich verbessern. Bei einem Fallfuß erreicht der Spezialist durch die verlagerte und neu fixierte Sehne die dauerhafte Haltefunktion des Fußes. Die Fußstellung ist nun für die alltäglichen Bewegungen des Patienten deutlich besser ausgerichtet.
Nachbehandlung
Die Nachbehandlung ist abhängig von der durchgeführten Operationstechnik.
Der Spezialist empfiehlt eine Ruhigstellung des betroffenen Fußes für 8–12 Wochen. In dieser Zeit sollten passive Bewegungsübungen von einem Physiotherapeuten durchgeführt werden, um die Sehnen geschmeidig zu halten und eine Gelenksteife zu vermeiden. Die eigentliche Heilungszeit des Operationsgebietes beträgt bis zu 8 Wochen. Die vollständige Genesungszeit mit Muskeltraining zur Wiederherstellung der bestmöglichen Fußfunktion durch den Eingriff dauert bis zu einem Jahr.
Häufig gestellte Fragen zum Kompartmentsyndrom am Fuß an Dr. med. Thomas Schneider von der Gelenk-Klinik
Wie erkennt man ein Kompartmentsyndrom?
Mediziner unterscheiden beim Kompartmentsyndrom eine akute oder eine chronische Form. Das akute Kompartmentsyndrom ist ein medizinischer Notfall und muss schnellstmöglich behandelt werden. Beim akuten Kompartmentsyndrom leidet der Patient an unerträglichen Schmerzen. Der Arm oder das Bein sind stark geschwollen und die Muskulatur ist massiv verhärtet. Die Haut über der betroffenen Muskelloge ist prall gespannt. Der Patient kann den Arm oder das Bein kaum bewegen und auch die passive Bewegung der Extremität löst starke Schmerzen aus. Viele Patienten berichten von Taubheitsgefühl und Kribbeln im betroffenen Bereich.
Das chronische Kompartmentsyndrom entsteht durch eine Überbeanspruchung bestimmter Muskelgruppen. Betroffen können Sportler bei exzessivem Muskeltraining sein, aber auch untrainierte Freizeitsportler, wenn sie ihren Muskeln plötzlich ungewohnte Belastungen zumuten. Die überlastete Muskelgruppe schwillt an und der Druck in der Muskelloge steigt. Dadurch vermindert sich die Durchblutung und der Patient verspürt Schmerzen im betroffenen Bein oder Arm während oder direkt nach der sportlichen Aktivität.
Kann der Muskel beim Kompartmentsyndrom absterben?
Ja, wird ein akutes Kompartmentsyndrom zu spät erkannt oder nicht ärztlich behandelt, stirbt das betroffene Muskelgewebe durch den Sauerstoffmangel ab. Der hohe Druck in der Muskelloge verhindert die Durchblutung und der Sauerstoff erreicht die Muskelzellen nicht mehr.
Wie schnell entwickelt sich ein Kompartmentsyndrom?
Das akute Kompartmentsyndrom entwickelt sich einige Stunden oder erst am nächsten Tag nach der Verletzung oder dem Knochenbruch. Der Druck in der betroffenen Muskelloge nimmt durch Einblutungen und Schwellungen stetig zu. Beschwerden durch ein chronisches Kompartmentsyndrom treten normalerweise während der körperlichen Belastung oder unmittelbar danach auf.
Wie lange dauert die Heilung beim Kompartmentsyndrom?
Die Heilung des akuten Kompartmentsyndroms dauert mehrere Wochen. Bei einer Operation spaltet der Spezialist die Haut und die Bindegewebshülle am Arm oder Bein, um die betroffenen Muskelgruppen zu entlasten. Die Operationswunde muss offen bleiben, bis die Schwellung im Kompartiment vollständig zurückgegangen ist. Dies kann bis zu zwei Wochen dauern. Der Chirurg verschließt die Wunde später durch eine Naht oder ein Hauttransplantat. Die Einheilung des Transplantates kann ebenfalls mehrere Wochen betragen.
Das chronische Kompartmentsyndrom klingt durch Ruhigstellung des Beines normalerweise nach wenigen Tagen ab. Die Schwellung in der Muskelloge geht zurück und die Muskulatur wird wieder normal durchblutet. Der Patient kann wieder sportlich aktiv werden. Allerdings ist die Beratung durch einen Sportmediziner oder Physiotherapeuten sinnvoll, um die Trainingsmethoden individuell anzupassen. So können erneute Überbelastungen der Muskeln vermieden werden.
Kann ein Kompartmentsyndrom am Fuß zu Schmerzen und Spannungen im Unterschenkel führen?
Zunächst entwickeln sich beim akuten Kompartmentsyndrom Schmerzen und Spannungsgefühle lokal, also dort, wo sich die betroffene Muskelloge befindet. Bei schweren Verläufen oder ausgedehnten Verletzungen kann sich der Druck ausbreiten und ein Kompartmentsyndrom am Fuß auch zu Schmerzen und Spannungen im angrenzenden Unterschenkel führen.
Was tun beim Kompartmentsyndrom?
Besteht bei Ihnen der Verdacht auf ein Kompartmentsyndrom, sollten Sie schnellstmöglich ärztlich untersucht und behandelt werden. Das akute Kompartmentsyndrom ist ein medizinischer Notfall und entsteht vor allem nach Unfällen mit Quetschungen oder Knochenbrüchen. Unbehandelt kann es schwere Folgeschäden mit Funktionsverlusten am Arm oder Bein verursachen. Das akute Kompartmentsyndrom wird durch den Spezialisten immer operativ behandelt.
Beim chronischen Kompartmentsyndrom ist die Gefahr von Folgeschäden geringer. Es entsteht durch Überbeanspruchung bestimmter Muskelgruppen, die aber in Ruhe wieder regenerieren können. Auch beim chronischen Kompartmentsyndrom ist eine ärztliche Versorgung durch den Spezialisten unerlässlich. Häufig reicht eine konservative Therapie aus. Präventive Maßnahmen, z. B. die Änderung Ihres Trainingsverhaltens, können helfen, um ein Wiederauftreten des Kompartmentsyndroms zu verhindern.
Kann mir Physiotherapie bei einem Kompartmentsyndrom am Fuß helfen?
Hierbei muss zwischen dem akuten und dem chronischen Kompartmentsyndrom unterschieden werden. Beim akuten Kompartmentsyndrom gibt es keine physiotherapeutische Alternative zur operativen Beseitigung der Ursachen. Die Physiotherapie beginnt in diesem Fall nach der erfolgten Operation. Dabei steht zuerst das Anregen der Ödemresorption (die Abschwellung) im Vordergrund. Im weiteren Heilungsverlauf wird die Narben- und Gelenkbeweglichkeit sowie die Muskelaktivität verbessert.
Beim chronischen Kompartmentsyndrom ist eine operative Therapie nicht unbedingt erforderlich. Ist das chronische Kompartmentsyndrom im Zusammenhang mit Laufsport aufgetreten, ist eine Umstellung/Optimierung der Lauftechnik angeraten. Optional können auch Schuheinlagen Anwendung finden. Die Physiotherapie kann an dieser Stelle mit der Dehnung und Spannungsregulierung betroffener Muskeln und mit vorsichtiger Muskelkräftigung Einfluss nehmen.
Literaturangaben
- Campano, D., Robaina, J. A., Kusnezov, N., Dunn, J. C., & Waterman, B. R. (2016). Surgical management for chronic exertional compartment syndrome of the leg: a systematic review of the literature. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 32(7), 1478-1486.
- de Bruijn, J., Winkes, M., van Eerten, P., & Scheltinga, M. (2019). Chronisches belastungsbedingtes Kompartmentsyndrom als Ursache anterolateraler Beinschmerzen. Der Unfallchirurg, 122(11), 840-847.
- George, C. A., & Hutchinson, M. R. (2012). Chronic exertional compartment syndrome. Clinics in sports medicine, 31(2), 307-319.
- Grechenig, W., Tesch, N. P., Windisch, G., Seggl, W., & Peicha, G. (2001). Kompartmentsyndrom Fußanatomie und chirurgische Technik. Acta Chirurgica Austriaca, 33(2), 3-7.
- Hammerberg, E. M., Whitesides Jr, T. E., & Seiler III, J. G. (2012). The reliability of measurement of tissue pressure in compartment syndrome. Journal of orthopaedic trauma, 26(1), 24-31.
- Irion, V., Magnussen, R. A., Miller, T. L., & Kaeding, C. C. (2014). Return to activity following fasciotomy for chronic exertional compartment syndrome. European Journal of Orthopaedic Surgery & Traumatology, 24(7), 1223-1228.
- Jäger, C., & Echtermeyer, V. (2008). Kompartmentsyndrom des Unterschenkels und des Fußes. Der Unfallchirurg, 111(10), 768-775.
- Küllmer, K., Olivier, L., Eysel, P., Rompe, J. D., & Schmit-Neuerburg, K. P. (1997). Das traumatisch bedingte Kompartmentsyndrom des Unterschenkels. Unfallchirurgie, 23(3), 87-91.
- Mühlbacher, J., & Klinger, M. (2013). Das Kompartmentsyndrom des Unterschenkels–Diagnostik und Therapie. Z Gefäßmed, 10(2), 7-14.
- Pedowitz, R. A., Hargens, A. R., Mubarak, S. J., & Gershuni, D. H. (1990). Modified criteria for the objective diagnosis of chronic compartment syndrome of the leg. The American journal of sports medicine, 18(1), 35-40.
- Roberts, A., & Franklyn‐Miller, A. (2012). The validity of the diagnostic criteria used in chronic exertional compartment syndrome: a systematic review. Scandinavian journal of medicine & science in sports, 22(5), 585-595.
- Tiidus, P. M. (2014). Is intramuscular pressure a valid diagnostic criterion for chronic exertional compartment syndrome? Clinical Journal of Sport Medicine, 24(1), 87-88.
- Van der Wal, W. A., Heesterbeek, P. J. C., Van den Brand, J. G. H., & Verleisdonk, E. J. M. M. (2015). The natural course of chronic exertional compartment syndrome of the lower leg. Knee Surgery, Sports Traumatology, Arthroscopy, 23(7), 2136-2141.
- Zwipp, H. (2015). Therapie der Folgezustände bei Kompartmentsyndrom des Unterschenkels und Fußes. Fuß & Sprunggelenk, 13(1), 22-35.





