- Hüftschmerzen: Wo und wie treten die Hüftschmerzen auf?
- Erkrankungen, die bei Erwachsenen typischerweise zu Hüftschmerzen führen
- Selbsthilfe bei Hüftschmerzen
- Wann zum Arzt bei Hüftschmerzen?
- Diagnose und Therapie von Hüftschmerzen durch den Arzt
- Hüftschmerzen vorbeugen: Übungen für zuhause
- Häufige Patientenfragen zu Hüftschmerzen an Dr. Martin Rinio von der Gelenk-Klinik
 Schmerzen an der Hüfte können nach starker körperlicher Beanspruchung, aber auch ganz unabhängig davon auftreten. © peterschreiber.media, Fotolia
Schmerzen an der Hüfte können nach starker körperlicher Beanspruchung, aber auch ganz unabhängig davon auftreten. © peterschreiber.media, Fotolia
Es gibt viele Formen von Hüftschmerzen: Manche sind stechend, andere brennend oder dumpf-drückend. Sie können plötzlich auftreten oder sich schleichend entwickeln. Auch ihre Ursachen sind vielgestaltig: Falsche Bewegungen oder einseitige Belastung des Kugelgelenks können ebenso zu Schmerzen in der Hüfte führen wie strukturelle Schäden (z. B. Hüftarthrose, Schleimbeutelentzündung oder Hüftimpingement).
Stehen die Hüftschmerzen mit einer ungewohnten Belastung oder einer falschen Liegeposition im Schlaf im Zusammenhang, ist eine Selbstbehandlung möglich. Allerdings sind Ursachen von Hüftschmerzen für Patienten ohne ärztliche Unterstützung schwer zu beurteilen. Bei schweren oder lang andauernden Hüftschmerzen sowie bei Schwellungen, Rötungen, Verformungen oder Fieber empfehlen wir daher stets die Unterstützung durch einen Hüftspezialisten. Dieser wird Ihre Hüfte sowie das umliegende Gewebe und Knochen genau untersuchen.
Wenn Krankengymnastik und Schmerzmittel nicht mehr weiterhelfen, kann die Hüfte minimalinvasiv mithilfe einer Hüftarthroskopie operiert werden. Eine durch Hüftarthrose geschädigte Hüfte behandelt der Spezialist meist mit einer Hüftprothese.
Hüftschmerzen: Wo und wie treten die Hüftschmerzen auf?
Hüftschmerzen machen sich auf verschiedene Arten, in verschiedenen Positionen und in unterschiedlichen Bereichen der Hüfte bemerkbar. Manchmal betreffen sie nicht nur die Hüfte, sondern ziehen in die Leiste, den Rücken, ins Gesäß oder in den Oberschenkel. Das „wie“ und „wo“ der Hüftschmerzen kann Hinweise darauf geben, wodurch sie verursacht werden. So spricht z. B. bei älteren Menschen ein morgendlicher Anlaufschmerz, der sich über Monate verstärkt, für eine Hüftarthrose. Hinter akuten, einseitigen Schmerzen in Leiste und Hüftgelenk steckt möglicherweise eine Hüftkopfnekrose. Beide genannten Beschwerdekomplexe können aber auch andere Ursachen haben, die von Fehlbelastungen bis zu Infektionen reichen. Art und Lokalisation der Schmerzen sind deshalb nur eine Orientierung – eine Schnelldiagnose lässt sich dadurch nicht stellen.
Trotzdem ist es nützlich, Hüftschmerzen nach Ort und Ausmaß zu sortieren. Das hilft dem Betroffenen einzuordnen, ob es sich um eine vorübergehende Funktionsstörung handelt oder ob gleich ein Arzt eingeschaltet werden muss. Für den behandelnden Arzt sind diese Informationen wichtig, um sich zu orientieren und die passende Diagnostik einzuleiten. Aus diesem Grund führen wir hier die wichtigsten Arten von Hüftschmerzen und ihre möglichen (häufigsten) Ursachen auf.
- Hüftschmerzen außen an der Hüfte
- Einseitige Hüftschmerzen
- Beidseitige Hüftschmerzen
- Hüftschmerzen morgens, die mit Bewegung besser werden (Anlaufschmerzen)
- Hüftschmerzen im Liegen auf der Seite
- Hüftschmerzen in Ruhe
- Hüftschmerzen im Sitzen
- Schmerzen in der Leiste
- Schmerzen im Oberschenkel
- Schmerzen im Gesäß
- Hüftschmerzen nach Verletzungen, Sturz oder Unfall
Hüftschmerzen außen an der Hüfte
Schmerzt die Hüfte dumpf und beständig an der Außenseite, kommt vor allem eine Schleimbeutelentzündung (Bursitis trochanterica ) infrage. Das am Trochanter major (dem seitlichen Knochenvorsprung des Oberschenkelknochens) liegende Gewebe ist besonders anfällig. Die Schmerzen treten in allen Positionen, insbesondere auch beim Liegen auf der Seite auf. Häufig verursacht die Bursitis trochanterica unter Belastung – wie beispielsweise beim Treppensteigen – zusätzliche Hüftschmerzen außen am Oberschenkel.
Ebenfalls an der Hüftaußenseite schmerzt die Überlastung oder Reizung der Sehne des Musculus gluteus medius. Diese Tendinopathie (Sehnenerkrankung) entsteht vor allem durch eine ungewohnte plötzliche Steigerung der Aktivität oder eine Fehlbelastung.
Einseitig auftretende Hüftschmerzen
Einseitige Hüftschmerzen sind häufiger als beidseitige. Bei einseitigen Hüftschmerzen tritt die Funktionsstörung oder der krankhafte Prozess nur an dieser Hüfte auf. Es kann allerdings auch sein, dass sich die Erkrankung zunächst nur an einer Hüfte bemerkbar macht und dann die Hüfte auf beiden Seiten trifft – aus der einseitigen Störung also eine beidseitige wird.
Beispiele für Ursachen einseitig auftretender Hüftschmerzen
- Schleimbeutelentzündung Bursitis trochanterica
- Hüftgelenksarthrose
- Über- oder Fehlbelastungen
- Bandscheibenvorfall der Lendenwirbelsäule (LWS)
- Wirbelkanalstenose
- Verletzung (Trauma), Fraktur
- Hüftkopfnekrose (Absterben des Knochengewebes am Oberschenkelkopf)
- Ischias-Syndrom
- ISG-Syndrom : Schmerzen im Iliosakralgelenk
Hinter einseitigen Hüftschmerzen können direkte Verletzungen der Hüfte stecken, z. B. eine Hüftfraktur durch einen Unfall. Ebenfalls vorwiegend einseitig machen sich neurologische Auslöser bemerkbar, etwa ein Bandscheibenvorfall mit Ischiasschmerz.
Auch die Hüftkopfnekrose tritt meist erst einseitig auf, wobei allerdings bei den meisten Patienten nach ein bis zwei Jahren auch die andere Seite erkrankt. Gleiches gilt für die Hüftarthrose, die ebenfalls meist auf einer Seite beginnt oder auf einer Seite stärker schmerzt. Fehl- und Überbelastung wie z. B. einseitiges Tragen von schweren Taschen oder Kindern auf der Hüfte können ebenfalls einseitige Hüftschmerzen auslösen, ebenso wie einseitig ausgeführte Sportarten (Squash, Tennis).
Beidseitig auftretende Hüftschmerzen
Beispiele für Ursachen von beidseitigen Hüftschmerzen:
- Rheuma
- Gicht
- Polyneuropathie (stoffwechselbedingte Nervenerkrankung)
- Erkrankung der Blutgefäße (pAVK = periphere arterielle Verschlusskrankheit)
Dass die Hüfte auf beiden Seiten gleichzeitig beginnt zu schmerzen, ist eher selten. Typisch ist dies für Erkrankungen, die den ganzen Körper betreffen. Dazu gehört z. B. die rheumatoide Arthritis, die sich an allen Gelenken manifestieren kann. Aber auch andere entzündlich-rheumatische Erkrankungen können als Systemerkrankungen zu beidseitigen Hüftschmerzen führen.
Hüftschmerzen morgens, die mit Bewegung besser werden (Anlaufschmerzen)
Anlaufschmerzen deuten klassischerweise auf eine Gelenkbelastung hin. Meist wird diese durch degenerative Prozesse im Hüftgelenk oder entzündliche Veränderungen hervorgerufen. Häufigste Ursache für einen Anlaufschmerz der Hüfte ist die Hüftarthrose ( Hüftgelenksarthrose ).
Beispiele für Ursachen von Anlaufschmerzen
- Hüftgelenksarthrose
- rheumatoide Arthritis
- Infektionen des Hüftgelenks (Coxitis)
- Entzündung der Schambeinfuge (Osteitis pubis)
Nach der nächtlichen Ruhephase kommt es beim Aufstehen erst zu Schmerzen und einer Steifheit. Nach wenigen Schritten läuft sich das Gelenk ein und die Beschwerden werden besser. Oft schmerzt zuerst nur eine Seite, im Verlauf der Erkrankung kommt häufig auch die andere hinzu.
Eine weitere Ursache ist die rheumatoide Arthritis. Auch sie löst einen Anlaufschmerz aus, insbesondere die Gelenksteife kann bis zu einer Stunde anhalten. Die Schmerzen bei rheumatoider Arthritis sind meist beidseitig.
Hüftschmerzen im Liegen auf der Seite
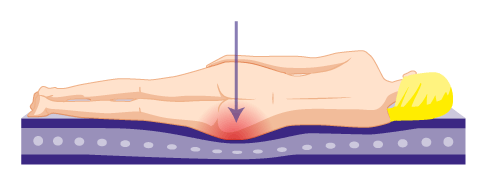 Im Liegen auf der Seite lastet ein großer Teil des Körpergewichts auf der Hüfte. Ist dieser Bereich angegriffen, entstehen durch den Druck vermehrt Schmerzen. © Gelenk-Klinik
Im Liegen auf der Seite lastet ein großer Teil des Körpergewichts auf der Hüfte. Ist dieser Bereich angegriffen, entstehen durch den Druck vermehrt Schmerzen. © Gelenk-Klinik
Beim Liegen auf der Seite lastet Druck auf der Hüfte. Ist dieser Bereich durch Verspannungen oder strukturelle Schäden angegriffen, verstärken sich die Hüftschmerzen. Sowohl harmlose Ursachen wie muskuläre Dysbalancen als auch strukturelle Erkrankungen können diesen Hüftschmerzen zugrundeliegen. Ein häufiger krankhafter Grund ist die Schleimbeutelentzündung.
Beispiele für Ursachen von Hüftschmerzen im Liegen auf der Seite
- Fehlbelastung oder Überlastung durch Sport oder eine vorwiegend sitzende Lebensweise
- Schleimbeutelentzündung (Bursitis trochanterica )
- Hüftgelenksarthrose
- Tendinopathien
- Hüftimpingement
- Hüftkopfnekrose
- Coxitis
- Hüftfrakturen , Oberschenkelfrakturen
Hüftschmerzen in Ruhe
Beispiele für Ursachen von Hüftschmerzen in Ruhe
- Schleimbeutelentzündung (beim Liegen auf der Seite Bursitis trochanterica)
- fortgeschrittene Hüftgelenksarthrose
- rheumatoide Arthritis
- Hüftkopfnekrose
- Coxitis
Wenn Hüftschmerzen auftreten, ohne dass das Gelenk oder die umliegenden Strukturen belastet werden, spricht man von Hüftschmerzen in Ruhe.
Oft machen sie sich nachts im Liegen bemerkbar. Im Gegensatz zu bewegungsabhängigen Schmerzen stehen Ruheschmerzen häufiger mit entzündlichen Veränderungen (Rheuma) oder Infektionen (Coxitis) in Zusammenhang. Das heißt, die krankhaften Prozesse in der Hüfte schmerzen bereits, ohne dass eine zusätzliche Belastung nötig ist.
Hüftschmerzen im Sitzen
Manche Hüftschmerzen treten vor allem nach längerem Sitzen auf. An erster Stelle stehen Probleme mit dem Musculus piriformis, einem Gesäßmuskel, der im Bereich der tiefen Hüftmuskulatur verläuft (Piriformis-Syndrom).
Ursachen für Hüftschmerzen beim Sitzen:
Die Verspannung des Piriformis-Muskels kann Schmerzen im Gesäß, in den Beinen und in der Hüfte auslösen. Die Hüftschmerzen beim Piriformis-Syndrom bessern sich oft, wenn man die Hüfte streckt. Dehnübungen sind bei diesem Syndrom besonders hilfreich. Weitere Ursachen für Hüftschmerzen im Sitzen sind das Hüftimpingement und die Hüftarthrose.
Schmerzen in der Leiste
Schmerzen in der Leiste können eine Vielzahl von Ursachen haben. Das liegt daran, dass sich in der Leiste bzw. in ihrer Nachbarschaft zahlreiche Strukturen befinden:
 Schmerzen in der Leiste können auch aus den Beckenorganen stammen. © Dan Race, Fotolia
Schmerzen in der Leiste können auch aus den Beckenorganen stammen. © Dan Race, Fotolia
- Hüftgelenk mit Knochen, Knorpel, Gelenklippe (Labrum), Bändern, Muskeln, Sehnen und Schleimbeuteln
- außerhalb der Hüfte liegende Nerven, die durch Nervenengpässe oder Reizungen der Nervenwurzeln zu Beschwerden in der Hüfte führen können
- Wirbelsäule und Becken
- innere Organe (z. B. Darm, Genitalorgane)
Erkrankungen oder funktionelle Veränderungen all dieser Strukturen können Schmerzen in der Leiste auslösen. Aus dem Bereich der Orthopädie handelt es sich vor allem um
- Überlastung oder Zerrung der inneren Oberschenkelmuskeln , besonders bei Sportarten mit schnellen Richtungswechseln (Fußball, Hockey, Tennis).
- Hüftgelenksarthrose (Coxarthrose)
- Hüftimpingement (FAI‑Syndrom)
- Labrumläsion
- Hüftkopfnekrose
- Coxitis (Hüftgelenksentzündung) oder Schambeinentzündung (Osteitis pubis)
- Sehnenprobleme im Bereich von Hüfte und Becken
Schmerzen im Oberschenkel
 Betrifft häufig Sportler: Adduktorenzerrung. © SoftSheep, Adobe
Betrifft häufig Sportler: Adduktorenzerrung. © SoftSheep, Adobe
Hüftschmerzen strahlen manchmal auch in den Oberschenkel aus. Im Prinzip ist dies bei zahlreichen Hüfterkrankungen oder funktionellen Störungen im Bereich der Hüfte möglich. Insbesondere trifft dies auf die Bursitis trochanterica, die Hüftarthrose, das Hüftimpingement und die Hüftkopfnekrose zu. Muskuläre Überlastungen wie die Adduktoren-Zerrung lösen neben möglichen Schmerzen in der Leiste vor allem Schmerzen im vorderen oder inneren Oberschenkel aus.
Beispiele für Ursachen von Oberschenkelschmerzen
- Adduktorenzerrung
- Meralgia paraesthetica
- Piriformis-Syndrom
- Ischias-Syndrom
- Hüfterkrankungen wie Hüftgelenksarthrose , Schleimbeutelentzündung, Hüftimpingement und Hüftkopfnekrose
- Hüftfrakturen, Oberschenkelfrakturen
Häufige Ursachen von Schmerzen im Oberschenkel sind zudem Nervenreizungen. Sie entstehen dadurch, dass ein Nerv durch geschwollenes Gewebe (z. B. Muskulatur) oder einen Bandscheibenvorfall eingeengt wird.
Wird der Nervus ischiadicus gereizt, macht sich dies durch Schmerzen im Gesäß und im hinteren Oberschenkel bemerkbar. Auslöser können das Piriformis-Syndrom oder das Ischias-Syndrom durch einen Bandscheibenvorfall an der Lendenwirbelsäule sein. Eine Einklemmung des Nervus cutaneus femoris lateralis führt zu brennenden, stechenden Schmerzen an der Oberschenkelaußenseite, der sogenannten Meralgia paraesthetica.
Schmerzen im Gesäß
Beispiele für Ursachen von Gesäßschmerzen
- Piriformis-Syndrom
- Muskuläre Dysbalancen
- Ischias-Syndrom
- Hüftgelenksarthrose
- Verletzungen (Prellung oder Fraktur des Beckens)
- Schleimbeutelentzündung (Bursitis ischiadica)
Für Schmerzen im Gesäß gibt es etliche orthopädische Gründe. Am häufigsten sind muskuläre Verspannungen und Dysbalancen, hervorgerufen durch einseitige Belastung oder zu ausgeprägtem Training. Häufig strahlen auch beim Piriformis-Syndrom oder bei der Hüftarthrose die Schmerzen ins Gesäß aus. Langes Sitzen auf hartem Untergrund kann in seltenen Fällen zu einer Schleimbeutelentzündung mit Schmerzen im Gesäßbereich führen.
Hüftschmerzen nach Verletzungen, Sturz oder Unfall
 Bei jungen Menschen sind es vor allem Unfälle, die zu Verletzungen im Hüftbereich führen. © Василь Івасюк, adobe.com
Bei jungen Menschen sind es vor allem Unfälle, die zu Verletzungen im Hüftbereich führen. © Василь Івасюк, adobe.com
Stürze und Unfälle können zu Verletzungen im Bereich der Hüfte führen. Diese reichen von harmlosen Prellungen und Zerrungen bis hin zur Oberschenkelhalsfraktur oder dem Ausrenken der Hüfte.
Typische Symptome sind Schmerzen, Schwellungen und Hämatome an Hüfte, Leiste und Oberschenkel. Oft sind die Bewegungen des Beines eingeschränkt, bei schweren Verletzungen ist das Bein auch fehlgestellt oder verkürzt.
Einfache Prellungen lassen sich mit Schonung und Kühlen behandeln. In folgenden Situationen sollte man nach einem Sturz auf die Hüfte immer einen Arzt aufsuchen:
- nach schweren Stürzen
- bei anhaltenden Hüftschmerzen
- wenn das Gehen oder Stehen nicht mehr möglich ist
- bei starker Schwellung oder starkem Bluterguss
- bei auffälliger Beinfehlstellung
Mögliche Unfallfolgen:
- Zerrung oder Riss der Hüftmuskulatur
- Weichteilschäden
- Fraktur des Oberschenkelhalses
- Pertrochantäre Fraktur (Knochenbruch im Bereich des Trochanters)
- Hüftluxation
- Riss einer Gelenklippe (sog. Labrumriss)
- Riss des Hüftkopfbandes (Ligamentum capitis femoris)
- v. a. bei älteren Menschen: Beckenringfraktur (durch Osteoporose)
- Stressfraktur bei zu hoher Trainingsbelastung
- Verletzung der Wachstumsfuge bei Kindern
Erkrankungen, die bei Erwachsenen typischerweise zu Hüftschmerzen führen
 Hüftschmerzen als Folge der Hüftarthrose. Der Gelenkverschleiß verändert Knorpel und Knochen des Hüftgelenks. © Viewmedica
Hüftschmerzen als Folge der Hüftarthrose. Der Gelenkverschleiß verändert Knorpel und Knochen des Hüftgelenks. © Viewmedica
Im Bereich der Hüfte können Knochen, Gelenk, Bänder, Muskeln und Nerven im Rahmen verschiedener Erkrankungen zu Beschwerden führen.
Mögliche Ursachen für Hüftschmerzen:
- bakterielle Infektionen
- Hüftimpingement (Blockade des Hüftgelenks)
- Druck auf Nerven (Nervenwurzel in der Wirbelsäule oder lokal im Hüftgelenk)
- Nervenschmerzen (Neuralgien) durch Einklemmungen, enge Kleidung oder Diabetes
- Knochen- und Knorpelschäden
- Hüftgelenksarthrose (Coxarthrose)
- Osteoporose (Knochenschwund)
- Hüftkopfnekrose
- Unfälle, Traumata, Frakturen
Bei der Coxarthrose wird der Gelenkknorpel in der Hüfte immer dünner, sodass die Knochen stärker aufeinander reiben und das Gelenk gereizt wird. Diese Reizung kann zu Entzündungen und einem erhöhten Druck im Gelenk führen, was Schmerzen auslöst. Zusätzlich verspannen sich die umliegenden Muskeln als Schutzreaktion, wodurch sich die Schmerzen oft noch verstärken. Behandelt wird die Coxarthrose zunächst konservativ, z. B. durch Gewichtsreduktion, Kräftigung der Muskulatur und Schmerzmittel. Im weiteren Verlauf kann der Gelenkknorpel im Rahmen einer Arthroskopie geglättet, Osteophyten und raue Flächen entfernt werden. Im späten Stadium ist meist eine Hüftendoprothese erforderlich.
Beim Hüftimpingement stoßen Knochen des Hüftgelenks aneinander. Ursache sind Formveränderungen von Hüftpfanne (Pincer-Impingement) oder Oberschenkelkopf (CAM-Impingement). Es kommt zu Hüftblockaden und meist tief liegenden Schmerzen in der Leistengegend. Wiederholtes Aneinanderprallen führt an den betroffenen Stellen zu Knorpel- und Knochenschäden. Reicht die konservative Therapie mit Kräftigung der Rumpf- und Gesäßmuskulatur, hüftschonender Bewegung und entzündungshemmenden Medikamenten nicht aus, wird operiert. Im Rahmen einer Hüftarthroskopie können Knochenvorsprünge geglättet, die Gelenklippe repariert und der Knorpel saniert werden. Um eine Hüftgelenksarthrose zu verhindern, ist eine frühe Behandlung entscheidend.
Nervenreizungen in der Hüftumgebung verursachen starke Schmerzen und sind oft schwierig zu diagnostizieren. Zwei wichtige Beispiele sind das Ischiassyndrom und die Meralgia paraesthetica. Das Ischiassyndrom tritt auf, wenn der Ischiasnerv im Bereich der Wirbelsäule – z. B. durch einen Bandscheibenvorfall oder eine Spinalkanalstenose – oder im weiteren Verlauf beschädigt oder eingeengt wird. 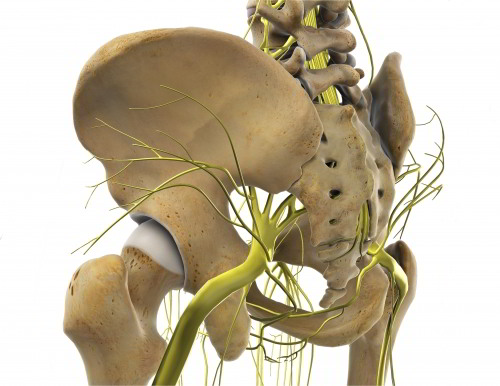 Hüftschmerzen durch Nerveneinklemmungen: Nerven können an der Nervenwurzel im Rückenmark oder auf ihrem Weg durch die Hüfte in das Bein eingeklemmt werden. © Viewmedica
Es kommt zu Schmerzen und Gefühlsstörungen, dazu sind motorische Einschränkungen (Reflexstörungen, Störungen des Gangbildes) möglich. Auch starke Hüftschmerzen können durch eine Blockade des Ischiasnervs ausgelöst werden. Die konservative Therapie besteht aus Stufenlagerung, Physiotherapie und Schmerzmitteln. Reicht dies nicht, ist je nach Ursache eine Bandscheibenoperation oder eine Operation der Spinalkanalstenose erforderlich. Bei der Meralgia paraesthetica wird der Nervus cutaneus femoralis lateralis unter dem Leistenband eingeengt, z. B. durch enge Kleidung oder Gewichtszunahme. Die Folge sind brennende oder stechende Schmerzen seitlich am Oberschenkel. Behandelt wird mit lockerer Kleidung, Physiotherapie, kurzfristiger Schmerzmittelgabe und gegebenenfalls mit lokalen Injektionen von Betäubungsmitteln. Reicht dies nicht, kann man den Nerv operativ durchtrennen.
Hüftschmerzen durch Nerveneinklemmungen: Nerven können an der Nervenwurzel im Rückenmark oder auf ihrem Weg durch die Hüfte in das Bein eingeklemmt werden. © Viewmedica
Es kommt zu Schmerzen und Gefühlsstörungen, dazu sind motorische Einschränkungen (Reflexstörungen, Störungen des Gangbildes) möglich. Auch starke Hüftschmerzen können durch eine Blockade des Ischiasnervs ausgelöst werden. Die konservative Therapie besteht aus Stufenlagerung, Physiotherapie und Schmerzmitteln. Reicht dies nicht, ist je nach Ursache eine Bandscheibenoperation oder eine Operation der Spinalkanalstenose erforderlich. Bei der Meralgia paraesthetica wird der Nervus cutaneus femoralis lateralis unter dem Leistenband eingeengt, z. B. durch enge Kleidung oder Gewichtszunahme. Die Folge sind brennende oder stechende Schmerzen seitlich am Oberschenkel. Behandelt wird mit lockerer Kleidung, Physiotherapie, kurzfristiger Schmerzmittelgabe und gegebenenfalls mit lokalen Injektionen von Betäubungsmitteln. Reicht dies nicht, kann man den Nerv operativ durchtrennen.
Die Hüftkopfnekrose macht sich im Frühstadium mit stechenden, im weiteren Verlauf mit tief liegenden und dumpfen Hüftschmerzen bemerkbar. Ursache ist die Unterbrechung der Blutzufuhr, die zum Absterben des Knochengewebes im Oberschenkelkopf führt. Es kommt zu Knochenödemen und Mikrofrakturen, die Schmerzrezeptoren im subchondralen Knochen reizen. Entlastung und Physiotherapie führen nur selten zu einer Linderung der Beschwerden. Meist muss operativ eingegriffen werden, z. B. mit einer Pridie-Bohrung oder einer Knorpel- oder Knochentransplantation. Im fortgeschrittenen Stadium erwägt man auch eine Umstellungsosteotomie oder die Implantation einer Hüftendoprothese.
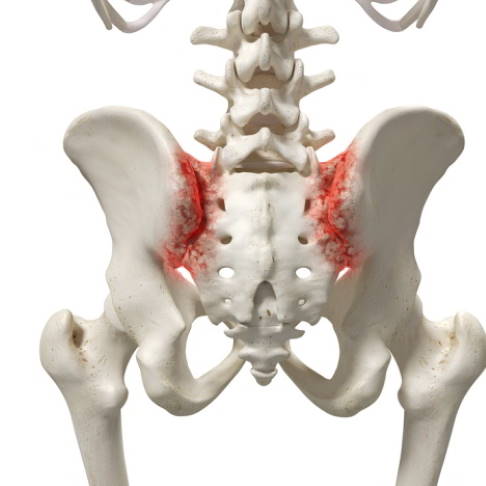 Hüftschmerzen können als ausstrahlende Schmerzen aus anderen Bereichen entstehen. Die Arthritis des Iliosakralgelenks (Verbindung zwischen Kreuz- und Darmbein) verursacht stechende und bewegungsabhängige Schmerzen im Bereich des Hüftgelenks © Sebastian Kaulitzki @ fotolia
Hüftschmerzen können als ausstrahlende Schmerzen aus anderen Bereichen entstehen. Die Arthritis des Iliosakralgelenks (Verbindung zwischen Kreuz- und Darmbein) verursacht stechende und bewegungsabhängige Schmerzen im Bereich des Hüftgelenks © Sebastian Kaulitzki @ fotolia
Eine Sakroiliitis ist eine fortschreitende Entzündung und damit einhergehende Zerstörung des Gelenks zwischen dem letzten Abschnitt der Wirbelsäule (Kreuzbein) und einem Teil des Beckens (Darmbein). Diese Erkrankung kann zu starken, stechenden, oft bewegungsabhängigen Schmerzen im unteren Rücken und Gesäß führen, die auch in die Hüftregion ausstrahlen. Bestimmte Aktivitäten wie dauerhaftes Stehen, das Tragen von Einkaufstaschen auf einer Seite und Treppensteigen verstärken diesen heftigen Schmerz. Behandelt wird ursachenorientiert.
Zunächst helfen entzündungshemmende Schmerzmittel (NSAR) wie Ibuprofen, Physiotherapie und evtl. Kortisoninjektionen. Beim Morbus Bechterew werden Biologika wie TNF-alpha-Blocker oder Interleukin-17-Inhibitoren verordnet. In ausgeprägten Fällen kann eine Gelenkversteifung nötig werden.
Rheumatische Entzündungen wie die rheumatoide Arthritis beginnen in der Regel an den Fingergelenken. Aber auch große Gelenke wie Kniegelenk oder Hüftgelenk können davon betroffen sein. Rheuma im Hüftgelenk bringt stechende Schmerzen, Schwellung und Überwärmung mit sich. Durch bildgebende Verfahren (Röntgen und MRT) wird der Zustand von Knochen und Knorpel untersucht. Eine Blutuntersuchung weist häufig die entsprechenden Autoantikörper (u.a. den Rheumafaktor) nach, die bei einer Autoimmunerkrankung ausgeschüttet werden. Es ist sehr wichtig, die Entzündung des Hüftgelenks zu stoppen, bevor der Knorpelschaden im Hüftgelenk zu groß ist und eine Hüftarthrose entsteht. Therapeutisch geschieht dies mit krankheitsmodifizierenden Medikamenten (DMARD, z. B. Methotrexat, TNF-Blocker oder JAK-Inhibitoren), aber auch mit Glukokortikoiden (Kortison). Begleitend ist eine Physiotherapie zur Kräftigung der Hüftmuskulatur und physikalische Maßnahmen wie Kälte- oder Wärmebehandlung sinnvoll. Im fortgeschrittenen Stadium können auch operative Verfahren wie die Implantation einer Hüftendoprothese nötig werden.
Eher seltene Ursachen für Hüftschmerzen sind die Osteomyelitis und die Osteitis, also bakterielle Entzündungen von Knochenmark bzw. Knochengewebe. Vor allem nach Knochenbrüchen und offenen Verletzungen können Bakterien in den Knochen eindringen und dort eine schmerzhafte Entzündung auslösen. Neben den starken Schmerzen bekommen die Patienten Fieber und werden müde und kraftlos. Über der Infektion kann das Gewebe rot, geschwollen und überwärmt sein. Behandelt wird mit Schmerzmitteln und Antibiotika. Abgestorbenes Knochengewebe muss operativ entfernt werden.
Hüftschmerzen bei Kindern
Hüftschmerzen bei Kindern können viele Ursachen haben und sollten immer ärztlich abgeklärt werden. Wichtige Erkrankungen sind vor allem Hüftdysplasie und Hüftgelenksluxation im Säuglingsalter, der „Hüftschnupfen“ (transiente Synovitis) als häufigste Ursache akuter Hüftschmerzen bei Kindern , sowie die septische Hüftgelenksentzündung als orthopädischer Notfall.
Zu den häufigeren speziellen Hüfterkrankungen gehören Morbus Perthes (Durchblutungsstörung des Hüftkopfes bei Kleinkindern), die Epiphyseolysis capitis femoris (Hüftkopf‑Gleitfraktur im Jugendalter), die Osteochondrosis dissecans und Hüftimpingement bzw. Labrumläsionen bei sportlich aktiven Jugendlichen.
Weitere mögliche Ursachen sind Muskel‑Sehnen‑Verletzungen (z. B. Avulsionen, Tendinosen), Stress‑ oder Belastungsfrakturen am Becken oder am Schenkelhals, extraartikuläre Bursitiden sowie übertragene Schmerzen aus Bauchraum‑Erkrankungen (z.B. Appendizitis) oder Infektionen des Umfeldes der Hüfte.
Selbsthilfe bei Hüftschmerzen
 Schwimmen und Wassergymnastik sind bei moderaten Hüftschmerzen oft eine gute Option. © kzenon, Adobe
Schwimmen und Wassergymnastik sind bei moderaten Hüftschmerzen oft eine gute Option. © kzenon, Adobe
Selbsthilfemaßnahmen sind bei Hüftschmerzen vor allem dann geeignet, wenn:
- die Schmerzen leicht bis mäßig sind
- keine akute Verletzung (z. B. Sturz, Unfall) vorausging
- die Beschwerden nicht plötzlich und stark aufgetreten sind
- keine Begleitsymptome wie Fieber, starke Schwellung oder Taubheitsgefühle bestehen.
Typische Beispiele für eine mögliche Selbstbehandlung sind muskuläre Verspannungen, Überlastung nach Sport oder längerem Sitzen sowie beginnende Verschleißerscheinungen. In diesen Fällen können folgende Maßnahmen helfen:
Bewegung. Eine komplette Schonung ist selten sinnvoll. Leichte, regelmäßige Bewegung fördert die Durchblutung und erhält die Gelenkfunktion. Verstärken sich die Schmerzen, sollte man die Bewegung geringer dosieren. Geeignet sind:
- Spaziergänge auf ebenem Untergrund
- Radfahren (mit angepasster Sattelhöhe)
- Schwimmen oder Aquagymnastik
Medikamente. Frei verkäufliche Schmerzmittel (z. B. entzündungshemmende Präparate wie Ibuprofen) können kurzfristig helfen. Sie sollten immer streng nach Packungsbeilage eingenommen werden. Wer unter anderen Erkrankungen leidet oder regelmäßig Medikamente einnimmt, fragt vor der Verwendung von Schmerzmitteln den Hausarzt um Rat.
Gezielte Übungen. Sanfte Dehn- und Kräftigungsübungen können helfen, die Hüftmuskulatur zu stabilisieren. Dazu gehören das vorsichtige Dehnen der Hüftbeuger (z. B. mit dem Ausfallschritt), die Kräftigung der Gesäßmuskulatur oder Mobilisationsübungen im Liegen. Ganz wichtig: Die Übungen sollten schmerzfrei oder nur leicht unangenehm sein – niemals schmerzhaft.
Wärme oder Kälte. Je nach Ursache können beide Anwendungen sinnvoll sein. Wärme (z. B. Wärmflasche, Heizkissen) hilft bei Verspannungen, Kälte (z. B. Kühlpack) bei entzündlichen Reizzuständen. Sowohl bei Kälte als auch bei Wärme muss die Haut geschützt werden. Die Anwendung sollte deshalb nicht direkt auf der Haut erfolgen und auf 10–15 Minuten begrenzt sein.
Entlastung im Alltag. Einfache Maßnahmen können bei leichten Hüftschmerzen helfen. Langes Sitzen oder Stehen ist ungünstig, besser sind häufige Wechsel der Position. Wer viel am Schreibtisch arbeitet, sollte einen ergonomischen Arbeitsplatz haben, wobei Stuhl, Tisch und Monitor anzupassen sind. Einseitige Belastungen wie das Schlafen auf derselben Seite sind schädlich und sollten gemieden werden. Auch geeignetes Schuhwerk mit guter Dämpfung kann die Hüfte entlasten.
Wann zum Arzt bei Hüftschmerzen?
Selbsthilfe hat klare Grenzen. Wenn die Schmerzen länger als einige Tage bis Wochen anhalten oder sich trotz der Maßnahmen verschlimmern, ist es ratsam, ärztliche Hilfe zu suchen. Sofort zum Arzt sollten Sie, wenn
- das Hüftgelenk äußerlich sichtbar verformt ist,
- Sie Ihre Hüfte oder Ihr Bein nicht mehr bewegen können,
- Sie so starke Hüftschmerzen haben, dass Sie nicht mehr auftreten können,
- Ihr Hüftschmerz mit einer plötzlichen Schwellung einhergeht,
- Begleitsymptome wie Fieber, Rötung oder starke Schwellung bestehen oder
- die Schmerzen nach einem Unfall oder Sturz begonnen haben .
Auch bei wiederkehrenden Beschwerden ist eine gezielte Abklärung sinnvoll, um die Ursache zu erkennen und Folgeschäden zu vermeiden.
Diagnose und Therapie von Hüftschmerzen durch den Arzt
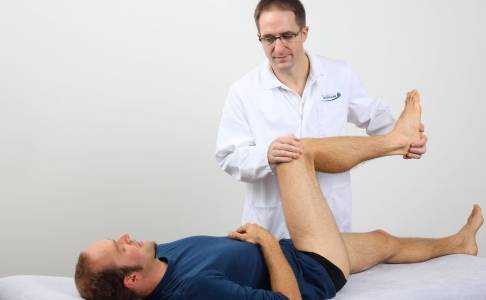 Bei der klinischen Untersuchung der Hüftschmerzen prüft der Arzt die Beweglichkeit des Hüftgelenks in alle Richtungen. © Gelenk-Klink.de
Bei der klinischen Untersuchung der Hüftschmerzen prüft der Arzt die Beweglichkeit des Hüftgelenks in alle Richtungen. © Gelenk-Klink.de
Die Diagnostik von Hüftschmerzen und Leistenschmerzen bedarf einer interdisziplinären Zusammenarbeit mehrerer Fachärzte. Unterschiedliche Diagnosewege benötigen ganz unterschiedliche Bildgebungen (z. B. Stressfrakturen oder Infektionserkrankungen). Eine zielführende Diagnostik ist nur in einem Team aus Radiologen und Sportmedizinern oder Orthopäden möglich. Diese wichtige Zusammenarbeit ist in der Gelenk-Klinik Gundelfingen gegeben.
Der wichtigste Bestandteil der Diagnose ist das Arzt-Patientengespräch. Alles an Ihrem Bericht über Ihre Hüftschmerzen ist für den Arzt wichtig. Hüftschmerzen können eine Vielzahl von Ursachen haben. Der Ort, an dem Sie die Schmerzen verspüren, ebenso wie die Gegebenheiten, unter denen der Schmerz auftritt, liefern uns Hinweise auf die Ursache.
Diese Fragen stellt der Arzt
- Seit wann schmerzt die Hüfte?
- Gab es ein auslösendes Ereignis?
- Hat sich der Schmerz verbessert oder verschlimmert?
- Ist der Schmerz von einer bestimmten Bewegung oder Aktivität abhängig oder tritt er in Ruhe auf?
- Qualität des Schmerzes: dumpf, stechend, pochend?
- Zeitverlauf: plötzlich oder langsam auftretend?
- Lage: seitlich, tiefliegend, Leistenschmerz oder ausstrahlend?
- Bestehen begleitend zu den Hüftschmerzen Fieber, Durchfall, Abgeschlagenheit und andere Entzündungszeichen?
Sehr seltene Ursachen für Hüftschmerzen sind Infektionen wie die eitrige Hüftentzündung, Tumoren oder Metastasen. Auffällige Symptome wie Gewichtsabnahme, Müdigkeit, Fieber, Schüttelfrost und Durchfall dürfen in diesem Zusammenhang nicht übersehen werden und müssen vom Arzt abgefragt werden.
Nach dem Arztgespräch folgt die klinische Untersuchung. Hierbei stehen konkrete Funktionseinschränkungen im Vordergrund: Ist die Bewegungskoordination durch die Hüftschmerzen eingeschränkt? Schmerzhafte Bewegungseinschränkungen der Hüfte führen zu einem charakteristisch veränderten Gangbild. Beweglichkeitsprüfungen des Hüftgelenks in jede Richtung zeigen Bewegungseinschränkungen. Eine Kraftmessung – Drücken des Beines gegen einen Widerstand in verschiedene Richtungen – gibt Hinweise auf eine Muskelrückbildung oder eine neurologische Störung der Muskulatur.
Weiterhin prüft der Orthopäde die Beinlänge. Beinlängenunterschiede beruhen manchmal auf einer anatomischen Ursache (Skelettbildung). Aber auch muskuläre Beschwerden in Form von unbeweglichen oder verkrampften Muskeln können das vollständige Ausstrecken des Beines blockieren und dadurch einen Beinlängenunterschied verursachen.
Durch Drücken und Klopfen ermittelt der Hüftspezialist klopf- und druckschmerzhafte Bereiche. Mittels dieser sogenannten Perkussion und Palpation bestimmt er den genauen Schmerzort und kann Hüftschmerzen im Gelenk von Schmerzen unterscheiden, die im Bereich der Schleimbeutel (Bursae) oder Sehnen entstehen.
Die Form der Wirbelsäule wird ebenfalls untersucht: Besteht im Bereich der Lendenwirbelsäule eine Fehlstellung? Zudem prüft der Arzt die Muskelreflexe und bezieht die Ergebnisse der Untersuchung in das Gesamtbild mit ein.
Blutuntersuchungen zum Ausschluss von Rheuma und Entzündungszeichen durch entsprechende Laborbefunde sind für die Diagnosefindung ebenfalls hilfreich. Sowohl entzündlich-rheumatische Erkrankungen als auch die Gicht als Störung des Harnsäurestoffwechsels können zu chronischen Schmerzen im Hüftgelenk führen.
Worauf kann eine Blutuntersuchung bei Hüftschmerzen hinweisen?
Im Zusammenhang mit der klinischen Untersuchung ist auch die Untersuchung der Hüftmuskulatur durch Elektromyographie (EMG), d. h. die Messung der elektrischen Muskelpotenziale aufschlussreich. Über Hautelektroden misst der Arzt die elektrische Aktivierung der Hüftmuskeln. Probleme mit der Muskelfunktion, Rückbildung von Muskeln, Nerveneinklemmungen und viele andere Beschwerden können so im direkten Seitenvergleich ermittelt werden.
Untersuchung der Hüftschmerzen durch bildgebende Verfahren
Mithilfe des Röntgenbildes kann der Arzt den Zustand von Knorpel und Knochen beurteilen. Insbesondere bei schwerem Knorpelverschleiß ist eine Gelenkspaltverschmälerung durch den fehlenden Knorpel sichtbar. Angeborene Fehlstellungen wie die Hüftdysplasie sind durch eine Röntgenuntersuchung ebenfalls gut zu erkennen.
Das Ultraschallgerät bildet den Zustand von Sehnen und Weichteilen ab. Die Untersuchung zeigt Verletzungen an Sehnen und Muskeln unter Bewegung. Somit ermöglicht der Ultraschall eine Beurteilung der natürlichen Funktion des Hüftgelenks.
Die Magnetresonanztomografie (MRT) kann mittels Schnittbildern feingewebliche Untersuchungen an Sehnen, Muskeln und Knorpel vornehmen. Verletzungen und Sehnenrisse sind sehr gut sichtbar. Auch für die Knorpeldiagnostik in früheren Stadien des Knorpelverschleißes ist das MRT sehr hilfreich.
Therapie von Hüftschmerzen durch den Arzt
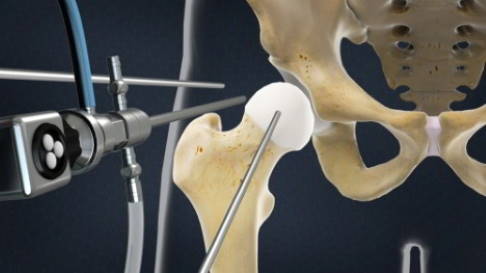 Hüftschmerzen, die durch eine Beschädigung der Gelenklippe (Labrum acetabulare) oder eine Fehlform des Hüftgelenks entstehen, können mithilfe der minimalinvasiven Hüftarthroskopie operiert werden. Dabei werden Sichtgeräte und operative Instrumente durch einen endoskopischen (minimalinvasiven) Zugang in das Gelenk eingeführt. © Viewmedica
Hüftschmerzen, die durch eine Beschädigung der Gelenklippe (Labrum acetabulare) oder eine Fehlform des Hüftgelenks entstehen, können mithilfe der minimalinvasiven Hüftarthroskopie operiert werden. Dabei werden Sichtgeräte und operative Instrumente durch einen endoskopischen (minimalinvasiven) Zugang in das Gelenk eingeführt. © Viewmedica
Die konservative Therapie von Hüftschmerzen durch den Arzt gleicht der Selbstbehandlung. Sie besteht aus entzündungshemmenden Schmerzmitteln, Physiotherapie, Wärme- und Kältebehandlung und Hilfsmitteln (z. B. Gehstützen). Bei Übergewichtigen wird meist auch eine Gewichtsreduktion angeraten.
Reicht die konservative Therapie nicht aus, kommen je nach Ursache u. a. folgende Maßnahmen zum Einsatz:
- Bei starken Beschwerden aufgrund einer fortgeschrittenen Hüftgelenksarthrose ist ein künstliches Hüftgelenk, also eine Hüftendoprothese, eine Option.
- Die Schleimbeutelentzündung (Bursitis trochanterica) kann mit Kortisoninjektionen behandelt werden, seltener auch durch die arthroskopische Entfernung des entzündlichen Schleimbeutels.
- Beim Hüftimpingement kann der Arzt die aneinandereibenden Knochenteile im Rahmen einer Hüftarthroskopie glätten.
- Die Hüftdysplasie wird in fortgeschrittenen Fällen mithilfe einer Korrekturoperation behandelt.
- Hüftfrakturen operiert der Arzt fast immer, entweder er stabilisiert den Knochen mit Platten oder Schrauben oder er implantiert ein neues Hüftgelenk.
Hüftschmerzen vorbeugen: Übungen für zuhause
Dehn- und Kräftigungsübungen stärken die Hüftmuskulatur und können Hüftschmerzen vorbeugen bzw. die Heilung bestehender Erkrankungen des Hüftgelenks beschleunigen. Um einen Effekt zu erreichen, sollten Sie die Übungen etwa zwei- bis dreimal pro Woche durchführen. Sie sollten allerdings nicht in den Schmerz hinein trainieren. Bei akuten Schmerzen steht die Schonung des Hüftgelenks im Vordergrund.
Übung 1: Radfahren
 Übung 1: Radfahren. © Gelenk-Klinik
Übung 1: Radfahren. © Gelenk-Klinik
Diese Übung dient dem Aufwärmen der Hüftmuskulatur zu Beginn der Trainingseinheit. Legen Sie sich dafür auf den Rücken, sodass die gesamte Wirbelsäule Kontakt zum Boden hält. Heben Sie die Beine angewinkelt vom Boden ab und imitieren Sie die Bewegung des Radfahrens.
Übung 2: Dehnung der Hüftbeuger
 Übung 2: Dehnung der Hüftbeuger. © Gelenk-Klinik
Übung 2: Dehnung der Hüftbeuger. © Gelenk-Klinik
Diese Übung dehnt die Beugemuskulatur der Hüfte. Gehen Sie mit geradem Oberkörper in Schrittstellung (links hinten, rechts vorne). Das Knie des hinteren Beins ist gestreckt, das vordere Bein ist leicht angewinkelt. Verlagern Sie nun den Körperschwerpunkt auf das vordere Bein und schieben Sie das Becken nach vorne. Sie sollten die Dehnung in der Leiste des hinteren Beins verspüren. Führen Sie nun den linken Arm gestreckt nach oben und neigen Sie den Oberkörper zur Gegenseite. Halten Sie die Dehnung etwa 20 Sekunden und wechseln Sie dann die Seite.
Übung 3: Kräftigung der Hüftbeuger
 Übung 3: Kräftigung der Hüftbeuger. © Gelenk-Klinik
Übung 3: Kräftigung der Hüftbeuger. © Gelenk-Klinik
Die Übung dient der Kräftigung der Hüftbeugemuskulatur. Gehen Sie mit geradem Oberkörper in die Schrittstellung. Das hintere Bein und der gegenüberliegende Arm sind gestreckt. Das Standbein und der gegenüberliegende Arm sind gebeugt. Stoßen Sie nun das hintere Bein bei gleichzeitigem Armwechsel kräftig nach vorne ab, sodass das Bein in die Beugung geht. Wiederholen Sie die Übung mit jedem Bein ca. 15-mal.
Übung 4: Dehnung des Tractus iliotibialis
 Übung 4: Dehnung des Tractus iliotibialis. © Gelenk-Klinik
Übung 4: Dehnung des Tractus iliotibialis. © Gelenk-Klinik
Kreuzen Sie das zu dehnende Bein hinter dem Standbein. Strecken Sie den gleichseitigen Arm über den Kopf, neigen Sie die Wirbelsäule zur Seite und schieben Sie das Becken auf die Seite des zu dehnenden Beines. Halten Sie die Position auf jeder Seite etwa 20 Sekunden. Die Übung dehnt den Tractus iliotibialis, eine Struktur in der Faszie der Außenseite des Oberschenkels.
Übung 5: Mobilisation des Hüftgelenks
 Mobilisation des Hüftgelenks. © Gelenk-Klinik
Mobilisation des Hüftgelenks. © Gelenk-Klinik
Diese Übung dehnt die Abduktoren im Hüftgelenk. Stellen Sie sich mit beiden Beinen hüftbreit hin. Unter dem zu bewegenden Fuß liegt ein Handtuch. Während Sie den Fuß nach außen schieben, halten Sie das andere Bein leicht gebeugt. Führen Sie den Fuß anschließend wieder zurück und wiederholen Sie die Bewegung mit jedem Bein ca. 15-mal.
Häufige Patientenfragen zu Hüftschmerzen an Dr. Martin Rinio von der Gelenk-Klinik
Welches Medikament hilft gegen Hüftschmerzen?
Es gibt verschiedene Medikamente, die bei Hüftschmerzen eingesetzt werden. Häufig kommen entzündungshemmende Schmerzmittel aus der Gruppe der nichtsteroidalen Antirheumatika zum Einsatz. Dazu zählen z. B. Ibuprofen oder Diclofenac. Diese helfen vor allem bei Hüftschmerzen, die auf eine Entzündung oder Arthrose zurückzuführen sind. Da diese Medikamente oft zu Magenproblemen führen oder bestehende Magenprobleme verstärken können, ist es ratsam, das Schmerzmittel als Salbe oder Gel direkt auf das schmerzende Hüftgelenk aufzutragen. Diese Anwendung reduziert Nebenwirkungen.
Andere Medikamente, die bei sehr starken Hüftschmerzen eingesetzt werden, sind Opioide wie Tramadol oder Morphin. Diese sind verschreibungspflichtig, weil sie ein hohes Suchtpotenzial aufweisen.
Welche Hausmittel oder alternativen Behandlungen helfen gegen Hüftschmerzen?
Bestimmte Arten von Hüftschmerzen lassen sich mit Hausmitteln reduzieren. Sind die Hüftschmerzen beispielsweise auf eine Entzündung zurückzuführen, helfen Kälteanwendungen. Wärme hilft hingegen, um verspannte Muskulatur um das Hüftgelenk zu entspannen. Auch gezielte Dehnübungen können Verspannungen der Hüftmuskulatur lösen.
Wo genau sind Hüftschmerzen lokalisiert?
Hüftschmerzen sind typischerweise in der Leiste oder am Gesäß sowie an der Außenseite der Hüfte zu spüren. Sie können einseitig oder beidseitig auftreten. Manche Arten von Hüftschmerzen strahlen bis in den unteren Rücken oder in die Oberschenkel und Beine aus. Die Lokalisation der Hüftschmerzen liefert dem Orthopäden wichtige Anhaltspunkte über die Ursache der Hüftschmerzen.
Wann sollte ich mit Hüftschmerzen zum Arzt?
Hüftschmerzen sind oftmals harmlos und gehen nach ein paar Tagen von alleine wieder zurück. Sie sollten Ihre Hüftschmerzen allerdings von einem Facharzt untersuchen lassen, wenn…
- sehr starke Schmerzen und Bewegungseinschränkungen auftreten.
- Hüftschmerzen über einen längeren Zeitraum nachts bestehen.
- Hüftschmerzen nach einem Unfall oder einer Verletzung auftreten.
- Sie unter Begleitsymptomen wie Fieber, Schwellungen, Kribbeln oder Taubheitsgefühlen leiden.
Wann muss man Hüftschmerzen operieren?
Die Entscheidung für oder gegen eine Operation hängt von vielen individuellen Faktoren ab. Viele Arten von Hüftschmerzen lassen sich konservativ z. B. durch gezielte Übungen, Physiotherapie oder physikalische Therapie behandeln. Besteht allerdings eine fortgeschrittene Arthrose mit Verlust des Gelenkknorpels, ist eine Operation oft unvermeidbar. Auch eine Knochennekrose im fortgeschrittenen Stadium macht eine Operation notwendig. Lassen Sie sich von Ihrem Arzt über Therapieoptionen aufklären und entscheiden Sie gemeinsam, welche Behandlung die richtige für Sie ist.
Welcher Arzt behandelt Hüftschmerzen?
Ein Facharzt für Orthopädie ist die richtige Wahl zur Behandlung von Hüftschmerzen. Es gibt Orthopäden, die sich auf Hüft- und Leistenschmerzen spezialisiert haben. Dem Facharzt stehen Untersuchungsmöglichkeiten zur Verfügung, die über die Diagnosemöglichkeiten des Hausarztes hinausgehen. Er besitzt zudem die nötige Erfahrung, um verschiedene Erkrankungen des Hüftgelenks zu diagnostizieren und zu behandeln.
Welcher Sport ist möglich mit Hüftschmerzen?
Wer unter Hüftschmerzen leidet, sollte Sportarten mit ruckartigen Bewegungen oder Start-Stopp-Bewegungen, wie z. B. beim Tennis oder Fußball, vermeiden. Auch Gewichtheben ist keine gute Wahl bei Hüftschmerzen, da dieser Sport das Hüftgelenk stark belastet. Wählen Sie stattdessen Sportarten mit fließenden Bewegungen wie Aquajogging, Gymnastik, Radfahren oder Nordic Walking.
Was ist die Ursache von Hüftschmerzen, die in den Oberschenkel und ins Bein ziehen?
Eine häufige Ursache für Hüftschmerzen, die bis ins Bein ziehen, ist die Hüftarthrose. Wenn der Gelenkknorpel sich über einen längeren Zeitraum abnutzt, kommt es zu Hüftschmerzen, die in einigen Fällen bis ins Bein ausstrahlen. Eine weitere häufige Ursache ist eine Überlastung der Hüftbeugemuskulatur. Diese fühlt sich oftmals an wie Muskelkater und kann ebenfalls bis ins Bein ziehen.
Auch bei einer Beteiligung der Nerven kann es zu ausstrahlenden Schmerzen kommen. Beispiele dafür sind der Bandscheibenvorfall oder die Spinalkanalstenose im unteren Rücken. Durch den Druck auf die Nervenwurzeln des Ischiasnervs kommt es neben Rückenschmerzen auch zu Hüftschmerzen oder Schmerzen, die ins Bein ziehen. Auch das Piriformis-Syndrom, bei dem der Piriformis-Muskel den Ischiasnerv einengt, kann derartige Beschwerden verursachen. Weitere Erkrankungen, die ausstrahlende Hüftschmerzen verursachen, sind z. B. eine Schleimbeutelentzündung am Hüftgelenk, ein Labrumriss (Riss der Gelenklippe) oder ein Hüftimpingement.
Welche Matratze ist die richtige bei Hüftschmerzen?
Viele Menschen leiden unter Hüftschmerzen im Liegen. Die Wahl der Matratze kann dazu beitragen, Hüftschmerzen zu reduzieren. Achten Sie dabei vor allem auf den Härtegrad. Dieser sollte an Ihr Körpergewicht angepasst und nicht zu hart oder zu weich sein. Wenn Sie Seitenschläfer sind, sollte die Matratze tendenziell etwas weicher sein, um den Druck auf die Hüfte zu verringern. Auch das Material der Matratze ist ein Faktor, den Sie beim Kauf einer neuen Matratze berücksichtigen sollten. Lassen Sie sich in einem Fachgeschäft beraten, welche Matratze zu Ihnen und Ihren Schlafgewohnheiten passt. Probieren Sie die Matratze unbedingt aus, um herauszufinden, ob sie sich beim Liegen bequem an Ihrer Hüfte anfühlt.
Was ist die Ursache für Hüftschmerzen nachts?
Leiden Sie unter Hüftschmerzen nachts oder in Ruhe, können harmlose Faktoren wie eine falsche Matratze oder die Schlafposition ursächlich sein. Wenn Sie Seitenschläfer sind, wird die unten liegende Hüfte stark belastet, wodurch Schmerzen entstehen können.
Aber auch eine Erkrankung mit Beteiligung der Nerven kann dahinterstecken. Ein Bandscheibenvorfall im Lendenwirbelbereich strahlt oftmals in die Hüfte aus und verursacht nächtliche Schmerzen. Auch entzündliche Erkrankungen des Hüftgelenks wie die Arthritis sind häufige Auslöser für Hüftschmerzen nachts. Eine weitere entzündliche Erkrankung der Hüfte ist die Schleimbeutelentzündung (Bursitis). Diese führt ebenfalls nachts zu Hüftschmerzen, vor allem wenn Sie auf der betroffenen Seite liegen.
Warum kommt es bei einer Erkältung zu Hüftschmerzen?
In seltenen Fällen leiden Menschen während einer Erkältung an Hüftschmerzen. Dies ist ein Zeichen dafür, dass das Immunsystem auf Hochtouren arbeitet. Eine mögliche Erklärung ist, dass der Körper Prostaglandine ausschüttet. Diese Botenstoffe sind an der Schmerzentstehung und an Entzündungsreaktionen beteiligt. Auch starker Husten kann in einigen Fällen Hüftschmerzen auslösen.
Warum treten Hüftschmerzen nach dem Joggen auf?
Joggen belastet das Hüftgelenk stark, weshalb viele Menschen nach dem Lauftraining über Hüftschmerzen klagen. Vor allem Laufanfänger oder Menschen, die nach längerer Sportpause wieder mit dem Joggen anfangen, sind betroffen. Meistens ist eine Überlastung oder Fehlbelastung der Muskeln, Sehnen und Bänder ursächlich für die Schmerzen. Faktoren, die Hüftschmerzen nach dem Joggen begünstigen können, sind Übergewicht, ungeeignetes Schuhwerk oder Fehlstellungen der Beinachse bzw. der Füße. In einigen Fällen ist auch eine beginnende Arthrose die Ursache für Hüftschmerzen nach dem Joggen. Eine Untersuchung durch den Hüftspezialisten ist ratsam, wenn die Beschwerden dauerhaft bestehen. Dieser wird gegebenenfalls eine Ganganalyse auf einem Laufband durchführen, um mögliche Ursachen für die Hüftschmerzen nach dem Joggen zu identifizieren.
Literaturangaben
- Arsoy, D., & Leunig, M. (2018). Femoroazetabuläres Impingement. Arthroskopie, 31(4), 294–298.
- Banke, I. J., Schauwecker, J., Suren, C., Hertel, G., Gollwitzer, H., & von Eisenhart-Rothe, R. (2019). Hüftschmerz: Ursachen, Differenzialdiagnosen und Therapie. Schmerzmedizin, 35(1), 24–31.
- Füeßl, H. S. (2015). Junger Fußballer mit plötzlichem Hüftschmerz. MMW-Fortschritte der Medizin, 157(19), 38–38.
- Grasmück, J. (2022). Differenzialdiagnostik von Hüft- und Leistenschmerzen. DO-Deutsche Zeitschrift für Osteopathie, 20(01), 4-12.
- Haber, T., Hall, M., Dobson, F., Lawford, B. J., McManus, F., Lamb, K. E., & Hinman, R. S. (2023). Effects of hip pain diagnostic labels and their explanations on beliefs about hip pain and how to manage it: an online randomized controlled trial. journal of orthopaedic & sports physical therapy, 53(11), 673-684.
- Haval, G. (2024). Hüftschmerzen beim jungen Sportler. SEMS-Journal, 72(2).
- Koehl, P., Feyrer, M., Doul, M., v Schuh, A. (2026). Operative Therapie bei Hüftschmerzen. MMW-Fortschritte der Medizin, 168(2), 42-45.
- Leibold, C. S., Schmaranzer, F., Tannast, M., Siebenrock, K. A., & Steppacher, S. (2019). Femoroazetabuläres Impingement – aktuelles Verständnis. Zeitschrift für Orthopädie und Unfallchirurgie, 157(03), 317–336.
- Ossendorff, R., Friele, K., & Placzek, R. (2026). Hüftschmerzen abklären–Teil 2: Erwachsene. MMW-Fortschritte der Medizin, 168(2), 36-38.
- Pfeiffer, E., & Keller, M. (2025). Die Gluteale Tendinopathie–wenn die Hüfte seitlich schmerzt. MSK–Muskuloskelettale Physiotherapie, 29(02), 111-119.
- Rondas, G., Macri, E., Oei, E., Bierma-Zeinstra, S., Rijkels-Otters, H., & Runhaar, J. (2022). The association between hip pain and radiographic hip osteoarthritis: the CHECK cohort. British Journal of General Practice.
- Rüther, W., & Arnold, I. (2016). Leitsymptom Hüftschmerz. Arthritis und Rheuma, 36(01), 07–07.
- Streeck, U., Focke, J., Melzer, C., & Streeck, J. (2017). Manuelle Therapie und Rehabilitation der Hüfte. Manuelle Therapie und komplexe Rehabilitation, 435–471. Springer, Berlin, Heidelberg.
- Tschopp, M., & Brunner, F. (2017). Erkrankungen und Überlastungsschäden an der unteren Extremität bei Langstreckenläufern. Zeitschrift für Rheumatologie, 76(5), 443–450.
- Yeo, P. Y., Kasivishvanaath, A., & Pérez-Carro, L. (2025). Top ten causes of non-arthritic hip pain: A comprehensive review. World Journal of Orthopedics, 16(6), 107397.