- Was ist ein Klumpfuß (Pes equinovarus)?
- Welche Ursachen kann ein Klumpfuß bei Erwachsenen haben?
- Symptome des Klumpfußes: Worunter leiden Erwachsene mit Klumpfuß?
- Diagnostik des Klumpfußes: Welche Untersuchungsmethoden wendet der Arzt bei einem Klumpfuß im Erwachsenenalter an?
- Therapie: Wie behandeln die Experten der Gelenk-Klinik den Klumpfuß bei Erwachsenen?
- Übungen für die Zeit nach Klumpfuß-Operation
- Wie erfolgreich ist eine Klumpfußbehandlung bei Erwachsenen?
- Patientenfragen zum Klumpfuß bei Erwachsenen in der Gelenk-Klinik
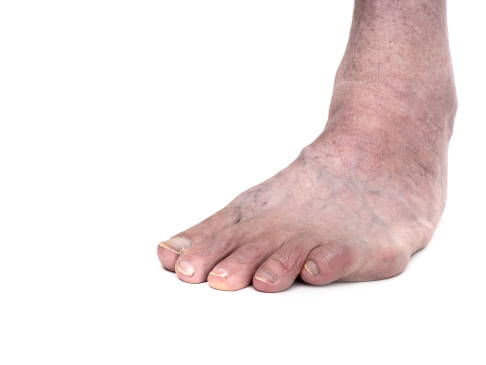 Erwachsener mit Klumpfuß: Die Fußdeformität ist trotz Intervention in der Kindheit bestehen geblieben. © Mushy, Adobe Stock
Erwachsener mit Klumpfuß: Die Fußdeformität ist trotz Intervention in der Kindheit bestehen geblieben. © Mushy, Adobe Stock
Der Klumpfuß (lateinisch Pes equinovarus) bei Erwachsenen ist eine schwerwiegende Fußdeformation mit einschneidenden Auswirkungen auf das Gangbild der Patienten. Klumpfüße treten bei Erwachsenen eher selten als Folge einer fehlgeschlagenen Behandlung in der Kindheit auf. Sie sind meist nach Schädigung von Nerven, Muskeln oder Sehnen aufgrund von Unfällen oder angeborenen Erkrankungen zu beobachten.
Die schwere Fehlstellung eines oder beider Füße bewirkt langfristig schwere arthrotische Beschwerden, die sich mit starken Schmerzen und Funktionseinbußen sehr negativ auf die Lebensqualität des Patienten auswirken. Mit moderner computergestützter Diagnostik, spezieller Physiotherapie und möglichst gelenkerhaltender Behandlung helfen die orthopädischen Fußspezialisten der Gelenk-Klinik den Patienten dabei, die langfristigen Komplikationen so gering wie möglich zu halten.
Was ist ein Klumpfuß (Pes equinovarus)?
Bei einem Klumpfuß handelt es sich um eine komplexe Fehlstellung der Füße, die sich auffällig von einer normalen Fußhaltung unterscheidet und auch für den Laien unverkennbar ist: Ein Fuß oder beide Füße sind einwärts gedreht, die Fußsohle zeigt nach innen und die Ferse steht aufgrund der zu kurzen Achillessehne nach oben.
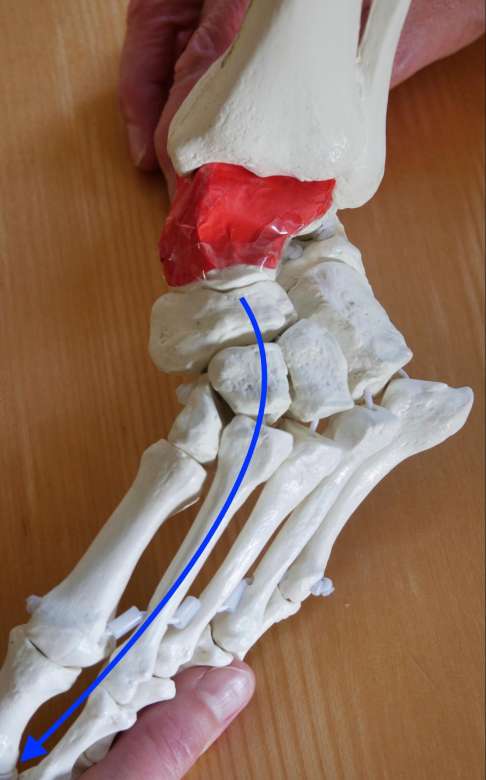 Die komplexen Fußdeformationen beim Klumpfuß haben ihre Ursache in Verschiebungen der Knochen unterhalb des Sprungbeins (Talus, hier rot dargestellt), zusammen mit verkürzten Bandstrukturen und gestörter Muskelspannung. © Gelenk-Klinik
Die komplexen Fußdeformationen beim Klumpfuß haben ihre Ursache in Verschiebungen der Knochen unterhalb des Sprungbeins (Talus, hier rot dargestellt), zusammen mit verkürzten Bandstrukturen und gestörter Muskelspannung. © Gelenk-Klinik
Klumpfüße unterscheiden sich von Patient zu Patient in ihrer Ausprägung und setzen sich aus verschiedenen Deformationen des Vor-, Mittel- und Rückfußes zusammen:
- Rückfußvarus: Das Fersenbein ist nach innen abgeknickt.
- Spitzfuß oder Pes equinus: Die Ferse berührt nicht den Boden und das obere Sprunggelenk ist in einer Beugung (Plantarflexion) in Richtung Fußsohle fixiert.
- Sichelfuß oder Pes adductus: Mittel- und Vorfuß sind stark nach innen gebogen und der innere Fußrand angehoben (Supinatus).
- Hohlfuß oder Pes excavatus: Das Fußlängsgewölbe zwischen Ferse und Zehen ist hierbei übermäßig stark ausgeprägt, sodass auch unter Belastung die Fußsohle nicht auf dem Boden aufliegt.
Zusätzlich sind beim Klumpfuß die einzelnen Fußknochen oft in ihrer Form verändert. Die Bänder und Muskeln liegen verkürzt oder geschädigt vor und verhindern die physiologische Fußfunktion.
Welche Ursachen kann ein Klumpfuß bei Erwachsenen haben?
Mediziner unterscheiden zwischen dem meist angeborenen Klumpfuß bei Neugeborenen und dem sekundären Klumpfuß bei Erwachsenen. Bei Säuglingen oder Kindern liegt in der Regel als Ursache für Klumpfüße eine genetische Veranlagung, angeborene Erkrankung oder ein Platzmangel während der Entwicklung des Fötus im Mutterleib vor. Auch Rauchen der werdenden Mutter oder die ethnische Zugehörigkeit spielen bei der Entstehung eine Rolle.
Ursachen für Klumpfüße bei Erwachsenen:
- Restfehlstellungen aus der Kindheit,
- Zustand nach Operation mit Überkorrektur, aus der sich ein Klumpfuß entwickelt und
- Folge einer anderen Erkrankung (sekundärer Klumpfuß).
Die häufigsten Ursachen für sekundäre Klumpfüße sind:
- Nerven- oder Muskelerkrankungen können zu erhöhter oder verminderter Muskelspannung führen.
- Verletzungen von Nerven bewirken eine nachfolgende Muskellähmung, beispielsweise eine Fußheberschwäche (Peroneuslähmung).
- Klumpfüße können sich nach einem Unfall als Folge eines Kompartmentsyndroms ausbilden, also einem stark erhöhten Druck innerhalb einer Muskelgruppe mit Schädigung des umliegenden Gewebes.
- Knöcherne Verletzungen nach einem Bruch können in einer Klumpfuß-Fehlstellung resultieren.
- Eine direkte Verletzung von Sehnen kann Kraft und Kontraktionsfähigkeit von Muskeln am Fuß verringern.
- Zieht sich die Haut aufgrund von großflächigen Verbrennungen zusammen, entsteht eventuell eine Klumpfuß-Fehlstellung.
Patienten mit einer chronischen Erkrankung wie Diabetes mellitus entwickeln unter Umständen einen geschädigten Rückfuß und damit langfristig Klumpfüße.
Symptome des Klumpfußes: Worunter leiden Erwachsene mit Klumpfuß?
Patienten mit Klumpfüßen ist es unmöglich, ihren Fuß beim Gehen auf natürliche Weise abzurollen. Hierdurch verteilt sich das Körpergewicht ungleichmäßig vom Oberschenkel aus über Knie und Unterschenkel bis zum Sprunggelenk.
Fehlstellungen, die bei Patienten über viele Jahre bestehen, wirken sich auf alle Gelenke im Fußbereich aus, insbesondere die Sprunggelenke: Ein vorzeitiger Gelenkverschleiß (Arthrose) im oberen Sprunggelenk sowie Fußwurzelarthrose unter Einbezug des unteren Sprunggelenkes sind direkte Folgen einer Klumpfuß-Fehlstellung.
Der Patient leidet dann an chronischen Schmerzen und wird zunehmend in seiner Mobilität und Beweglichkeit eingeschränkt.
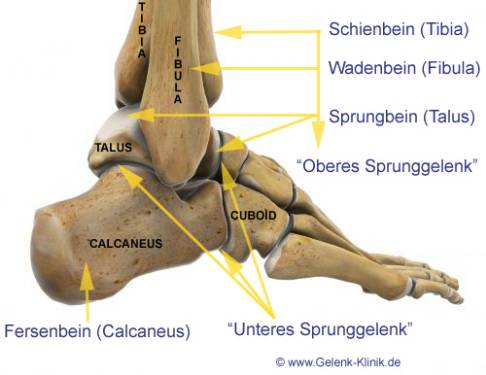 Abbildung der knöchernen Anteile des oberen und unteren Sprunggelenkes. Zwischen den beteiligten Knochen befinden sich jeweils knorpelige Gelenkschichten. © Gelenk-Klinik
Abbildung der knöchernen Anteile des oberen und unteren Sprunggelenkes. Zwischen den beteiligten Knochen befinden sich jeweils knorpelige Gelenkschichten. © Gelenk-Klinik
In seltenen Fällen ist die Deformation im Rückfuß derart gravierend, dass der Patient sogar über den Fußrücken abrollt. Hierbei fehlt die Polsterung unter der Haut und die ungewohnte Belastung verursacht Schwielen oder offene Wunden beim Patienten. Möglicherweise verformen sich die Zehen des betroffenen Fußes zu sogenannten Krallenzehen.
Diagnostik des Klumpfußes: Welche Untersuchungsmethoden wendet der Arzt bei einem Klumpfuß im Erwachsenenalter an?
Patienten sollten einen orthopädischen Spezialisten für Fuß- und Sprunggelenkserkrankungen aufsuchen, wenn sie eines oder mehrere der folgenden Anzeichen bei sich bemerken:
- Bilden Mittel- und der Vorfuß eine Sichelform und sind nach innen gebogen?
- Scheint das Längsgewölbe des Fußes erhöht – auch im Stehen – und der Fußspann wölbt sich nach oben?
- Kippt die Ferse beim Stehen nach innen ab?
- Setzt beim Gehen die Ferse nicht mehr vollständig auf dem Boden auf?
- Sind ein Zehen- oder Hackenstand problemlos möglich?
- Ist die Schuhsohle des betroffenen Beins hauptsächlich auf der Außenseite abgelaufen?
Anamnese: Eine gründliche Befragung ist die Basis für nachfolgende Therapieschritte
Der untersuchende Arzt befragt den Patienten zunächst zu seinen aktuellen Beschwerden in Ruhe und unter Belastung. Berichtet der Patient über Schmerzen in Konfektionsschuhen? Schwillt der Fuß bei längerer Belastung an? Für den Arzt ist es sehr wichtig, vom Patienten zu erfahren, ob und auf welche Art ein Klumpfuß bereits im Säuglingsalter behandelt wurde. Besteht beim erwachsenen Patienten immer noch eine Klumpfuß-Fehlbildung, liegt in diesem Fall entweder eine unzureichende Behandlung oder ein Rezidiv, also ein Rückfall nach zunächst erfolgreicher Therapie, vor.
Berichtet der Patient über Unfälle, Nerven- oder Muskelverletzungen, liegt der Verdacht auf einen nicht angeborenen, sekundären Klumpfuß nahe. Zur Absicherung der Diagnose zieht der behandelnde Arzt häufig einen Neurologen hinzu.
Wie läuft der Patient? Die Ganganalyse gibt Auskunft
Der Orthopäde beurteilt zunächst das individuelle Gangbild des Patienten und das Abrollverhalten des Fußes. Der Patient zeigt, ob ihm der Zehenspitzenstand und der Hackenstand noch möglich sind und versucht, auf dem inneren und äußeren Fußrand zu gehen.
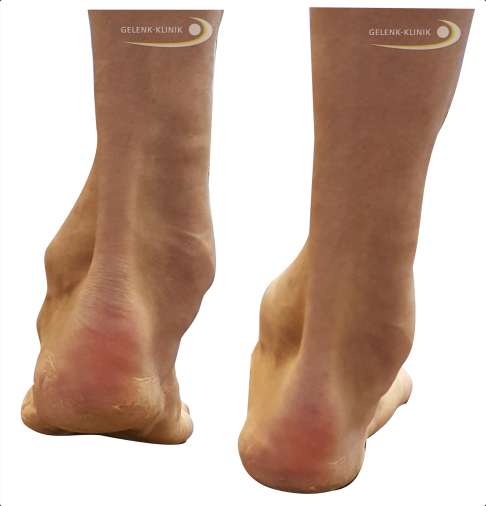 Patient mit deutlicher Varusstellung der rechten Ferse. Die Fehlstellung verstärkt sich typischerweise beim Abheben der Ferse von der Unterlage (links). © Gelenk-Klinik
Patient mit deutlicher Varusstellung der rechten Ferse. Die Fehlstellung verstärkt sich typischerweise beim Abheben der Ferse von der Unterlage (links). © Gelenk-Klinik
Die Beurteilung dieser Gangübungen liefert dem Experten wertvolle Hinweise über das Ausmaß der Fehlstellung in den einzelnen Gelenkanteilen. Ergänzend untersucht er den betroffenen Fuß nach den typischen Kennzeichen eines Klumpfußes:
- Sichelfuß
- Hohlfuß
- Spitzfußkomponente
- Fersenkippung
Der behandelnde Arzt ordnet die Fußfehlstellung einem Schweregrad zu und beurteilt, in welchem Maß die einzelnen Komponenten des Klumpfußes manuell ausgleichbar sind.
Podometrie: Messung der Druckverteilung an der Fußsohle
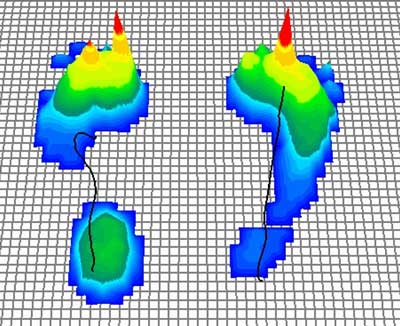 Die Fussdruckmessung (Podometrie) zeigt die genaue Belastungsverteilung an der Fußsohle über eine Art Höhenprofil. Mit dieser Untersuchung identifiziert der Arzt Fehlstellungen, Schmerzen und Erkrankungen des Fußes und des Sprunggelenkes. © Gelenk-Klinik
Die Fussdruckmessung (Podometrie) zeigt die genaue Belastungsverteilung an der Fußsohle über eine Art Höhenprofil. Mit dieser Untersuchung identifiziert der Arzt Fehlstellungen, Schmerzen und Erkrankungen des Fußes und des Sprunggelenkes. © Gelenk-Klinik
Die exakte Gewichtsverteilung beim Auftreten, aber auch die Abrollbewegung des Fußes beim Gehen spiegelt die Situation aller Gelenke, Sehnen und Weichteile im Fuß wider. Fehlstellungen wie beispielsweise ein Klumpfuß verändern diesen dynamischen Fußabdruck sichtbar und messbar. Dabei steht oder geht der Patient über eine druckempfindliche Sensorplatte und das Gerät registriert kleinste Abweichungen. Die Ergebnisse der Podometrie-Untersuchung helfen dem Orthopäden bei seiner Diagnosestellung.
Therapie: Wie behandeln die Experten der Gelenk-Klinik den Klumpfuß bei Erwachsenen?
Für die Therapie des Klumpfußes bei Erwachsenen stehen verschiedene Verfahren zur Verfügung:
- Konservative Behandlung des Klumpfußes
- Operative Behandlung des Klumpfußes
- Möglicher Ablauf einer korrigierenden Klumpfußoperation
- Versteifung des unteren Sprunggelenkes
Konservative (nicht-operative) Behandlung des Klumpfußes
Die Grundlage für eine zielgerichtete Therapie der Klumpfüße bilden die ausführliche Anamnese und Analyse der bestehenden Fehlstellungskomponenten beim Patienten. Abhängig vom Schweregrad der Fehlbildung spricht der Arzt seine Empfehlungen für konservative Therapieschritte mit dem Patienten ab:
Stützende Schuheinlagen steigern durch eine bessere Belastungsverteilung die Tragfähigkeit des Fußes. Je nach Schwere der Klumpfuß-Fehlstellung des erwachsenen Patienten helfen spezielle orthopädische Schuhe, die ganz individuell angefertigt werden. In beiden Fällen arbeiten Patient, behandelnder Arzt und Orthopädietechniker für ein optimales Ergebnis eng zusammen. Der Patient kann die beteiligte Muskulatur selbst trainieren und die Fehlstellungen positiv beeinflussen. Dabei sollte er bei sportlichen Aktivitäten harte Stöße auf die Gelenke vermeiden, da Klumpfüße diese zusätzliche Belastung nicht in dem Maß abfedern können wie ein gesunder Fuß.
Patienten haben die Möglichkeit, in Absprache mit ihrem Arzt die konservativen Therapieansätze mit einer adäquaten Einnahme von Schmerzmitteln und entzündungshemmenden Medikamenten zu unterstützen.
Operative Behandlung des Klumpfußes
Aufgrund der Klumpfuß-Fehlbildung rollt der Fuß des Patienten beim Gehen und Laufen unnatürlich ab, sodass ihm chronische Schmerzen und arthrotische Veränderungen in den benachbarten Gelenken drohen. Sofern der Patient noch nicht unter schwerer Arthrose leidet, liefern gezielte Operationen gute Aussichten auf langfristigen Erfolg.
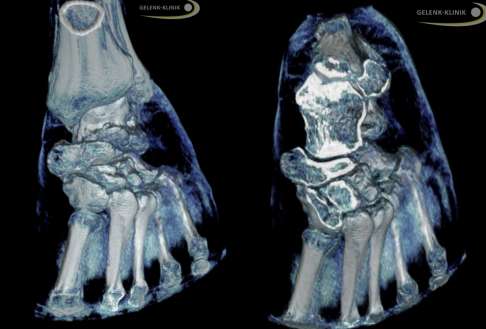 Darstellung eines einseitigen linken Klumpfußes mittels digitaler Volumentomografie (DVT). In diesem röntgenbasierten Verfahren erhält der Untersucher eine 3-dimensionale Darstellung der knöchernen Strukturen. Hier sind die Restfehlstellungen nach einer früher erfolgten Klumpfuß-Operation in zwei Ebenen abgebildet. © Gelenk-Klinik
Darstellung eines einseitigen linken Klumpfußes mittels digitaler Volumentomografie (DVT). In diesem röntgenbasierten Verfahren erhält der Untersucher eine 3-dimensionale Darstellung der knöchernen Strukturen. Hier sind die Restfehlstellungen nach einer früher erfolgten Klumpfuß-Operation in zwei Ebenen abgebildet. © Gelenk-Klinik
Der Orthopäde arbeitet dabei möglichst gelenkerhaltend und korrigiert die einzelnen Fehlstellungen meist in kombinierten chirurgischen Eingriffen. Je später diese operativen Korrekturen erfolgen, desto größere Schäden an den Gelenken bestehen bereits und desto umfangreicher müssen nachfolgende Operationen sein.
Möglicher Ablauf einer korrigierenden Klumpfußoperation
- In einem ersten Schritt beurteilt der Spezialist für Fuß- und Sprunggelenkserkrankungen die bestehenden Fehlstellungen beim Patienten. Er definiert den Anteil der einzelnen Komponenten, die die Klumpfuß-Deformation des Patienten bestimmen (Spitzfuß, Hohlfuß, Pes varus, Sichelfuß) und ermittelt den Schweregrad.
- Der Operateur bespricht seinen Plan für den bzw. die korrigierenden Eingriffe mit dem Patienten. Möglicherweise nimmt er eine Keilentnahme am äußeren Fußrand am Würfelbein vor. Der knöcherne Keil wird am Fußinnenrand eingesetzt und korrigiert die Stellung von Vorfuß zu Rückfuß. Die Innendrehung (Adduktion) – typisch für den Sichelfußanteil beim Klumpfuß – wird korrigiert. Auch die Stellung des Fersenbeins (Calcaneus) kann der Orthopäde mit dieser Keilentnahme in Richtung Normalstellung verschieben (Dwyer-Osteotomie).
- Eventuell sieht der Operationsplan des Patienten auch eine Umformung des Hohlfuß-Anteils mittels Osteotomie (knöcherne Korrektur) vor. Bei dieser Methode wird im Fuß der Verlauf des sogenannten 1. Strahls, der mit der Großzehe endet, beeinflusst.
- Individuell entscheidet der Arzt, ob eine z-förmige Verlängerung der zu kurzen Achillessehne und das teilweise Ablösen des Kapselbandapparats die Spitzfußhaltung des Fußes verbessert.
So vielschichtig wie die Ursachen für eine Klumpfuß-Deformation beim Patienten sind, so umfangreich sind die Möglichkeiten und Methoden der Behandlung. Neben der Analyse des Gangbildes bezieht der fußchirurgische Spezialist die gesamte Beinachse des Patienten und die Drehverhältnisse des Fußes in die Therapie mit ein.
Daher sieht er möglicherweise Stellungskorrekturen des Fußes und des Sprunggelenkes – auch oberhalb des Knöchels (supramalleolär) – vor, die verschiedene Fehlstellungsanteile ausgleichen können. Aus der Gesamtheit aller Befunde ergibt sich für den Patienten oft die Möglichkeit, auch im Erwachsenenalter ein Gangbild zu entwickeln, das dem normalen Abrollverhalten des Fußes sehr nahe kommt.
Versteifung des unteren Sprunggelenkes (Arthrodese) bedeutet weniger Schmerz bei guter Beweglichkeit
Leidet der Patient bereits deutlich unter einer Abnutzung der Knorpelschicht im Sprunggelenk (Sprunggelenksarthrose) und fühlt sich durch Schmerzen in seiner Mobilität eingeschränkt, zieht der behandelnde Orthopäde eine Versteifung des Gelenkes (Arthrodese) in Betracht.
In enger Absprache mit dem Patienten entscheiden die Spezialisten, welche Teile des unteren Sprunggelenkes in die Versteifung einbezogen werden: Erklärtes Ziel ist eine weitgehende Schmerzfreiheit des Patienten, die mit geringstmöglicher Einschränkung der Gelenkbeweglichkeit erreicht werden soll. Das untere Sprunggelenk setzt sich aus folgenden drei Gelenkkomponenten zusammen, die der Arzt gezielt einzeln versteifen kann:
- das Sprungbein-Fersenbein-Gelenk (talocalcaneares Gelenk)
- das Sprungbein-Kahnbein-Gelenk (talonaviculares Gelenk)
- das Fersenbein-Würfelbein-Gelenk (calcaneocuboidales Gelenk)
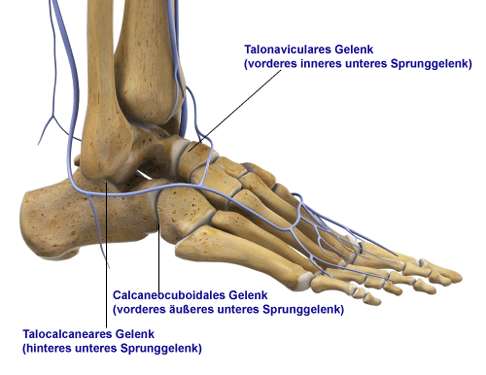 Das untere Sprunggelenk setzt sich aus drei Teilgelenken zusammen: dem Sprungbein-Fersenbein-Gelenk, dem Sprungbein-Kahnbein-Gelenk und dem Fersenbein-Würfelbein-Gelenk. © Viemedica
Das untere Sprunggelenk setzt sich aus drei Teilgelenken zusammen: dem Sprungbein-Fersenbein-Gelenk, dem Sprungbein-Kahnbein-Gelenk und dem Fersenbein-Würfelbein-Gelenk. © Viemedica
Die Versteifung aller drei Teilgelenke des unteren Sprunggelenkes nennt man in der Medizin Triple-Arthrodese (“3-fache Arthrodese”). Der Operateur entfernt den geschädigten Gelenkknorpel zwischen den Knochen dabei komplett und verschraubt sie miteinander. Nach einer Heilungsphase von 4 bis 12 Wochen sind die vorher gelenkig verbundenen Knochen miteinander verschmolzen.
Insbesondere das hintere untere Sprunggelenk trägt beim Stehen und Gehen große Gewichtslast und ist häufig von Arthrose betroffen. Seine Versteifung hat für Patienten den großen Vorteil, dass die Beweglichkeit des Fußes sich kaum verringert, die Schmerzen sich dagegen massiv bessern. Dadurch verhilft der Eingriff den Patienten zu einer neuen Lebensqualität.
Welche Bewegungen des Fußes sind nach Versteifung des unteren Sprunggelenkes möglich und welche nicht? Wichtig in dieser Phase der Klumpfuß-Korrektur ist das intensive ärztliche Gespräch, in dem der Patient zum Beispiel mithilfe von Modellen umfassend informiert wird.
Eine Versteifung des unteren Sprunggelenks hat keinerlei Auswirkungen auf die Funktion des oberen Sprunggelenks. Zusätzlich gleichen andere Fußgelenke sowie ein sich anpassender Vorfuß die fehlende Beweglichkeit des unteren Sprunggelenks teilweise aus. Daher sind Patienten nach einer Arthrodese nicht wesentlich bei alltäglichen Tätigkeiten behindert.
- Abrollbewegungen des Fußes,
- Gehen,
- Laufen und
- Treppensteigen
sind nach Arthrodese des unteren Sprunggelenks und einer ausreichenden Heilungsphase problemlos möglich.
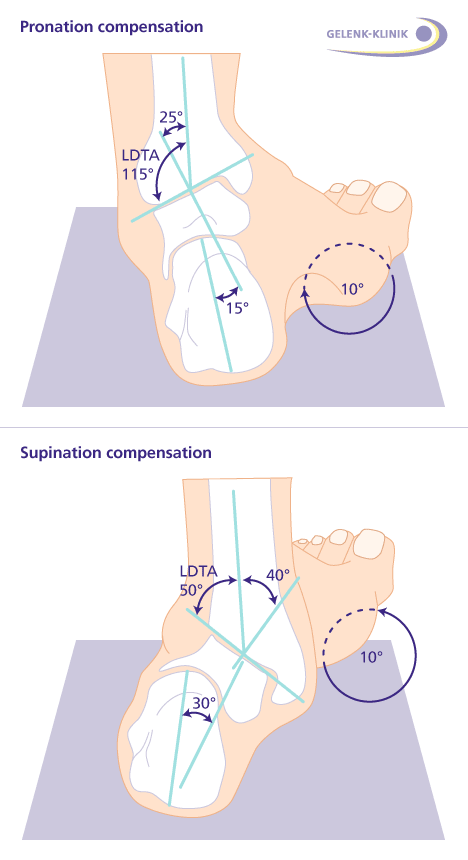 Patientenfuß nach Versteifung des unteren Sprunggelenkes (Arthrodese): Mittelfristig gleicht der Vorfuß die fehlende Beweglichkeit im unteren Sprunggelenk mit einer kompensierenden leichten Verdrehung aus. a. Die Pronation wird durch eine Vorfußverdrehung in die Gegenrichtung um 10 Grad reduziert. b. Die Supination wird durch entgegengesetzte Verdrehung des Vorfußes um 10 Grad verringert. © Gelenk-Klinik
Patientenfuß nach Versteifung des unteren Sprunggelenkes (Arthrodese): Mittelfristig gleicht der Vorfuß die fehlende Beweglichkeit im unteren Sprunggelenk mit einer kompensierenden leichten Verdrehung aus. a. Die Pronation wird durch eine Vorfußverdrehung in die Gegenrichtung um 10 Grad reduziert. b. Die Supination wird durch entgegengesetzte Verdrehung des Vorfußes um 10 Grad verringert. © Gelenk-Klinik
Demgegenüber haben Patienten nach Arthrodese Probleme damit, den Fuß in eine schiefe Ebene zu kippen: Das Anheben des inneren Fußrandes und das gleichzeitige Absenken des äußeren Fußrandes (Supination) sowie die entsprechende Gegenbewegung (Pronation) bereiten den Betroffenen Schwierigkeiten. Diese Einschränkung sollten Patienten allerdings immer in Zusammenhang mit der erreichten Schmerzfreiheit sehen.
Trotzdem ermöglicht eine Triple-Arthrodese dem Patienten wieder einen sicheren Auftritt und Stand, der besonders mit zunehmendem Lebensalter immer wichtiger wird.
Bei Patienten, die erst sehr spät mit einer Klumpfuß-Fehlstellung einen Facharzt aufsuchen, sind wahrscheinlich auch höher gelegene Gelenke wie das Knie- oder das Hüftgelenk von Abnutzungserscheinungen betroffen. Je nach Stärke der Beschwerden sind weiterführende operative Eingriffe notwendig. Beispielsweise hilft eine Sprunggelenksprothese in manchen Fällen dem Patienten zu einem schmerzfreien Leben. Die Therapieentscheidung wird immer durch den Einzelfall bestimmt.
Übungen für die Zeit nach Klumpfuß-Operation
Die physiotherapeutischen Übungen, die Ihnen Arzt und Krankengymnast nach erfolgreicher Operation Ihres Klumpfußes empfehlen, orientieren sich an der bei Ihnen vorliegenden Fußfehlstellung sowie am operativen Eingriff. Die Nachbehandlung passen die Experten an Ihre persönlichen Bedingungen und Ansprüche an.
Im Folgenden geben wir allgemeine Empfehlungen, die Ihnen dabei helfen, die Muskulatur in Fuß und Unterschenkel gezielt zu trainieren und deren Zusammenspiel besser zu koordinieren. Ihre Muskeln erhalten ihren normalen Muskeltonus zurück.
Achten Sie unbedingt darauf, dass nach einer Klumpfußoperation für einen bestimmten Zeitraum Einschränkungen in der empfohlenen Belastung und Beweglichkeit bestehen.
Halten Sie aus diesem Grund Rücksprache mit Ihrem behandelndem Arzt, bevor Sie die Übungen eigenständig durchführen.
Diese Übungen kräftigen Ihren Fuß und verbessern die Koordination Ihrer Bewegungen. Probieren Sie es selbst aus!
- Erlernen Sie eine normale Belastungsverteilung auf der Fußsohle.
- Fuß schleifen steigert die Beweglichkeit im Sprunggelenk.
- Fuß tappen verbessert die Koordination im Sprunggelenk.
- Seitlicher Zug stabilisiert das Sprunggelenk.
- Faszienrolle mobilisiert die Wadenmuskulatur.
- Dehnen der Wade flexibilisiert die Wadenmuskulatur.
- Dynamisches Dehnen der Fuß- und Wadenmuskulatur entspannt den Muskeltonus.
- Exzentrisches Dehnen der Wadenmuskulatur normalisiert den Muskeltonus.
- Dehnen der Muskulatur der Fußsohle löst Verkrampfungen.
- Ball rollen steigert die Beweglichkeit der Fußsohle.
Erlernen einer normalen Belastungsverteilung auf der Fußsohle
 Pendelbewegungen des Körpers nach vorne, hinten, links und rechts verlagern die Belastung auf der Fußsohle. © Gelenk-Klinik
Pendelbewegungen des Körpers nach vorne, hinten, links und rechts verlagern die Belastung auf der Fußsohle. © Gelenk-Klinik
Nehmen Sie einen geraden Stab oder Besenstiel zur Hand. Führen Sie jetzt im Stand Pendelbewegungen mit dem Körper nach vorne, hinten, rechts und links durch. Erspüren Sie die Hauptbelastungszonen auf Ihrer Fußsohle, die Auflageflächen, Hohlräume und den wechselnden Spannungszustand Ihrer Zehen. Vergleichen Sie die veränderte Druckverteilung zwischen rechtem und linkem Fuß, dem Vor- und Rückfuß sowie Fußaußen- und -innenseite.
Führen Sie diese Übung in 3 Sets mit jeweils 10 bis 15 Wiederholungen durch. Pausieren Sie zwischen den Durchgängen je 30 bis 60 Sekunden.
Variante für Fortgeschrittene: Führen Sie die Übung mit geschlossenen Augen durch. Mit dieser Übung erhalten Sie in allen Richtungen ein gutes Gefühl für eine physiologische Belastungsverteilung auf beide Füße. Sie mobilisieren Ihren operierten Fuß und arbeiten aktiv in Richtung einer gleichmäßigen Belastung, die Sie vorher aufgrund der Klumpfuß-Fehlstellung nicht hatten.
Fuß schleifen steigert die Beweglichkeit im Sprunggelenk
 Mit dem Fuß im Sitzen über den Boden schleifen verbessert die Beweglichkeit im Sprunggelenk.© Gelenk-Klinik
Mit dem Fuß im Sitzen über den Boden schleifen verbessert die Beweglichkeit im Sprunggelenk.© Gelenk-Klinik
Setzen Sie sich auf einen Hocker und schieben Sie mit leichtem Druck den Fuß vor und zurück. Legen Sie ein Handtuch unter den Fuß, damit er leichter über den Boden gleitet. Achten Sie darauf, dass Groß- und Kleinzehenballen sowie die Ferse guten Kontakt zum Boden halten. Der Fuß verläuft immer in einer Linie mit der Kniescheibenspitze.
Führen Sie von dieser Übungen 3 Sets mit jeweils 15 bis 20 Wiederholungen durch. Machen Sie zwischen den Durchgängen je 30 bis 60 Sekunden Pause.
Sie verbessern mit dieser Übung die Beweglichkeit im oberen Sprunggelenk. Dies ist besonders wichtig, wenn Ihr unteres Sprunggelenk versteift wurde (Arthrodese) und die anderen Fußgelenke die eingebüßte Beweglichkeit ausgleichen.
Fuß tappen verbessert die Koordination im Sprunggelenk
 Fuß tappen im Stand nach vorne, zur Seite und nach hinten verbessert die Koordination im Sprunggelenk und kräftigt die Fuß- und Beinmuskulatur. © Gelenk-Klinik
Fuß tappen im Stand nach vorne, zur Seite und nach hinten verbessert die Koordination im Sprunggelenk und kräftigt die Fuß- und Beinmuskulatur. © Gelenk-Klinik
Verlagern Sie Ihr Körpergewicht im Stand auf den betroffenen Fuß und achten Sie darauf, dass die Ferse gerade ist und damit Ihre Achillessehne senkrecht steht. Das Fußgewölbe ist aufgerichtet. Das leicht gebeugte Knie befindet sich senkrecht über dem Vorfuß. Tappen Sie nun mit dem unbelasteten Bein in einem Halbkreis vor und zurück. Achten Sie darauf, dass Ihr Standbein stabil stehen bleibt.
Führen Sie von dieser Übungen 3 Sets mit jeweils 10 bis 15 Wiederholungen durch. Pausieren Sie dazwischen je 30 bis 60 Sekunden. Mit dieser Übung verbessern Sie die Koordination Ihres Sprunggelenkes und kräftigen die Muskulatur von Fuß und Bein. Sie entwickeln einen festeren Stand und eine bessere Gewichtsverteilung, die Sie sich nach einem operierten Klumpfuß erst langsam erarbeiten müssen.
Seitlicher Zug stabilisiert das Sprunggelenk
 In der Ausgangsposition stehen Sie auf einem Bein und halten das Theraband fest in der Hand. Dann ziehen Sie das Band seitlich nach oben. © Gelenk-Klinik
In der Ausgangsposition stehen Sie auf einem Bein und halten das Theraband fest in der Hand. Dann ziehen Sie das Band seitlich nach oben. © Gelenk-Klinik
Befestigen Sie ein elastisches Gymnastikband dicht über dem Boden an einem stabilen Haltepunkt, zum Beispiel der Heizung. Stellen Sie sich nun seitlich zum Ankerpunkt, sodass das betroffene Bein näher am Haltepunkt ist. Nehmen Sie das andere Ende des Bandes in die Hand, die weiter vom Haltepunkt entfernt ist. Das nicht betroffene Bein heben Sie vom Boden ab. Ihr Körpergewicht lastet jetzt auf dem operierten Bein.
Ziehen Sie mit dem Arm der nicht betroffenen Seite das Gymnastikband nach schräg oben außen. Achten Sie darauf, dass das Knie des Standbeines immer senkrecht über dem Fuß bleibt und nicht nach innen abknickt. Führen Sie von dieser Übung 3 Sets mit jeweils 10 bis 15 Wiederholungen durch. Zwischen den Durchgängen pausieren Sie je 30 bis 60 Sekunden.
Mit dieser anspruchsvollen Übung steigern Sie die Stabilität Ihres Fußes und des gesamten Beines. Ihre Standfestigkeit verbessert sich und die Muskeln und Bänder im Fuß werden gestärkt und entwickelt.
Faszienrolle mobilisiert die Wadenmuskulatur
 Das Rollen der Wade über eine Faszienrolle mobilisiert die Muskeln und Bänder im Unterschenkel. © Gelenk-Klinik
Das Rollen der Wade über eine Faszienrolle mobilisiert die Muskeln und Bänder im Unterschenkel. © Gelenk-Klinik
Für diese Rolle benötigen Sie eine mindestens mittelgroße Faszienrolle. Nehmen Sie die Ausgangsstellung ein: Sie sitzen auf dem Boden und stützen die Hände seitlich. Die Wade des betroffenen Beines liegt auf einer Faszienrolle. Das andere Bein ist angestellt. Rollen Sie nun langsam vor und zurück. Rollen Sie 5 Mal mittig, innen und außen an der Wade.
Diese Übung mit einer Faszienrolle fördert die Beweglichkeit der Muskeln und Bänder im Unterschenkel. Sie unterstützen damit die Bildung neuer flexibler Strukturen, die aufgrund der Klumpfußfehlstellung nicht optimal entwickelt waren.
Dehnen der Wade flexibilisiert die Wadenmuskulatur
 In Schrittstellung mit dem betroffenen Bein hinten wird die oberflächliche Wadenmuskulatur gedehnt. Dazu bleibt bei einer Vorwärtsbewegung des Beckens das Knie gestreckt und die Fersen berühren durchgehend den Boden. © Gelenk-Klinik
In Schrittstellung mit dem betroffenen Bein hinten wird die oberflächliche Wadenmuskulatur gedehnt. Dazu bleibt bei einer Vorwärtsbewegung des Beckens das Knie gestreckt und die Fersen berühren durchgehend den Boden. © Gelenk-Klinik
Stellen Sie sich in eine aufrechte Schrittstellung mit dem betroffenen Bein hinten und halten Sie sich an einer Stuhllehne fest. Das Knie des hinteren Beines halten Sie gestreckt. Beide Füße zeigen gerade nach vorne. Achten Sie darauf, dass die Achillessehne gerade ist und Ihre Füße nicht abknicken. Beide Fersen berühren jederzeit den Boden.
Schieben Sie nun Ihr Becken und das gestreckte Knie weit nach vorne, bis Sie in der Wade eine Dehnung spüren. Halten Sie die Dehnung mindestens 30 Sekunden und wiederholen Sie die Übung 3 bis 4 Mal.
Mit dieser Übung dehnen Sie speziell die oberflächliche Wadenmuskulatur (Zwillingswadenmuskel oder Musculus gastrocnemius). Tipp: Sie können diese Übung intensivieren, indem Sie eine größere Schrittstellung einnehmen.
 In Schrittstellung mit dem betroffenen Bein hinten wird die tiefe Wadenmuskulatur gedehnt. Dazu beugt man bei einer Vorwärtsbewegung des Beckens das Knie. Die Fersen berühren durchgehend den Boden. © Gelenk-Klinik
In Schrittstellung mit dem betroffenen Bein hinten wird die tiefe Wadenmuskulatur gedehnt. Dazu beugt man bei einer Vorwärtsbewegung des Beckens das Knie. Die Fersen berühren durchgehend den Boden. © Gelenk-Klinik
Um die tiefe Wadenmuskulatur (Schollenmuskel oder Musculus soleus) zu stretchen, stellen Sie sich wieder in Schrittstellung auf, mit dem betroffenen Bein hinten. Die Fußspitzen zeigen nach vorne, das Knie des hinten stehenden Beines halten Sie leicht gebeugt. Achten Sie auf eine gerade Achillessehne und, dass beide Fersen Bodenkontakt behalten.
Beugen Sie nun Ihr Knie nach vorne, bis in der Wade eine Dehnung zu spüren ist. Diese Dehnung halten Sie mindestens 30 Sekunden und wiederholen die Übung 3 bis 4 Mal.
Dynamisches Dehnen der Fuß- und Wadenmuskulatur
 Die Übung im Stütz dehnt dynamisch die Fuß- und Wadenmuskulatur beider Füße. © Gelenk-Klinik
Die Übung im Stütz dehnt dynamisch die Fuß- und Wadenmuskulatur beider Füße. © Gelenk-Klinik
Stützen Sie sich auf Ihre Hände und achten Sie darauf, dass Hände, Schultern und Becken eine Linie bilden. Ihre Füße stehen hüftbreit und sind zu Beginn der Übung beide gestreckt.
Beugen Sie nun abwechselnd leicht die Knie und schieben Sie die Ferse des gestreckten Beines weit nach hinten. Machen Sie von dieser Übungen 3 Sets mit jeweils 10 bis 15 Wiederholungen. Pausieren Sie dazwischen je 30 bis 60 Sekunden.
Diese Übung orientiert sich an der Yoga-Übung Hund und dient dem dynamischen Dehnen Ihrer Fuß- und Wadenmuskeln. Sie aktivieren mit dieser Übung alle Strukturen in Fuß und Unterschenkel und gleichen auf diese Art Abweichungen Ihres operierten Fußes aus.
Exzentrisches Dehnen der Wadenmuskulatur
 Die Wadenmuskulatur wird durch abwechselndes Verlagern des Körpergewichtes vom Standbein auf das nach hinten absinkende Bein gedehnt. © Gelenk-Klinik
Die Wadenmuskulatur wird durch abwechselndes Verlagern des Körpergewichtes vom Standbein auf das nach hinten absinkende Bein gedehnt. © Gelenk-Klinik
Stellen Sie sich auf eine Stufe. Das nicht betroffene Bein steht vollständig auf der Stufe. Der betroffene Fuß hat nur mit den Zehenballen Kontakt, die Ferse ist frei. Achten Sie darauf, dass die Achillessehne gerade verläuft. Verlagern Sie nun Ihr ganzes Gewicht auf das betroffene Bein und lassen Sie die Ferse langsam absinken, bis Sie eine Dehnung in der Wade spüren.
Jetzt übernimmt das nicht betroffene Bein wieder das Körpergewicht und bringt Sie nach oben. Über das betroffene Bein lassen Sie erneut die Ferse sinken. Führen Sie von dieser Übungen 3 Sets mit jeweils 10 - 15 Wiederholungen durch. Legen Sie zwischen den Durchgängen je 30 - 60 Sekunden Pause ein.
Diese Übung dehnt und kräftigt Ihre Wadenmuskulatur und verhilft Ihnen zu einem sicheren Stand und einer optimalen Gewichtsverteilung auf beide Füße.
Dehnen der Muskulatur der Fußsohle
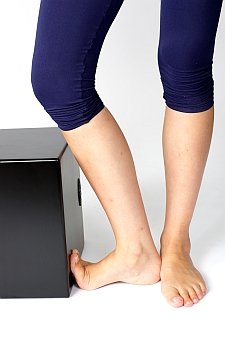 Die Plantarfaszie und die Fußmuskulatur werden durch Stand an einer Treppenstufe gedehnt. © Gelenk-Klinik
Die Plantarfaszie und die Fußmuskulatur werden durch Stand an einer Treppenstufe gedehnt. © Gelenk-Klinik
Stellen Sie den betroffenen Fuß so an eine Treppenstufe, dass die Zehen nach oben zeigen. Der andere Fuß fixiert die Ferse, damit Ihr Fuß nicht nach hinten wegrutscht.
Schieben Sie jetzt das Knie ähnlich wie bei einer Kniebeuge nach vorne, bis Sie eine Dehnung in der Fußsohle spüren. Halten Sie die Position etwa 40 bis 60 Sekunden und wiederholen Sie die Übung 3 bis 4 Mal.
Sie dehnen mit dieser Übung die Plantarfaszie (Sehnenplatte) und die Muskeln der Fußsohle. Beide Strukturen können bei einem Klumpfuß unterentwickelt sein und benötigen aktivierende Reize, um sich einem gesunden Fuß anzunähern.
Ball rollen steigert die Beweglichkeit der Fußsohle
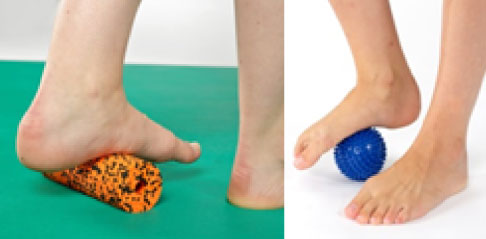 Das Rollen einer Faszienrolle oder eines Balles mobilisiert die Plantarfaszie der Fußsohle. © Gelenk-Klinik
Das Rollen einer Faszienrolle oder eines Balles mobilisiert die Plantarfaszie der Fußsohle. © Gelenk-Klinik
Stellen Sie den betroffenen Fuß auf eine Rolle oder einen Ball. Rollen Sie diesen nun vorsichtig über die gesamte Fußsohle und achten Sie auf Ihr Gleichgewicht. Führen Sie den Ball bzw. die Rolle 5 Mal mittig, 5 Mal über den Fußinnenrand und 5 Mal über den Fußaußenrand.
Sie mobilisieren mit dieser Übung die Plantarfaszie der Fußsohle. Als Plantarfaszie bezeichnet man die feste Sehnenplatte an der Fußsohle, die vom Fersenbein ausgehend die Fußwurzelknochen mit den Mittelfußknochen und den Zehengelenken verbindet. Bei einer Klumpfußerkrankung sind viele dieser Knochen und Sehnen nicht regelgerecht entwickelt. Sie benötigen Reize, die sie aktivieren und in den Vorgang des Abrollens einbinden.
Wie erfolgreich ist eine Klumpfußbehandlung bei Erwachsenen?
Wie aussichtsreich eine Therapie bei Ihnen ist, besprechen Sie am besten mit einem erfahrenen Experten der Fußchirurgie.
Bei erwachsenen Patienten mit Klumpfuß existiert ein entscheidender Vorteil, verglichen mit dem kindlichen Klumpfuß: Das Wachstum der Knochen ist mit Ende der Pubertät abgeschlossen und operative Korrekturen an den Fußknochen verlagern und verformen sich nicht mehr. Daher ist eine Klumpfuß-Behandlung bei erwachsenen Patienten sehr erfolgversprechend. Der Erfolg ist natürlich vom Ausmaß der ursprünglichen Fehlstellung abhängig.
Ein Klumpfuß ist immer auch mit beeinträchtigten Weichteilstrukturen verbunden. Die Muskeln, Bänder und Sehnen des betroffenen Fußes sind in unterschiedlichem Ausmaß nicht ausreichend ausgebildet oder in ihrer Funktion eingeschränkt. Mit speziellen Übungen können Patienten selbst den Heilungsprozess und das Wiedererlangen einer fast normalen Fußfunktion unterstützen. Alle Übungen besprechen die Patienten unbedingt zuerst mit ihrem behandelndem Arzt und dem Physiotherapeuten, damit die Fußbelastung so früh wie möglich, aber im richtigen Maß erfolgt.
Patientenfragen zum Klumpfuß bei Erwachsenen in der Gelenk-Klinik
Wie hoch sind die Kosten, wenn mein Klumpfuß in der Gelenk-Klinik behandelt wird?
Die Kosten einer Klumpfuß-Korrektur sind davon abhängig, welche diagnostischen Methoden und Therapien zum Einsatz kommen und ob eine oder mehrere Operationen notwendig sind.
Entsprechend dem Ablaufplan Ihrer Behandlung erhalten Sie von der Gelenk-Klinik eine detaillierte Aufstellung und bei Bedarf jederzeit eine persönliche Beratung.
Gilt mein Klumpfuß als Behinderung?
Sowohl vor einer Operation als auch danach stellt der Klumpfuß eine körperliche Behinderung dar. Auch nach einem erfolgreichen operativen Eingriff ist die Muskulatur im betroffenen Fuß weniger gut entwickelt und eventuell bestehen Schäden im Bereich der Wirbelsäule. Einen kostenlosen Antrag auf die Feststellung einer Behinderung stellen Betroffene bei einem Versorgungsamt. Zuständig ist die Behörde, in deren Bezirk der Antragsteller seinen Wohnsitz hat. Den Grad der Behinderung legt das Versorgungsamt fest.
Wie hoch ist der Behinderungsgrad beim Klumpfuß?
Der Grad der Behinderung beim Klumpfuß hängt davon ab, ob nur eine oder beide Seiten betroffen sind, wie stark die Deformität ausgebildet und wie gut der Klumpfuß behandelt ist. Ein korrekt therapierter Klumpfuß stellt meist keine Behinderung mehr da. Bei schwerwiegenden Funktionseinschränkungen und chronischen Schmerzen kann der Grad der Behinderung höher ausfallen und z. B. bei 60 liegen. Die genaue Beurteilung erfordert eine individuelle Begutachtung durch einen Arzt.
Welche Schuhe kann ich nach einer Klumpfuß-Operation tragen?
Ein orthopädischer Schuhmacher ist für Patienten mit einer Klumpfußerkrankung der beste Ansprechpartner für die Wahl des richtigen Schuhwerks.
Er stellt individuelle Einlagen her, die Stöße von außen dämpfen und so die Fußbeschwerden abmildern. Sogenannte Anti-Varus-Schuhe korrigieren die charakteristische nach innen-oben gerichtete Stellung des Fußes und werden ebenfalls vom Orthopädie-Schuhtechniker angefertigt. Diese Spezialschuhe besitzen meist einen knöchelhohen Schaft und sind an bestimmten Stellen stabilisiert und gepolstert.
Wie lange ist der stationäre Aufenthalt nach einer Klumpfußoperation?
Eine allgemeingültige Aussage hierzu ist nicht möglich, aber unsere erwachsenen Patienten können nach einem operativen Eingriff zur Klumpfuß-Korrektur mit etwa 2 bis 6 Tagen stationärem Aufenthalt rechnen, wenn keine Komplikationen auftreten.
Wann kann ich nach Klumpfußoperation wieder Auto fahren?
Für die intensive Belastung beim Autofahren müssen die korrigierten knöchernen Strukturen vollständig verheilt sein. Es kann etwa 4 bis 12 Wochen dauern, bis Autofahren für operierte Patienten wieder uneingeschränkt möglich ist.
Wie lange bin ich für eine Klumpfußbehandlung krankgeschrieben?
Auch hier gibt es keine pauschal gültige Auskunft, aber Patienten sollten mit einer Ausfallzeit zwischen 4 bis 12 Wochen rechnen. Natürlich ist das auch von der Art der beruflichen Tätigkeit abhängig. In körperlich anspruchsvollen Berufen stellt sich die volle Belastbarkeit später ein als bei sitzenden Tätigkeiten.
Wie sieht die Nachbehandlung einer Klumpfußoperation aus?
Die Nachbehandlung einer Klumpfuß-Korrektur hängt in erster Linie vom durchgeführten Eingriff ab. Der Zeitraum, in dem der Patient seinen Fuß nur eingeschränkt belasten kann, liegt zwischen 4 und 12 Wochen. Während des Heilungsprozesses trägt der Patient zu Anfang meist eine Beinschiene (Orthese) oder einen orthopädischen Stützverband zur Ruhigstellung.
Das Ziel der Spezialisten der Gelenk-Klinik ist ein möglichst frühzeitiger Start der Nachbehandlung. In den Kontrollterminen bringt der behandelnde Arzt moderne bildgebende Verfahren zum Einsatz, die Auskunft über den optimalen Zeitpunkt für spezielle Bewegungsübungen geben. Hierzu zählt zum Beispiel die digitale Volumentomographie (DVT), die nach circa 8 Wochen durchgeführt wird und über die bereits mögliche Belastung des operierten Fußes entscheidet.
Gibt es Rückfälle nach erfolgter Behandlung des Klumpfußes bei Erwachsenen?
Verglichen mit kindlichen Klumpfüßen ist die Rückfallhäufigkeit bei Erwachsenen sehr viel geringer, da die Knochen nicht mehr wachsen.
Falls sich beim Patienten eine Verschlechterung nach erfolgreicher Behandlung seines Klumpfußes zeigt, ist das auf geschädigte Weichteilstrukturen wie Bänder oder Sehnen zurückzuführen. Auch Funktionsausfälle von Muskeln spielen eine Rolle bei Rückfällen (Rezidiven). Regelmäßige Kontrolltermine verhindern in den meisten Fällen eine Verschlechterung des Befundes.
Zu welchen Spätfolgen kann ein unbehandelter Klumpfuß führen?
Wird ein Klumpfuß nicht adäquat behandelt, drohen neben einer schweren Gehbehinderung meist starke chronische Schmerzen. Häufig versteift der Fuß mit der Zeit, aufgrund von Druckbelastung bilden sich Schwielen und offene Wunden. Oft kommt es zu Muskelschwund an der Wade, da das Bein nicht mehr richtig belastet wird. Weiterhin drohen Fehlstellungen und der Wirbelsäule und den Hüften. Insgesamt führt ein unbehandelter Klumpfuß zu einer deutlich eingeschränkten Lebensqualität, was oft erhebliche soziale und psychische Folgen mit sich führt.
Literatur zu Klumpfüßen bei Erwachsenen
- Deltombe T, Gilliaux M, Peret F, Leeuwerck M, Wautier D, Hanson P, Gustin T.
Effect of the neuro-orthopedic surgery for spastic equinovarus foot after stroke: a prospective longitudinal study based on a goal-centered approach. Eur J Phys Rehabil Med. 2018 Dec;54(6): 853–859. doi: 10.23736/S1973-9087.18.04993-6. Epub 2018 Jun 14. PMID: 29904043. - Schwetlick G, Syré F. Schwere Fussdeformitäten im Jugend- und Erwachsenenalter – Techniken nach Imhäuser, Lelièvre und Lambrinudi [Severe foot deformities in adolescents and adults – techniques after Imhäuser, Lelièvre und Lambrinudi]. Orthopäde. 2006 Apr;35(4): 422–7. German. doi: 10.1007/s00132-005-0924-4. PMID: 16498527.
- Myerson MS, Ferrao PN, Clowers BE. Management of paralytic equinovalgus deformity. Foot Ankle Clin. 2011 Sep;16(3): 489–97. doi: 10.1016/j.fcl.2011.06.004. Epub 2011 Aug 12. PMID: 21925363.
- Burger D, Aiyer A, Myerson MS. Evaluation and Surgical Management of the Overcorrected Clubfoot Deformity in the Adult Patient. Foot Ankle Clin. 2015 Dec;20(4): 587–99. doi: 10.1016/j.fcl.2015.07.006. Epub 2015 Sep 9. PMID: 26589080.
- Renzenbrink GJ, Buurke JH, Nene AV, Geurts AC, Kwakkel G, Rietman JS. Improving walking capacity by surgical correction of equinovarus foot deformity in adult patients with stroke or traumatic brain injury: a systematic review. J Rehabil Med. 2012 Jul;44(8): 614–23. doi: 10.2340/16501977-1012. PMID: 22729787.
- Bibbo C, Jaglan SS. Tendon transfers for equinovarus deformity in adults and children. Foot Ankle Clin. 2011 Sep;16(3): 401–18. doi: 10.1016/j.fcl.2011.07.001. PMID: 21925358.
- Lawrence SJ, Botte MJ. Management of the adult, spastic, equinovarus foot deformity. Foot Ankle Int. 1994 Jun;15(6): 340-6. doi: 10.1177/107110079401500610. PMID: 8075766.
- Brodsky JW. The adult sequelae of treated congenital clubfoot. Foot Ankle Clin. 2010 Jun;15(2): 287–96. doi: 10.1016/j.fcl.2010.03.002. PMID: 20534356.
- Walling AK. The adult clubfoot (congenital pes cavus). Foot Ankle Clin. 2008 Jun;13(2): 307–14, vii. doi: 10.1016/j.fcl.2008.02.002. PMID: 18457775.





