- Was ist Coxarthrose?
- Symptome einer Coxarthrose
- Stadien und Verlauf der Coxarthrose
- Ursachen: Wie entsteht Coxarthrose?
- Diagnose: Wie untersucht der Arzt die Coxarthrose?
- Coxarthrose vorbeugen: Tipps zu Ernährung und Sport
- Behandlung einer Coxarthrose
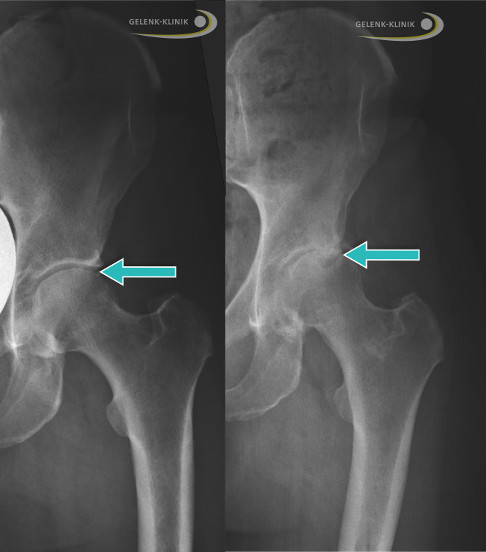 Links das Röntgenbild eines gesunden Hüftgelenks. Der Gelenkspalt ist deutlich zu erkennen (Pfeil). Rechts bei einem Patienten mit Coxarthrose ist der Gelenkspalt aufgrund des Knorpelabbaus deutlich verschmälert und die Knochen reiben schmerzhaft aufeinander. © Gelenk-Klinik
Links das Röntgenbild eines gesunden Hüftgelenks. Der Gelenkspalt ist deutlich zu erkennen (Pfeil). Rechts bei einem Patienten mit Coxarthrose ist der Gelenkspalt aufgrund des Knorpelabbaus deutlich verschmälert und die Knochen reiben schmerzhaft aufeinander. © Gelenk-Klinik
Hüftarthrose (Coxarthrose) ist der fortschreitende Knorpelverschleiß im Hüftgelenk. Diese degenerative Erkrankung des Hüftgelenks entwickelt sich meist schleichend über Jahre. Zu Beginn der Arthrose treten keine oder nur geringe Beschwerden auf. Erst mit zunehmendem Verlust der Knorpelschicht leiden Betroffene unter Schmerzen und einer eingeschränkten Beweglichkeit. Durch Physiotherapie, Eigenübungen, Anpassungen der Ernährung und des Lebensstils sowie Gewichtsreduktion lässt sich der Verlauf der Hüftarthrose in vielen Fällen verlangsamen oder stoppen. Im fortgeschrittenen Krankheitsstadium können Spezialisten für Hüftbehandlungen durch operative Eingriffe wie Hüftarthroskopie, Knorpeltransplantation oder den Einsatz einer Hüftprothese die Beweglichkeit der Hüfte wiederherstellen und dem Patienten zu schmerzfreier Mobilität und Lebensqualität verhelfen.
Was ist Coxarthrose?
Externer Inhalt von youtube.com
Der krankhafte Knorpelverschleiß der Hüfte heißt medizinisch Coxarthrose von lateinisch coxa, die Hüfte. Die Hüftarthrose ist eine weit verbreitete, degenerative Erkrankung des Hüftgelenks. Viele Menschen leiden im Lauf ihres Lebens unter Hüftbeschwerden aufgrund einer Coxarthrose. Sie ist noch vor der Kniearthrose die häufigste Form der Arthrose beim Menschen. Arthrose im Hüftgelenk ist in Deutschland der Hauptgrund für den Einsatz einer Prothese. Mehr als 200.000 Patienten im Jahr unterziehen sich einer Hüftprothesen-Operation.
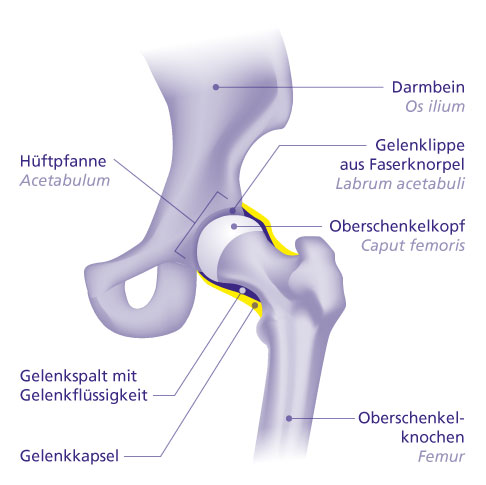 Das gesunde Hüftgelenk ist umgeben von einer festen, elastischen Gelenkkapsel aus Bindegewebe. Die Gelenkkapsel zentriert den Oberschenkelkopf (Femurkopf) in der Hüftpfanne Acetabulum). Damit stabilisiert sie das Gelenk unter Bewegung und Belastung. © Gelenk-Klinik
Das gesunde Hüftgelenk ist umgeben von einer festen, elastischen Gelenkkapsel aus Bindegewebe. Die Gelenkkapsel zentriert den Oberschenkelkopf (Femurkopf) in der Hüftpfanne Acetabulum). Damit stabilisiert sie das Gelenk unter Bewegung und Belastung. © Gelenk-Klinik
Die Hüftarthrose verläuft über Jahre hinweg schleichend. Erst wenn die Knorpelschicht stark geschädigt ist, treten erste Symptome auf. Durch klinische Untersuchungen und vor allem Röntgenaufnahmen kann der Orthopäde Arthrose im Hüftgelenk sicher diagnostizieren.
Am Anfang ist die Hüftarthrose eine Erkrankung des Gelenkknorpels. In späteren Stadien der Coxarthrose sind auch andere Strukturen – Bänder, Knochen, Gelenkkapsel, Gelenkschleimhaut und Muskulatur – von Arthrose betroffen. In diesen Fällen spricht der Mediziner von einer Osteochondrose im Hüftgelenk.
Wer erkrankt an Coxarthrose?
Risikofaktoren für Coxarthrose
- Alter über 55 Jahren
- weibliches Geschlecht
- kaukasische Abstammung
- Adipositas (Übergewicht)
- Leistungssportler oder Schwerarbeiter
Je nach Untersuchung leiden ca. 3–6 % der Bevölkerung unter einer Arthrose im Hüftgelenk. Bei den meisten Patienten tritt die Coxarthrose nach dem 50. Lebensjahr auf. In gewissem Umfang lässt bei jedem Menschen die Funktion des Hüftgelenkes mit zunehmendem Alter nach. Das ist zunächst normal und nicht behandlungsbedürftig. Erst, wenn Leistung und Belastbarkeit des Hüftgelenks deutlich hinter der altersgerechten Erwartung zurückbleibt, bietet der Orthopäde eine Therapie an.
Das Alter ist der größte Risikofaktor für Coxarthrose: Je älter ein Patient ist, umso größer ist die Wahrscheinlichkeit einer behandlungsbedürftigen Hüftarthrose. Die meisten Fälle von Hüftarthrose haben eine bestimmte Ursache. Bei schwerer beruflicher Belastung oder Leistungssport tritt der Gelenkverschleiß im Hüftgelenk gehäuft auf. Bei der primären Hüftarthrose sind europäisch-stämmige Bevölkerungen stärker betroffen als Menschen asiatischer oder afrikanischer Herkunft. Auch eine vorgeschädigte Hüfte – sei es durch Unfall (Oberschenkelhalsbruch) oder durch eine Fehlbildung (Hüftdysplasie) – begünstigt die Hüftarthrose.
Warum sind Frauen häufiger von Coxarthrose betroffen als Männer?
Einfluss der Menopause auf Arthrose bei Frauen
Es besteht ein direkter Zusammenhang von Menopause und Knochenmineralisierung. Knorpelabbau wird dadurch aber nicht verursacht. Vielmehr kommt es zum Substanzverlust des Knochengewebes (Osteoporose). Osteoporose und Arthrose treten bei Frauen selten gemeinsam auf. Die Östrogenersatztherapie zeigt keine knorpelschützenden Effekte. Vorbeugung oder Behandlung von Hüftarthrose ist also nicht möglich.
Coxarthrose tritt bei Frauen häufiger auf als bei Männern. Es existieren offenbar für Frauen in den Wechseljahren bestimmte Faktoren, die den Knorpelabbau im Hüftgelenk verstärken. Dabei ist das eigene Körpergewicht der wichtigste, kontrollierbare Risikofaktor für die Entstehung einer Hüftarthrose.
Das breitere weibliche Becken hat eine veränderte Stellung der Knochen im Hüftgelenk und in den Kniegelenken mit Neigung zur X-Beinfehlstellung zur Folge. Daher sind Frauen vermutlich anfälliger für Gelenkverletzungen der unteren Extremitäten und für belastungsabhängige Knorpeldefekte in Hüfte und Knie.
Symptome einer Coxarthrose
Schreitet der Knorpelverlust im Hüftgelenk schnell und nicht altersgerecht voran, leiden die Betroffenen zunehmend unter einer schmerzenden und steifen Hüfte. Die Beweglichkeit und Belastbarkeit des Hüftgelenks gehen stark zurück. Zunächst schmerzt die Hüfte bei Bewegungsbeginn nach Ruhephasen (Anlaufschmerz). Im fortgeschrittenen Stadium der Hüftarthrose leiden Patienten dann unter permanentem Hüftschmerz. Der Bewegungsradius der Betroffenen verringert sich schnell.
- Leistenschmerzen oder Hüftschmerzen:
Im Anfangsstadium treten die Beschwerden nur bei oder nach stärkeren Belastungen auf. Bei fortgeschrittener Arthrose können auch Schmerzen in Ruhe auftreten. - Knieschmerzen:
Schmerzen einer Hüftarthrose können bis ins Kniegelenk ausstrahlen. Patienten konsultieren dann einen Orthopäden mit der Befürchtung, unter Kniearthrose zu leiden. - Morgendliche Anlaufschmerzen:
Nach Ruhezuständen fühlt sich das von Arthrose betroffene Gelenk wie eingerostet an. Erst nach einigen Schritten "läuft sich das Gelenk ein" und wird für den Rest des Tages schmerzfrei. - Belastungsabhängige Hüftschmerzen:
Wenn ein Gelenkkater (Gelenkschmerzen nach sportlicher Belastung) nicht innerhalb eines Tages verschwindet, sondern über mehrere Tage zu Gelenkschmerzen führt, liegt der Verdacht auf eine Hüftarthrose nahe. - Ruheschmerzen und Nachtschmerzen:
Stellen sich die Hüftschmerzen auch nachts oder in Ruhe ein, liegt vermutlich eine entzündlich aktivierte Arthrose der Hüfte vor. - Versteifung:
Eine Verringerung des Bewegungsumfangs des Hüftgelenks ist eine typische Bewegungseinschränkung. Betroffene haben zum Beispiel Probleme beim Schuhe anziehen oder beim Sitzen in der Hocke. - Schmerzhafte Drehung des Beines um die eigene Achse:
Schmerzen bei der Drehung des Beines um seine eigene Achse sind ein sicheres Zeichen für Hüftarthrose. Dazu müssen Sie die Fußspitze bei gestrecktem Bein nach außen drehen. - Hinken und Einknicken:
Bei starker Coxarthrose oder längeren Gehstrecken ist ein charakteristisches Schonhinken auf der von Arthrose betroffenen Seite zu sehen. - Gehbeschwerden bzw. verminderte Gehstrecke:
Wenn die maximale Gehstrecke bis zum Auftreten von starken Hüftschmerzen oder sichtbarem Hinken stetig nachlässt, spricht das für eine Hüftarthrose. - Knack- und Reibegeräusche (Krepitation):
Bei Hüftarthrose reiben die Knochen hörbar aufeinander. - Kontrakte Muskelschmerzen, Lendenschmerzen:
Muskeln reagieren auf Gelenkschmerzen mit einer chronischen, schmerzhaften Verspannung im Hüftbereich. Diese kann auch in den Lendenbereich ausstrahlen.
Nachtschmerzen bei aktivierter Coxarthrose
Hüftarthrose kann schmerzhaft und entzündlich "aufflammen". Das Hüftgelenk ist dann überwärmt und schwillt an. Der Schmerz kann bei einer Entzündung im Gelenk unerträglich werden und den Patienten vor allem nachts quälen. Dieses akute Stadium der Hüftgelenksentzündung (Arthritis des Hüftgelenks) klingt meist schnell wieder ab und die Symptome gehen vorübergehend zurück. Die zugrundeliegende Hüftarthrose bleibt aber bestehen, auch wenn die Beschwerden auf einem niedrigeren Niveau bleiben.
Der Verlauf der Coxarthrose ist vielgestaltig. Nach vollständigem Verschleiß des Gelenkknorpels steht oft das völlige Versagen des Hüftgelenks. In diesen Fällen kann der Orthopäde mit einer Hüftprothese, dem künstlichen Hüftgelenk, dem Patienten wieder zu einer schmerzfreien Beweglichkeit im Alltag verhelfen.
Findet der Orthopäde frühzeitig eine behandelbare Ursache der Hüftarthrose, kann er den Verschleiß des Gelenks oft noch verlangsamen und das natürliche Hüftgelenk durch eine kausale (ursächliche) Arthrosetherapie erhalten.
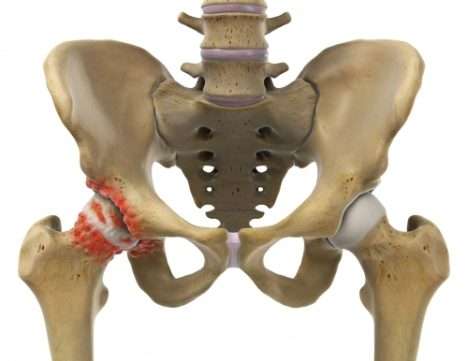 Je stärker die Knorpelfläche abgenutzt ist, umso deutlicher neigt das Hüftgelenk dazu, sich durch die Bildung von Knochenanbauten selbst zu versteifen. Diese Osteophyten bilden sich auf dem Oberschenkelkopf und in der Hüftgelenkspfanne(rot). Die knöchernen Anbauten reduzieren die Beweglichkeit im Hüftgelenk zusätzlich. Knorpelabbau und Arthrose verstärken sich. Im Frühstadium kann es helfen, diese Osteophyten am Oberschenkelkopf operativ im Rahmen einer Hüftarthroskopie abzutragen. © Istockphoto
Je stärker die Knorpelfläche abgenutzt ist, umso deutlicher neigt das Hüftgelenk dazu, sich durch die Bildung von Knochenanbauten selbst zu versteifen. Diese Osteophyten bilden sich auf dem Oberschenkelkopf und in der Hüftgelenkspfanne(rot). Die knöchernen Anbauten reduzieren die Beweglichkeit im Hüftgelenk zusätzlich. Knorpelabbau und Arthrose verstärken sich. Im Frühstadium kann es helfen, diese Osteophyten am Oberschenkelkopf operativ im Rahmen einer Hüftarthroskopie abzutragen. © Istockphoto
Stadien und Verlauf der Coxarthrose
- Grad 0: Die gesunde Knorpeloberfläche ist glatt und elastisch.
- Grad 1: Die Knorpeloberfläche im Hüftgelenk ist angeraut und bereits teilweise weich durch den beginnenden Verlust an hyalinem Knorpelgewebe (Gelenkknorpel). Der Patient ist symptomfrei und die Hüftarthrose wird oft zufällig entdeckt.
- Grad 2: Die Beschädigung des Knorpels ist im Röntgenbild sichtbar, aber der Knorpelüberzug über dem Oberschenkelkopf und der Hüftpfanne ist noch intakt. Knöcherne Anbauten (Osteophyten) bilden sich an den Gelenkflächen und beschleunigen den Gelenkverschleiß. Patienten leiden unter Hüftschmerzen in Form von Anlaufschmerzen.
- Grad 3: Die Knorpelschäden betreffen bereits 50–100 % der Dicke der Knorpelschicht. Die Risse gehen durch die gesamte Knorpelschicht. Es liegt häufig eine aktivierte Arthrose mit erhöhten Entzündungswerten vor. Die Patienten leiden bereits unter Ruheschmerzen und führen oft schmerzbedingte Ausweichbewegungen aus, die wiederum Kreuzschmerzen oder Rückenschmerzen auslösen.
- Grad 4: Eine Knorpelglatze entsteht, d. h. der Knochen unter dem Knorpel ist sichtbar. Die Knochen reiben direkt aneinander, die Hüfte steift vollständig ein und schmerzt bei jeder Bewegung.
Welche Rolle spielt Knorpelverschleiß für die Entstehung der Coxarthrose?
Knorpel ist ein wasserspeicherndes, elastisches Bindegewebe. Wie in allen Bindegeweben geht während des natürlichen Alterungsprozesses Elastizität und Wassergehalt im Knorpelgewebe zurück. An der Körperoberfläche kennen wir diese Veränderung der bindegewebigen Strukturen sehr gut: Dadurch wird z. B. die Haut im Gesicht sichtbar faltiger. Ebenso werden im Körperinneren die Gelenkknorpel rauer und verlieren an Höhe und Elastizität. Damit geht auch das Dämpfungsvermögen des Knorpelgewebes zurück.
Die Stadien der Hüftarthrose sind also eng verbunden mit dem fortschreitenden Abbau des Gelenkknorpels im Hüftgelenk. Diesen altersentsprechenden Rückgang bezeichnet man aber noch nicht als Hüftarthrose (Coxarthrose). Nur, wenn das Hüftgelenk schneller degeneriert, als es dem Lebensalter des Patienten entspricht, spricht der Orthopäde von einer behandlungsbedürftigen Coxarthrose.
Knorpelabbau führt zur Überlastung der Knochen
Bei einer Hüftarthrose wird die Knorpeloberfläche immer rauer und rissiger. Zunächst verläuft dieser Prozess an der Oberfläche des Gelenkknorpels. Später reichen die Risse im Knorpelgewebe bis hinunter zur knöchernen Gelenkoberfläche. Durch die zunehmenden Defekte im Knorpelüberzug steigen Reibung und mechanische Last an den Gelenkflächen. Intakte und stark wasserspeichernde Knorpelflächen verteilen die mechanischen Krafteinwirkungen im Gelenk auf einen großen Bereich. Je weniger tragfähig der Knorpel durch die zunehmende Degeneration wird, umso stärker wirken Lasten und Stöße auf einen kleinen Bereich der knöchernen Gelenkflächen ein.
 Wasserbindendes Gewebe kann durch die Tragkraft des gebundenen Wassers tonnenschwere Gewichte tragen. Dies ist das Funktionsprinzip von Gelenkknorpel. © Brent Moore über Wikimedia.org
Wasserbindendes Gewebe kann durch die Tragkraft des gebundenen Wassers tonnenschwere Gewichte tragen. Dies ist das Funktionsprinzip von Gelenkknorpel. © Brent Moore über Wikimedia.org
Subchondrale Sklerosierung
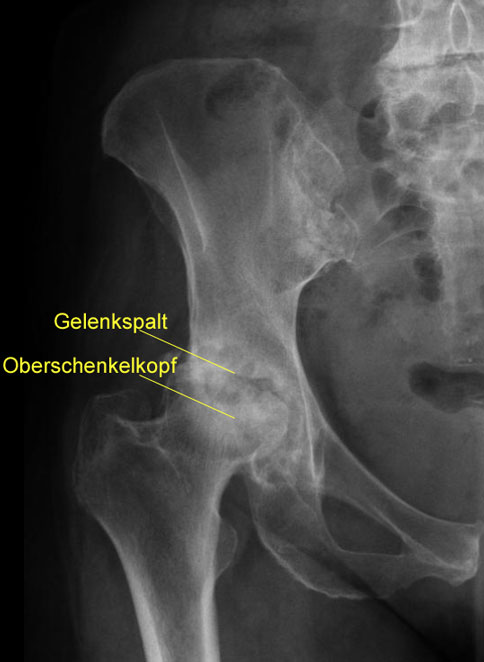 Röntgenbild einer Hüftarthrose: Der Gelenkspalt, der im gesunden Hüftgelenk durch Knorpel gebildet wird, ist komplett verschwunden. Die Knochen des Oberschenkelkopfes und der Hüftpfanne liegen im Gelenk direkt aufeinander. Durch die Last der direkt aufeinanderreibenden Gelenkflächen entsteht eine subchondrale Sklerosierung, eine verstärkte Knochenbildung an den Gelenkflächen, die im Röntgen als weiße Aufhellung sichtbar ist.
Röntgenbild einer Hüftarthrose: Der Gelenkspalt, der im gesunden Hüftgelenk durch Knorpel gebildet wird, ist komplett verschwunden. Die Knochen des Oberschenkelkopfes und der Hüftpfanne liegen im Gelenk direkt aufeinander. Durch die Last der direkt aufeinanderreibenden Gelenkflächen entsteht eine subchondrale Sklerosierung, eine verstärkte Knochenbildung an den Gelenkflächen, die im Röntgen als weiße Aufhellung sichtbar ist.
Als Resultat einer zunehmenden Überlastung verändern sich die Knochenoberflächen der Gelenke. Der Knochen unter den Gelenkflächen verstärkt sich. Man bezeichnet diesen Vorgang als subchondrale Sklerosierung. Diese ist im Röntgenbild deutlich sichtbar.
Osteophyten (Knochensporne)
Knochen hat die natürliche Tendenz, einwirkende Gewichtslast auf eine möglichst große Fläche zu verteilen. Aus diesem Grund bilden sich an den Rändern der Gelenkfläche Knochenaufbauten, sogenannte Osteophyten. Osteophyten sind im Röntgenbild sehr gut sichtbar. Sie beschleunigen den Knorpelabrieb im Gelenk zusätzlich. Man kann sie aber nicht einfach im Rahmen einer Hüftarthroskopie abtragen, weil die Osteophyten bei der Anpassung des Hüftgelenks an den zunehmenden Knorpelabrieb eine wichtige Rolle spielen.
Knochenödeme und Geröllzysten
Wenn die Knorpelfläche vollständig abgebaut ist, dringt Gelenkflüssigkeit durch die Knochenoberfläche in den Knochen. Schmerzhafte Ödeme (Flüssigkeitseinlagerungen) bilden sich, die im Röntgenbild und MRT gut sichtbar sind. Manchmal sammelt sich die Gelenkflüssigkeit in Flüssigkeitsblasen im Knochen. Dies nennt der Mediziner Geröllzysten.
Ursachen: Wie entsteht Coxarthrose?
Die Einteilung der Hüftarthrose in "primär" und "sekundär" ist inzwischen veraltet, aber immer noch gebräuchlich, so dass wir dieser Einteilung hier folgen. Bei der primären Hüftarthrose sind die Ursachen unbekannt, wohingegen der sekundären Hüftarthrose immer ein bestimmter Auslöser zugrunde liegt.
Ob ein Patient die Diagnose primäre oder sekundäre Hüftarthrose erhält, kann zufällig sein. Der Hüftspezialist mit großer diagnostischer Erfahrung und Spezialisierung in Hüftarthroskopie findet in vielen Fällen eine Therapie der Hüftarthrose, welche diese verlangsamt oder stoppt, wenn sich der Patient rechtzeitig vorstellt.
Viele Ärzte behandeln nach Diagnose einer Hüftarthrose symptomatisch die Arthroseschmerzen. Damit wollen sie den Weg des Patienten zur scheinbar unvermeidlichen Hüftendoprothese schmerzfreier gestalten. Wenn tatsächlich eine primäre Hüftarthrose ohne konkrete Ursache vorliegt, ist das ein möglicher Behandlungsansatz.
Hinter dem Befund primäre Hüftarthrose verbergen sich nach neueren Forschungsergebnissen viele Fälle von Hüftarthrose, die durchaus einen spezifischen Grund haben.
Die Hüftarthrose wird in den letzten Jahren intensiv untersucht. Die klinische Spezialisierung der Ärzte nimmt ebenfalls stetig zu. Mit diesem schnellen Wissensaufbau werden mehr und mehr primäre Hüftarthrosen mit unbekannten Ursachen zu sekundären Hüftarthrosen mit bekannten, verstehbaren und behandelbaren Ursachen.
Primäre Hüftarthrose: Auslöser nicht bekannt
Bei der primären oder idiopathischen Hüftarthrose lässt sich die Ursache nicht aufklären. Primäre Hüftarthrose behandelte die Schulmedizin bisher nur symptomatisch. Sie betrifft meist Patienten jenseits des 50. Lebensjahres.
Häufig tritt diese stark mit dem Lebensalter zusammenhängende Hüftarthrose beidseitig auf, weil beide Hüftgelenke gleichermaßen oder kurz nacheinander betroffen sind. Inzwischen weiß man, dass Arthrose an allen Gelenken aus einem komplexen Zusammenspiel vieler individueller Faktoren entsteht: Stoffwechselveränderungen (Fettstoffwechsel, Diabetes), mechanische Gelenkprobleme und Beeinträchtigung weiterer Gelenkstrukturen mit fortwährend verstärktem Knorpelabbau sowie Entzündungsreaktionen.
Ähnlich umfassend müssen unsere therapeutischen Antworten auf die Hüftarthrose sein. Die einfache Unterscheidung in behandelbare (sekundäre) und unbehandelbare (primäre) Hüftarthrose hat als Richtlinie einer modernen Arthrosetherapie ausgedient.
Ursachen der primären Hüftarthrose
- Erbliche Ursachen:
Hüftarthrose kann familiär gehäuft auftreten. Eine erbliche Knorpelschwäche begünstigt die Coxarthrose. - Nebenwirkungen von Medikamenten:
Manche Medikamente wie z. B. Antibiotika aus der Gruppe der Gyrasehemmer wirken sich negativ auf Knorpel und Sehnen aus. - Abnutzung und Verschleiß:
Im Alter wird jedes Gewebe, also auch Knorpel, spröder und weniger belastbar. - Bewegungsmangel:
Knorpel wird nicht durchblutet, es handelt sich also um ein bradythrophes Gewebe, das passiv aus der Gewebsflüssigkeit ernährt wird. Bei Bewegungsmangel wird dieser passive Knorpelstoffwechsel nicht hinreichend unterstützt. Die knorpelerhaltende Gelenkschmiere (Hyaluronsäure) wird nicht mehr gebildet.
Ursachen der sekundären Hüftarthrose
Bei der sekundären Hüftgelenksarthrose sind die Ursachen bekannt: Eine Fehlbildung, ein Unfall oder eine entzündliche Vorerkrankung sind die häufigsten Auslöser. Immerhin 80 % aller Fälle von Hüftarthrose betreffen die Gruppe der sekundären Arthrose.
Patienten mit sekundärer Hüftarthrose sind meist jünger als 50 Jahre. Die sekundäre Hüftarthrose tritt oftmals einseitig an der von einer Verletzung betroffenen Hüfte auf. Es ist in der Regel eine gelenkerhaltende Therapie möglich, wenn der auslösende Faktor der Hüftarthrose rechtzeitig gezielt behandelt wird.
Hüftdysplasie im Säuglingsalter
Bei der Hüftdysplasie ist die Hüftpfanne ungenügend ausgebildet: Der Hüftkopf wird zu wenig vom Knochen überdacht. Die Belastung des Knorpels im Hüftkopf beschränkt sich auf ein zu kleines Areal. Knorpelverschleiß und eine frühe Hüftarthrose sind die Konsequenz. Kindliche Hüftdysplasie kann bei rechtzeitiger Diagnose gut behandelt werden.
Deswegen wird in Deutschland seit einigen Jahrzehnten jeder Säugling routinemäßig per Ultraschalluntersuchung gleich nach der Geburt auf die Form seiner Hüftgelenke hin kontrolliert. Die betroffenen Kinder behandelt man mit einer Spreizhose, die die Reifung des Hüftgelenks reguliert. Die Hüftdysplasie, die früher für etwa 10 % aller Fälle von Hüftarthrose verantwortlich war, ist heutzutage daher durch die frühkindliche Behandlung deutlich eingedämmt.
Hüftimpingement: Formstörung von Hüftkopf und Hüftgelenkspfanne
Als Hüftimpingement (femoroacetabuläres Impingement) bezeichnet man Bewegungsblockaden und Knorpelverletzungen, die aus der mangelnden Passung von Hüftgelenkspfanne und Hüftgelenkskopf herrühren.
Das Hüftimpingement ist eine subtilere Formstörung des Hüftgelenks. Auch diese Erkrankung kann Hüftarthrose auslösen.
Hüftimpingement bedeutet, dass das Hüftgelenk nicht in alle Richtungen frei beweglich ist. Aufgrund der Fehlform schlagen zwei Knochen aufeinander, was zu einer Überlastung von Gelenkknorpel und Weichteilen (Gelenklippe) führen kann.
Dank der zunehmenden Aufklärung der Ursachen der Coxarthrose stehen dem Hüftspezialisten wirksame, minimalinvasive Therapien der Hüftarthrose (Hüftarthroskopie) zur Verfügung.
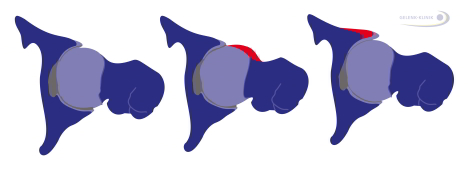 Links: normal geformtes Hüftgelenk. Der Hüftkopf ist rund und liegt zentriert über der Achse des Schenkelhalses. Das Gelenk ist auf allen Ebenen frei beweglich. Mitte: Cam-Impingement mit einer Deformität des Oberschenkelkopfes (rot). Der Übergang zum Schenkelhals ist zu dick. Deswegen passt der Hüftkopf nicht richtig in die Gelenkpfanne hinein. Es entsteht eine lokale Überlastung des Knorpels, die zu frühem Knorpelverschleiß und Coxarthrose führt. Rechts: Pincer-Impingement mit einer charakteristischen Fehlform der Hüftgelenkspfanne. Beim Pincer-Impingement lässt die zu tiefe Hüftpfanne zu wenig Raum für die Bewegung des Oberschenkelkopfes. © Gelenk-Klinik
Links: normal geformtes Hüftgelenk. Der Hüftkopf ist rund und liegt zentriert über der Achse des Schenkelhalses. Das Gelenk ist auf allen Ebenen frei beweglich. Mitte: Cam-Impingement mit einer Deformität des Oberschenkelkopfes (rot). Der Übergang zum Schenkelhals ist zu dick. Deswegen passt der Hüftkopf nicht richtig in die Gelenkpfanne hinein. Es entsteht eine lokale Überlastung des Knorpels, die zu frühem Knorpelverschleiß und Coxarthrose führt. Rechts: Pincer-Impingement mit einer charakteristischen Fehlform der Hüftgelenkspfanne. Beim Pincer-Impingement lässt die zu tiefe Hüftpfanne zu wenig Raum für die Bewegung des Oberschenkelkopfes. © Gelenk-Klinik
Verletzung der Hüftgelenkslippe (Labrumläsion)
Nach einem Unfall kann die knorpelige Hüftgelenkslippe (Labrum), die den Gelenkinnenraum abschließt und die Knorpeloberfläche befeuchtet, deformiert sein.
Knorpelverletzungen im Hüftgelenk nach Unfall
Posttraumatisch, zum Beispiel nach schwerem Sturz, kann die Knorpeloberfläche im Gelenkinnenraum defekt sein. Abgerissene Knorpelstücke (freie Gelenkkörper) können weitere Knorpelschäden begünstigen.
Freie Gelenkkörper im Hüftgelenk (Loose Bodys)
Fremdkörper – Knorpelfetzen oder Gewebestückchen – können die Knorpelflächen im Hüftgelenk angreifen. Man spricht dann von freien Gelenkkörpern (Loose Bodys).
Knochennekrose bzw. Osteonekrose
Durchblutungsstörungen der Knochen führen zum Absterben des Knochengewebes und später zur Zerstörung der Knorpeloberflächen. Für Personen im frühen bis mittleren Erwachsenenalter ist die Hüftkopfnekrose die häufigste Ursache für eine Hüftarthrose (siehe Osteochondrosis dissecans).
Entzündungen der Gelenkschleimhaut (Synovialitis)
Diese Reizung der Gelenkschleimhaut des Hüftgelenks tritt vor allem nach Verletzungen oder bei Sportlern auf.
Bakterielle Infektionen im Hüftgelenk
Wenn Bakterien die Schleimhäute des Gelenkinnenraums angreifen, kann eine arthroskopische Operation mit direkter Spülung und antibiotischer Behandlung die Hüftgelenksentzündung (Coxitis) therapieren.
Diagnose: Wie untersucht der Arzt die Coxarthrose?
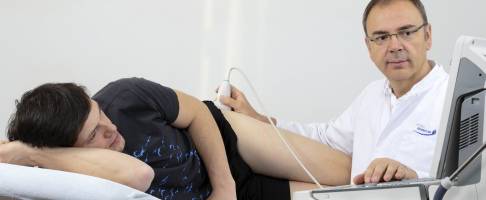
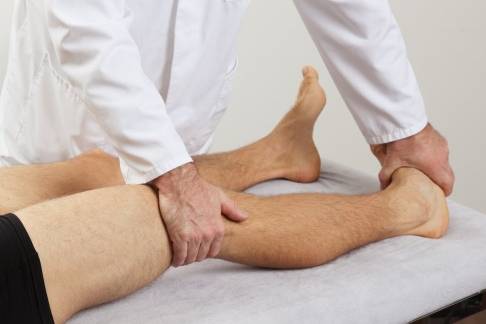 Einen ersten Hinweis auf eine Hüftarthrose erhält der Hüftspezialist durch eine sorgfältige körperliche Untersuchung des Patienten. Bei Hüftarthrose schmerzt die Rotation des Beines um die eigene Achse. © Gelenk-Klinik
Einen ersten Hinweis auf eine Hüftarthrose erhält der Hüftspezialist durch eine sorgfältige körperliche Untersuchung des Patienten. Bei Hüftarthrose schmerzt die Rotation des Beines um die eigene Achse. © Gelenk-Klinik
Anamnese und klinische Untersuchung
Klinische Untersuchung:
- Prüfung der Beweglichkeit des Gelenks
- Prüfung des Gangbildes
- Körperhaltung im Stand
- Prüfung der Beinlängen
- Abtasten nach schmerzhaften Bereichen
- Feststellen einseitiger Muskelrückbildungen
- Untersuchung der Durchblutung
- Hinweise auf Nervenfunktionsstörung (Taubheit, motorische Defizite)
Die Untersuchung beginnt mit einer Beschreibung der Symptome durch den Patienten. Der geschulte Orthopäde kann den Schilderungen häufig schon ein bestimmtes Stadium der Hüftarthrose zuordnen. Anlaufschmerzen, Ruheschmerzen und die im Alltag abnehmende Belastbarkeit des Hüftgelenkes kommen im Anamnesegespräch zur Sprache.
Mit dem auf dem Rücken liegenden Patienten führt der Arzt eine Beweglichkeitsprüfung des Hüftgelenks durch.
Ist eine der durchgeführten Bewegungen des Hüftgelenks blockiert, kann der Arzt daraus auf mögliche Ursachen der Hüftarthrose schließen. Auch die äußerliche Inspektion bringt wichtige Erkenntnisse. Eine Schwellung des Hüftgelenks durch Entzündung oder Muskelrückbildung wegen langanhaltender einseitiger Belastung ist durch den Seitenvergleich sofort sichtbar.
Laboruntersuchung
Laboruntersuchungen des Blutes, manchmal auch eine Untersuchung der Gelenkflüssigkeit (Punktion), können Entzündungen als Ursache ausschließen. Das Labor ermöglicht den Nachweis von bakteriellen Entzündungen oder Autoimmunerkrankungen (Rheuma) als Schmerzursache im Hüftgelenk. Ein direkter Nachweis einer Hüftarthrose anhand von Blutwerten existiert nicht.
Sonografie (Ultraschalluntersuchung)
Die Sonografie kann – anders als das Röntgen – Bänder, Gelenkkapsel und Weichteile darstellen. Entzündungszeichen und Wassereinlagerungen im Weichteilbereich sind gut sichtbar. Die Sonografie ist daher geeignet, Hinweise auf andere Ursachen für die Schmerzen im Hüftgelenk zu finden (Differentialdiagnose).
Röntgenuntersuchung
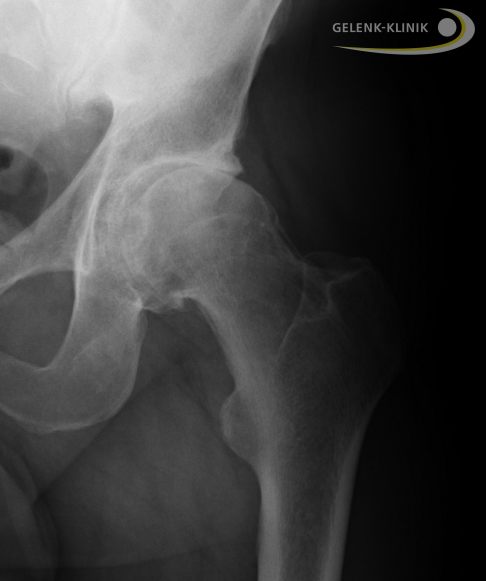 Unter Gewichtsbelastung im Stehen lässt sich eine Coxarthrose im Röntgen gut erkennen. Durch den Knorpelverlust ist der Gelenkspalt verschmälert. © Gelenk-Klinik
Unter Gewichtsbelastung im Stehen lässt sich eine Coxarthrose im Röntgen gut erkennen. Durch den Knorpelverlust ist der Gelenkspalt verschmälert. © Gelenk-Klinik
Die Röntgenuntersuchung ist die Standarddiagnostik der Hüftarthrose. Das im Stehen unter Belastung aufgenommene Röntgenbild lässt Rückschlüsse auf die verschiedenen Stadien der Hüftarthrose zu. Man spricht hier von einer funktionellen Diagnostik, die die Funktion des Hüftgelenks überprüft. Unter Gewichtsbelastung hält nur die funktionierende Knorpelschicht im Hüftgelenk die beiden beteiligten Gelenkpartner mit einem sichtbaren Gelenkspalt auf Abstand. Je nach Stadium der Arthrose verschmälert sich der Gelenkspalt also bei zunehmendem Knorpelverschleiß immer weiter. Im Stadium 4 der Hüftarthrose ist der Gelenkspalt schließlich ganz verschwunden: Oberschenkelkopf und Hüftpfanne liegen bei schwerer Hüftarthrose direkt aufeinander.
Folgende Fragen zu Coxarthrose beantwortet das Röntgen:
- Ist der Gelenkspalt verschmälert?
- Sind Hüftkopf und Gelenkpfanne normal geformt?
- Ist der Knochen unter dem Knorpel verstärkt (sklerosiert)?
- Ist der Knochen über flüssigkeitsgefüllten Hohlräumen (Geröllzysten) eingebrochen?
- Gibt es freie Gelenkkörper?
- Haben sich Knochenstücke aus Nekrosebezirken (abgestorbenes Knochengewebe) nahe der Gelenkfläche abgelöst (Osteochondrosis dissecans)?
- Verbreitert sich der Knochen im Gelenk durch dornförmige Osteophyten?
Untersuchung der Hüftarthrose mittels MRT
Was macht die MRT sichtbar?
- Knorpelstruktur
- Zustand von Bändern und Weichteilen
- Weichteilverletzungen wie z. B. Labrumriss
- Knochenmarködeme
- Nerveneinklemmungen
Ergeben sich aus dem Bericht des Patienten und der Untersuchung mit Röntgen und Ultraschall Hinweise auf Knorpelschäden als Ursache der Hüftschmerzen, stehen dem Orthopäden weitergehende bildgebende Maßnahmen zur Verfügung. Die Magnetresonanztomographie zeigt viele Details, auch im Weichteilgewebe des Hüftgelenks. Im Frühstadium der Hüftarthrose ist die in der MRT mögliche Weichteiluntersuchung besonders wichtig. Strukturschäden an Bändern und Sehnen sind – anders als im Röntgen – deutlich sichtbar. Vor allem nach Sportverletzungen kann z. B. der Nachweis einer Labrumverletzung (Riss der Gelenklippe) nicht nur die mögliche Ursache einer Hüftarthrose aufzeigen, sondern auch einen konkreten Behandlungsansatz bieten, in diesem Fall die Labrumnaht durch eine Hüftarthroskopie.
Auch arthrosebedingte Flüssigkeitseinlagerungen im Oberschenkelknochen (Knochenmarködeme) lassen sich im MRT gut nachweisen. Um alle gelenkerhaltenden Behandlungsoptionen zu wahren, ist die MRT-Untersuchung besonders in frühen Stadien der Hüftarthrose hilfreich.
Differentialdiagnose: Nicht nur Hüftarthrose verursacht Leistenschmerzen
Viele Patienten leiden an ziehenden und brennenden Schmerzen oder einem Druckgefühl in der Leistengegend. Dabei können alle ausstrahlenden Schmerzursachen in der Umgebung der Hüfte, dem Bauchraum oder der Lendenwirbelsäule als Hüftschmerzen missverstanden werden.
Wichtig ist, nicht nur orthopädische Leiden zu berücksichtigen. Eine umfassende Diagnostik muss auch eine Vielzahl anderer Ursachen ausschließen. Erkrankungen im Inneren des Beckens, im Bauchraum oder sogar Nerven- und Gefäßstörungen können vergleichbare Beschwerden verursachen.
Häufig kommt es auch zu Überschneidungen von Krankheitsbildern und Symptomen aus unterschiedlichen Fachgebieten. Speziell bei Erkrankungen aus dem rheumatischen Bereich sollte dies sorgfältig untersucht und geprüft werden. Aber auch viele orthopädische Leiden können Leisten- oder Hüftschmerzen verursachen.
Die Diagnose kann durch die Anamnese, die klinische Untersuchung des Orthopäden sowie durch bildgebende Untersuchungen gesichert werden.
Welche Erkrankungen verursachen Hüftschmerzen?
Folgende Erkrankungen führen zu Schmerzen im Bereich des Hüftgelenks und können ebenfalls eine Arthrose im Hüftgelenk begünstigen:
- Hüftdysplasie: angeborene Formstörung der Hüfte
- Hüftimpingement: erworbene Deformität von Hüftgelenk und Hüftpfanne
- rheumatoide Arthritis: chronische Polyarthritis als Autoimmunerkrankung der Gelenke
- bakterielle Infektionen im Hüftgelenk: eher selten, aber gefährlich
- Sehnenüberlastung in der Umgebung, z. B. Sehnenriss am großen Rollhügel des Hüftgelenks (Trochanter major)
- Schleimbeutelentzündung (Bursitis) am Hüftgelenk
- häufig unerkannte, aber schmerzhafte Knochenbrüche im Bereich des Beckens und Oberschenkels aufgrund von Osteoporose
- Leistenbrüche und weiche Leiste
Diese Beschwerden müssen differenziert untersucht werden. Häufig haben Patienten mit derartigen Beschwerden eine sehr lange Krankengeschichte und müssen lange auf eine angemessene, gezielte Behandlung warten. Differentialdiagnosen von Hüftschmerzen sind oft nur durch eine Kombination aller bildgebenden, klinischen und Laboruntersuchungen möglich. Wir ziehen auch den Facharzt für Rehabilitationsmedizin hinzu, um eine Meinungsbildung aus mehreren Fachbereichen zu ermöglichen.
Coxarthrose vorbeugen: Tipps zu Ernährung und Sport
- Vermeiden Sie Übergewicht und Genussgifte.
- Bevorzugen Sie gelenkschonende Sportarten wie Radfahren und Schwimmen.
- Achten Sie auf Ihren Körper: Schmerzen früh erkennen und frühzeitig einen Arzt konsultieren.
- Bewegung beugt vor: Auch im Büro häufig lockern, dehnen oder das Bein im Hüftgelenk schwingen lassen.
- Achten Sie auf eine gesunde, ausgewogene Ernährung: viel grünes Gemüse und wenig rotes Fleisch.
- Gezielter Muskelaufbau entlastet das Hüftgelenk und verbessert seine Führung.
- Vermeiden Sie das Heben schwerer Lasten.
- Nehmen Sie Schmerzmittel nicht dauerhaft ein, denn sie fördern den Abbau von Bindegewebe im Gelenkknorpel.
- Wärmeanwendungen, basische Umschläge und Vollbäder mit basischen Mineralsalzen tun vielen Betroffenen gut.
- Hüftschmerzen, vor allem nach Unfällen, unbedingt frühzeitig beim Hüftspezialisten abklären lassen und Spätfolgen vermeiden.
- Tragen Sie geeignetes Schuhwerk mit dämpfenden Sohlen.
Die wichtigste Maßnahme gegen Hüftarthrose ist die Prävention: Wenn der Gelenkverschleiß erst gar nicht auftritt, muss er auch nicht behandelt werden. Dazu gehört zuallererst ein Screening nach Formstörungen des Hüftgelenks wie Hüftimpingement oder Hüftdysplasie. Je nach Lebensphase, in der diese Störungen auftreten, können sie konservativ oder mittels Hüftarthroskopie behandelt werden.
Weitere Bereiche, die wesentlich zur Vorbeugung der Hüftarthrose beitragen, sind Stoffwechsel und Körpergewicht. Ein bewegungsreiches Leben mit normalem Körpergewicht ist die beste Prävention. Hochleistungssport ist dazu nicht erforderlich, sondern eher schädlich. Eine ausreichende Regeneration nach sportlicher Anstrengung fördert die Gelenkgesundheit.
Eine optimale Einstellung des Stoffwechsels reduziert vor allem die Entzündungsneigung im Körper. Das ist nicht nur bei Rheuma und Gicht der Fall. Auch bei Diabetikern wirkt eine gute Einstellung des Blutzuckerwertes gelenkschützend. Stoffwechselgifte wie Nikotin und Alkohol sollten Betroffene ganz vermeiden. Diese Aspekte einer vorbeugenden Lebensweise sind auch bei bereits aufgetretener Hüftarthrose wichtig für das Eindämmen der Arthrose. Bewegungseinschränkungen durch Gelenkschmerzen führen aber häufig direkt in die entgegengesetzte Richtung. Daher ist es bei beginnender Arthrose entscheidend, ein gelenkfreundliches Bewegungsprogramm einzuhalten und mit einer gewissen Konstanz durchzuhalten.
Externer Inhalt von youtube.com
Ernährungstipps bei Hüftarthrose
- Lauchgemüse und Zwiebeln: Diese Gemüse haben eine nachgewiesene knorpelschützende Wirkung
- Heilfasten: senkt die Entzündungswerte bei aktivierter Arthrose
- Ungesättigte Fettsäuren (z. B. in Fischöl): senken die Entzündungsneigung
- Gesättigte Fette vermeiden: wenig Fleisch und Milch konsumieren
- Milch als verarbeitete Milchprodukte konsumieren: Sauermilch, Käse, Kefir, Ayran
- Körpergewicht reduzieren
- Vitaminreiche Ernährung: frisches Obst und Gemüse
- Nahrung reich an Spurenelementen und Nährstoffen auswählen
- Hochverarbeitete Nahrungsmittel vermeiden
- Gehärtete Fette vermeiden
Verbessern einer beginnenden Coxarthrose durch Vorbeugen
Im Frühstadium der Coxarthrose kann der Patient selbst viel zum Verlauf der Erkrankung und der Verbesserung des Krankheitsbildes beitragen. Eine große Rolle spielt dabei die gründliche Aufklärung über die Krankheit und Lebensgewohnheiten. Zielsetzung ist, mit einer vernünftigen Gelenkbelastung in Sport und Beruf und mit regelmäßiger, gezielter Gymnastik die Beweglichkeit der Hüfte und die Muskelkraft zu erhalten. Vor allem die deutliche Reduzierung von Übergewicht verbessert die Gesundheit der Gelenke: Schon eine Verringerung des Körpergewichts um 5 kg bewirkt die Senkung des Arthroserisikos um nahezu 50 %.
Welcher Sport eignet sich bei Coxarthrose?
- Viel Bewegung, wenig Belastung: Schwimmen und Radfahren sind bei Hüftarthrose ideal.
- Schon eine Stunde Sport in der Woche trägt zu einem gesunden Hüftgelenk bei.
- Ideal sind 30 Minuten Sport pro Tag.
- Sanfter Sport bekämpft die Arthroseschmerzen und stabilisiert den Knorpel.
- Muskulatur kräftigen: Starke Muskulatur entlastet den Knorpel.
- Ein Sportverbot für Menschen mit Hüftarthrose oder Hüftprothese besteht nicht.
- Ideal ist Bewegung im Wasser unter Gelenkentlastung, z. B. Aquajogging.
- Vermeiden Sie Stöße und Schläge auf das Gelenk.
- Muskeldehnung erhöht die Beweglichkeit der Hüfte mit Arthrose.
- Auch im Hinblick auf die Vorbereitung der Prothesenoperation ist Sport wichtig.
- Stärken Sie Ihre Rumpfmuskulatur, um Fehlhaltungen durch Hüftarthrose entgegenzuwirken.
- Gewichtsreduktion erhöht die Lebensdauer des Gelenks.
- Sportlichkeit ist ein wichtiger Faktor zur Prävention von Hüftarthrose.
- Geeignete Sportarten sind beispielsweise Schwimmen, Wandern, Golf, Wassergymnastik, Yoga, Radfahren oder Skilanglauf.
 Sport im Wasser ist effektiv und schont die Gelenke. © kzenon, Adobe
Sport im Wasser ist effektiv und schont die Gelenke. © kzenon, Adobe
Behandlung einer Coxarthrose
Konservative Therapie bei Hüftarthrose:
- Schmerz- und entzündungshemmende Medikamente (NSAR)
- Gewichtsreduktion
- Belastungsänderung der Beinachse durch orthopädische Schuhe
- Physikalische Therapie (Wärme und Kältetherapie)
- Injektionstherapie mit Hyaluronsäure
Im Rahmen des allgemeinen Verlaufs der Arthrose in der Hüfte entstehen Beschwerden, die die Lebensqualität mehr und mehr einschränken und eine Therapie erforderlich machen.
Die Behandlung der Hüftarthrose verfolgt hauptsächlich das Ziel, die Schmerzen zu lindern, eventuelle Entzündungen im Hüftgelenk zu dämpfen und die Beweglichkeit der Hüfte zu erhalten. Bewegungseinschränkungen sollen minimiert und die Lebensqualität des Patienten trotz Hüftverschleiß verbessert werden.
Konservative Behandlung im mittleren Stadium der Hüftarthrose
Welches Medikament bei Hüftarthrose?
Eine schmerzstillende Therapie mit modernen, magenfreundlichen Antirheumatika leistet gute Dienste. Die Schmerztherapie schaltet dabei idealerweise die Schmerzursache aus. Moderne Antirheumatika beseitigen die Gelenkbeschwerden, ohne den Organismus zu belasten. Auch homöopathische Arzneimittel erzielen gute Erfolge.
Im mittleren Stadium der Hüftarthrose empfehlen wir Maßnahmen, Hilfsmittel und Geräte zum Schutz der Gelenke. Eine physiotherapeutische Behandlung zur Linderung der Symptome oder eine spezielle Spritzentherapie können ebenfalls erforderlich sein. Eine Option zur Besserung von Stabilität und Belastbarkeit ist die neuromuskuläre Analyse und Therapie, die auch in der Gelenk-Klinik angeboten wird. Die physikalische Therapie stärkt die Muskeln und fördert die Beweglichkeit. Lokale physiotherapeutische Anwendungen sind wichtige nichtmedikamentöse Komponenten, die die Schmerzen lindern, den Stoffwechsel anregen und Entzündungen abbauen.
Fehlstellungen von Hüftgelenken und Situationen mit Fehlbelastungen (längeres Stehen, Knien oder Hocken) lassen sich durch gezieltes Training bessern. So entsteht im Alltag ein bewussterer Umgang mit Bewegung und die Patienten lernen, ihre Hüftgelenke so gut wie möglich zu schonen.
Zusätzlich erzielen Betroffene auf diesem Weg häufig eine Besserung von Schmerzen, Steifigkeit und anderen Symptomen. Orthopädietechnische Maßnahmen wie Schuhzurichtungen, Entlastungshilfen, Gehstützen, Bandagen und Orthesen entlasten und unterstützen die Therapie. Darüber hinaus können im Rahmen einer medikamentösen Therapie abschwellende, schmerzlindernde und entzündungshemmende Wirkstoffe helfen.
Bei geringgradigen Knorpelschäden kommen alternative Methoden zur Bildung von Ersatzknorpel zum Einsatz. Sehr gute Ergebnisse erreicht man mit entzündungshemmenden Injektionen.
Therapie einer fortgeschrittenen Hüftarthrose
Operative Therapie der Hüftarthrose:
- Hüftarthroskopie:
minimalinvasiver Eingriff zur Beseitigung der Arthroseursachen - Knorpelzelltransplantation:
Regeneration der Gelenkknorpel durch Knorpelzüchtung - Umstellungsosteotomie:
Beseitigung einer Fehlstellung durch Umstellung des Hüftgelenks - Oberflächenersatz des Hüftgelenks (McMinn-Prothese):
knochensparender Ersatz der Gelenkfläche durch eine Hüftkappe - Totalendoprothese (Hüft-TEP):
Ersatz des Hüftgelenks
Bei fortgeschrittenem Krankheitsstadium helfen meist nur noch operative Maßnahmen, um die Symptome der Hüftarthrose zu verbessern. Lokal begrenzte Knorpelschäden lassen sich häufig durch eine Hüftarthroskopie beheben. Dabei entfernt der Arzt minimalinvasiv abgebrochene Knorpelstücke und glättet den aufgerauten, zerrissenen Knorpel. Die Gelenkinnenhaut beruhigt sich und die Hüftschmerzen klingen ab.
Das Auffüllen von Knorpeldefekten mit körpereigenem Ersatzgewebe ist eine weitere arthroskopische Behandlungsmöglichkeit. Dazu gehört eine Vielzahl von Eingriffen mit Bohrungen, Mikrofrakturierung und Abrasion (Abschabung).
Hüftarthroskopie: Therapie der sekundären Hüftarthrose
Als besonders hilfreich für die Therapie behandelbarer Ursachen der Hüftarthrose bei Patienten jüngeren und mittleren Alters erweist sich die Hüftarthroskopie. Dabei werden bildgebende Instrumente wie kleine Kamerasonden in die Gelenkskapsel eingeführt und erlauben dem Arzt eine direkte Sicht in den inneren Bereich des Hüftgelenks. Die Darstellung struktureller Schäden des Hüftgelenks durch Arthroskopie ist den bildgebenden Verfahren wie Röntgen und MRT deutlich überlegen.
Externer Inhalt von youtube.com
Knorpeltransplantation bei Hüftarthrose
Das Tissue-Engineering ist eine innovative Methode, um begrenzte Knorpelschäden mithilfe von Sphäroiden (kugelförmige Knorpelzellkulturen) zu reparieren. Hierbei entnimmt der Orthopäde einige Knorpelzellen an einer gesunden Stelle im Gelenk. Diese werden anschließend in einem Speziallabor vermehrt. Die Zellen werden in Kugelform gezüchtet und je nach Lage des Knorpeldefekts arthroskopisch eingepflanzt. Diese Behandlung bietet derzeit den hochwertigsten Ersatz für defekten Knorpel an. Die Einsatzmöglichkeiten und Erfahrungen am Hüftgelenk sind bisher jedoch begrenzt.
Korrektur von Fehlstellungen des Hüftgelenks
Die Korrektur von Achsfehlstellung durch Umstellungsosteotomien bei begrenzten Gelenkschädigungen können eine deutliche mechanische Entlastung erreichen. Dies ist besonders bei Hüftfehlformen der Fall. Die Maßnahme kann Schmerzen lindern und den Krankheitsverlauf bremsen.
Wann ist eine Hüftprothese bei Coxarthrose sinnvoll?
Bei weit fortgeschrittener Gelenkzerstörung kommt die Hüftendoprothetik zum Einsatz. Es stehen je nach Größe und Beschädigung des betroffenen Areals und dem Alter des Patienten die Oberflächenersatzprothese nach McMinn (Hüftüberkronung) oder die standardmäßig verwendete Hüftprothese (Hüft-TEP oder Totalendoprothese) zur Verfügung. Moderne Materialien und neuartige minimalinvasive Operationszugänge sorgen für eine möglichst geringe Belastung und gute Langzeitergebnisse.
Der künstliche Gelenkersatz stellt den natürlichen Bewegungsablauf und damit die Funktion des zerstörten Gelenks wieder her und beseitigt die Schmerzen. Die neue Prothesengeneration ist auch für jüngere Patienten attraktiv, da sie eine hohe Belastbarkeit bei langer Haltbarkeit verspricht.
Unser Schwerpunkt: Gelenkerhalt bei Hüftarthrose
Spezialartikel zu gelenkerhaltender Therapie:
Immer mehr Patienten können einen endoprothetischen Gelenkersatz durch gelenkerhaltende Therapien vermeiden. Knorpelzüchtung und Regeneration der Gelenkflächen kann bei beginnender Hüftarthrose das Fortschreiten des Knorpelverschleißes verhindern. Die Chancen dieser Behandlung ermitteln wir im Einzelfall durch eine gründliche Voruntersuchung. Insgesamt ist eine gelenkerhaltende Behandlung umso erfolgversprechender, je weniger die Gelenkflächen der Hüfte sowie die anatomischen Strukturen des Hüftgelenks bereits durch Arthrose geschädigt sind.
Ist eine vollständig gelenkerhaltende Therapie der Hüftarthrose nicht mehr möglich, soll die nachfolgende endoprothetische Versorgung nach Möglichkeit so viel wie möglich von dem natürlichen Knochengewebe erhalten. Oberflächenersatzprothesen und Kurzschaftprothesen sind moderne Verfahren der Endoprothetik, die ein knochensparendes Vorgehen erlauben.
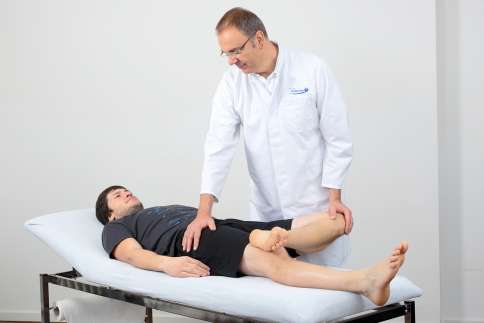 Die Chancen einer gelenkerhaltenden Therapie der Hüftarthrose (Coxarthrose) müssen in einer eingehenden klinischen und bildgebenden Untersuchung ermittelt werden. © Dr. Martin Rinio
Die Chancen einer gelenkerhaltenden Therapie der Hüftarthrose (Coxarthrose) müssen in einer eingehenden klinischen und bildgebenden Untersuchung ermittelt werden. © Dr. Martin Rinio
Literaturangaben
- Arsoy, D., & Leunig, M. (2018). Femoroazetabuläres Impingement. Arthroskopie, 31(4), 294–298.
- Bergmann, A., Bolm-Audorff, U., Krone, D., Seidler, A., Liebers, F., Haerting, J., ... & Unverzagt, S. (2017). Hüftgelenksarthrose: Körperliche Belastung im Beruf als Risiko. Deutsches Ärzteblatt international, 114, 581–588.
- Evers, S. (2016). Was hilft gegen den Schmerz bei Knie-und Hüftgelenksarthrose? DNP – Der Neurologe und Psychiater, 17(9), 23–24.
- Horisberger, M., Brunner, A., Valderrabano, V. & Herzog, R. F. (2010). [Femoroacetabular impingement of the hip in sports – a review for sports physicians]. Sportverletzung Sportschaden: Organ der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin, 24(3), 133–139.
- Longo, U. G., Franceschetti, E., Maffulli, N. & Denaro, V. (2010). Hip arthroscopy: state of the art. British medical bulletin, 96, 131–157.
- Na. Komplikationen in Orthopädie und Unfallchirurgie: vermeiden; erkennen; behandeln.
- Niehaus, A. (2019). Konservativ vor Gelenkersatz. Orthopädie und Unfallchirurgie, 9(3), 34–36.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Nord, R. M. & Meislin, R. J. (2010). Hip arthroscopy in adults. Bulletin of the NYU hospital for joint diseases, 68(2), 97–102.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Unknown. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Sperl, A., Neubauer, M., & Wondrasch, B. (2019). Aktuelle Evidenz physiotherapeutischer Maßnahmen bei Hüftarthrose. manuelletherapie, 23(03), 135–146.
- Verma, M. & Sekiya, J. K. (2010). Intrathoracic fluid extravasation after hip arthroscopy. Arthroscopy: the journal of arthroscopic & related surgery, 26(9 Suppl).
- Williams, F. M., Skinner, J., Spector, T. D., Cassidy, A., Clark, I. M., Davidson, R. M. et al. (2010). Dietary garlic and hip osteoarthritis: evidence of a protective effect and putative mechanism of action. BMC musculoskeletal disorders, 11, 280.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- med Alexander Rümelin, D. (2005). Kursbuch Künstliche Gelenke: Wieder schmerzfrei leben – Die neuesten Methoden, Operationen, Nachsorge.
- med. Alexander Rümelin, D. (2003). Kursbuch Arthrose: Gelenkerkrankungen effektiv vorbeugen und typgerecht behandeln. Südwest Verlag.