- Was ist Morbus Dupuytren?
- Symptome bei Morbus Dupuytren
- Ursachen der Dupuytren-Kontraktur
- Welche Therapie kann eine Dupuytren-Kontraktur sinnvoll behandeln?
- Übungen für zu Hause bei Morbus Dupuytren
- Operation bei Morbus Dupuytren
- Berufsunfähig durch Morbus Dupuytren?
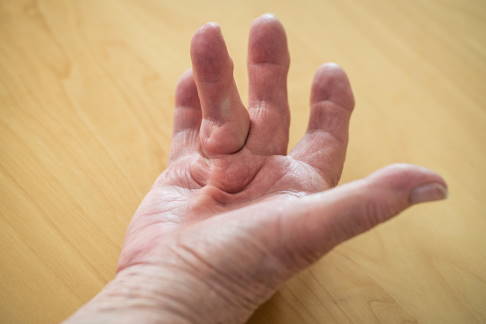 Dupuytren-Kontraktur: Die Finger können aufgrund einer Wucherung von Bindegewebe nicht mehr ausgestreckt werden. © mbbirdy, istock
Dupuytren-Kontraktur: Die Finger können aufgrund einer Wucherung von Bindegewebe nicht mehr ausgestreckt werden. © mbbirdy, istock
Bei Morbus Dupuytren kommt es zu einer übermäßigen Bildung von Bindegewebe im Bereich der Handfläche. Die nach dem Chirurgen Baron Dupuytren benannte Erkrankung führt zunächst zu einer Beugekontraktur und in der Folge zur Streckhemmung der Finger. Die Fingerbeweglichkeit ist bei Morbus Dupuytren aufgrund einer Verhärtung der Sehnenplatte im Bereich der Hohlhand eingeschränkt. Neben Sehnen können auch Nerven oder Gefäße eingeengt werden und Beschwerden verursachen. Zu den Ursachen zählen Verletzungen, aber auch genetische Veranlagung. Morbus Dupuytren tritt vor allem im mittleren Lebensalter auf und betrifft vornehmlich Männer. Bei starken Schmerzen oder wenn die Finger sich nicht mehr vollständig strecken lassen, kann die Entfernung des gewucherten Bindegewebes in einer kleinen Operation die Fingerbeweglichkeit wiederherstellen.
Was ist Morbus Dupuytren?
Synonyme zu Morbus Dupuytren:
- Dupuytren-Kontraktur
- Dupuytrensche Kontraktur
- Dupuytren-Krankheit
Als Morbus Dupuytren bezeichnet man eine Beugekontraktur der Finger, die dazu führt, dass die Finger nicht mehr ausgestreckt werden können. Dabei sind anfangs insbesondere der vierte und fünfte Finger betroffen und verbleiben in dauerhaft gebeugter Haltung. Generell kann die Erkrankung aber auch im Bereich der Hohlhand und des Mittelfingers auftreten und in seltenen Fällen sogar Daumen und Zeigefinger betreffen. Die Erkrankung zählt zu den Fibromatosen, also zu den gutartigen Bindegewebswucherungen. Bei Morbus Dupuytren ist die Palmaraponeurose, eine Sehnenplatte der Handinnenfläche, von der Wucherung des Bindegewebes betroffen. Es kommt zu einer Verhärtung dieser festen Faserplatte im Bereich der Hohlhand. Benannt wurde die Erkrankung nach dem französischen Chirurgen Baron Guillaume Dupuytren.
Stadien des Morbus Dupuytren
Der Schweregrad der Dupuytren-Kontraktur wird anhand der Tubiana-Klassifikation eingeteilt. Grundlage für die Einteilung ist der am stärksten kontrahierte Finger:
- Stadium 0: keine Beschwerden
- Stadium 1: Kontrakturen zwischen 0 und 45°
- Stadium 2: Kontrakturen zwischen 45 und 90°
- Stadium 3: Kontrakturen zwischen 90 und 135°
- Stadium 4: Kontrakturen über 135°
Symptome bei Morbus Dupuytren
Bei Morbus Dupuytren kommt es zu einer gutartigen Vermehrung von Bindegewebe, sogenanntem Kollagen. Dies ist in der Regel schmerzlos. Allerdings können die durch die unkontrollierte Wucherung des Bindegewebes entstandenen Verhärtungen und Verkürzungen zu Irritationen der Sehnen, Nerven und Gefäße führen.
Im Anfangsstadium sind vor allem am vierten und fünften Finger kleine Verhärtungen tastbar. Diese führen dazu, dass der Patient seine Finger nicht mehr normal bewegen kann. Durch die eingeschränkte Beweglichkeit verkürzen sich die Sehnen und die Beugekontraktur verschlimmert sich. Der Patient verliert mit zunehmendem Fortschreiten der Erkrankung die Fähigkeit, seine Finger zu strecken. Meistens sind beide Hände betroffen.
 Bei Morbus Dupuytren kommt es zur unkontrollierten Wucherung des Bindegewebes an der Handinnenfläche. Vor allem im Bereich des 4. und 5. Fingers sind im Anfangsstadium Verhärtungen tastbar. © SENTELLO, Fotolia
Bei Morbus Dupuytren kommt es zur unkontrollierten Wucherung des Bindegewebes an der Handinnenfläche. Vor allem im Bereich des 4. und 5. Fingers sind im Anfangsstadium Verhärtungen tastbar. © SENTELLO, Fotolia
Ursachen der Dupuytren-Kontraktur
Ursächlich für die Entwicklung der Dupuytren’schen Kontraktur ist eine vermehrte Produktion von knotigem und strangförmigem Bindegewebe durch die Bindegewebszellen. Die genauen Ursachen sind noch nicht abschließend geklärt, allerdings vermutet man eine genetische Komponente. Auch äußere Einflüsse wie z. B. Verletzungen im Bereich der Handinnenfläche kommen für die Entstehung der Kontraktur infrage. Des Weiteren gelten Umstände wie Epilepsie, ein vorhandener Diabetes mellitus oder Alkoholmissbrauch als Risikofaktoren.
Welche Therapie kann eine Dupuytren-Kontraktur sinnvoll behandeln?
Konservative Behandlung:
- Dehnungsübungen für die Fingerbeweglichkeit
- Bestrahlung
- Kollagenase-Injektion
- Massagen
Konservative Therapien können die Beschwerden im Frühstadium und bei leichteren Formen der Erkrankung zwar lindern, jedoch lässt sich der Krankheitsverlauf damit nicht aufhalten. In einigen Fällen stagniert dieser sogar von selbst nach einem gewissen Zeitraum. Sinnvolle Maßnahmen sind vor allem Übungen zur Dehnung und Mobilisation der Finger.
Eine weitere Möglichkeit der konservativen Behandlung ist die Bestrahlung der Handinnenfläche, die das Wachstum des Bindegewebes hemmen soll. Auch die Injektion von Kollagenase, einem Enzym, das verdicktes oder vernarbtes Bindegewebe gezielt abbaut, kann die Fingerbeweglichkeit in einigen Fällen wiederherstellen.
Übungen für zu Hause bei Morbus Dupuytren
Seien Sie sehr aufmerksam bei der Durchführung der Übungen. Treten während einer Übung Schmerzen auf, sollten diese unmittelbar danach wieder nachlassen. Ist dies nicht der Fall, lassen Sie die Übung bis auf Weiteres weg und halten Sie Rücksprache mit Ihrem Arzt oder Physiotherapeuten.
Übung 1: Faustöffnung
Ausgangsstellung: Die betroffene Hand in einer beliebigen Stellung mit ausreichend Bewegungsfreiheit platzieren.
Durchführung: Machen Sie eine Faust. Öffnen Sie anschließend die Hand, bis Sie die maximale Streckung in den Fingern und der Handinnenfläche erreichen. Halten Sie diese Position für 5 Sekunden und schließen Sie die Hand erneut zur Faust.
Wiederholen Sie die Übung pro betroffener Hand 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 30 Sekunden Pause zwischen den Sätzen. Üben Sie mindestens 2- bis 3-mal pro Woche.
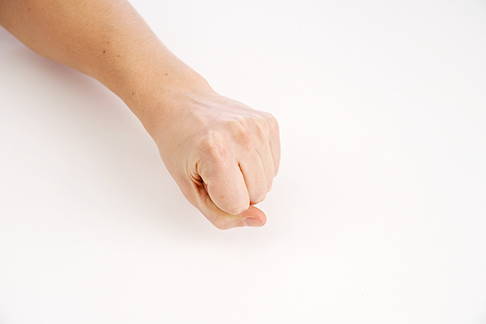 Ballen Sie eine Faust. © Gelenk-Klinik
Ballen Sie eine Faust. © Gelenk-Klinik
 Öffnen Sie die Hand wieder und strecken Sie die Finger maximal. © Gelenk-Klinik
Öffnen Sie die Hand wieder und strecken Sie die Finger maximal. © Gelenk-Klinik
Übung 2: aktive Fingermobilisation
Ausgangsstellung: Legen Sie Ihre betroffene Hand mit der Handinnenfläche auf den Tisch. Der Handteller sollte nach Möglichkeit die Tischplatte berühren.
Durchführung: Versuchen Sie nun, die Finger einzeln von der Tischplatte anzuheben. Die restlichen Finger sollten den Kontakt zur Tischplatte nicht verlieren. Heben Sie nacheinander alle 5 Finger einzeln hoch (dies entspricht einem Durchgang) und beginnen dann erneut.
Absolvieren Sie 10-15 Durchgänge. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 30 Sekunden Pause zwischen den Sätzen. Üben Sie mindestens 2- bis 3-mal pro Woche.
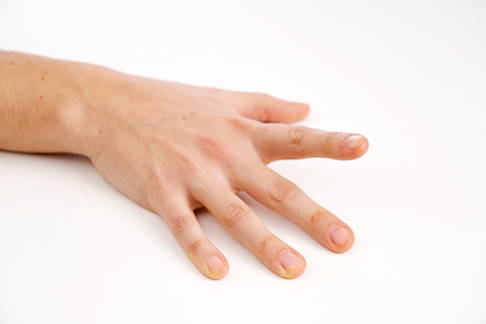 Fingermobilisation Zeigefinger. © Gelenk-Klinik
Fingermobilisation Zeigefinger. © Gelenk-Klinik
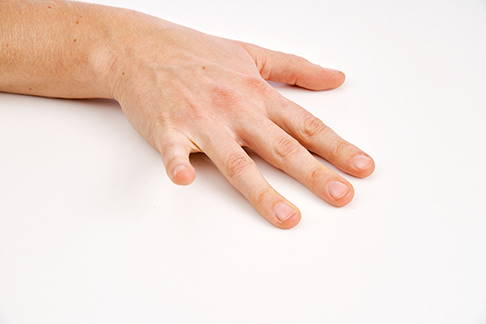 Fingermobilisation kleiner Finger. © Gelenk-Klinik
Fingermobilisation kleiner Finger. © Gelenk-Klinik
Alternative:
Wenn es Ihnen nicht möglich ist, die Übung mit gestreckter Hand durchzuführen, können Sie als Hilfe einen Tennisball verwenden.
 Fingermobilisation mit Unterstützung durch einen Tennisball. © Gelenk-Klinik
Fingermobilisation mit Unterstützung durch einen Tennisball. © Gelenk-Klinik
Übung 3: reverse Fingerstreckung
Ausgangsstellung: Legen Sie Ihre Hand mit dem Handrücken auf den Tisch.
Durchführung: Strecken Sie Ihre Finger und versuchen Sie mit den Fingerspitzen die Tischplatte zu berühren. Halten Sie die Spannung für 5 Sekunden und kehren Sie anschließend wieder in die Ausgangsposition zurück.
Wiederholen Sie die Übung pro betroffener Hand 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 30 Sekunden Pause zwischen den Sätzen. Üben Sie mindestens 2- bis 3-mal pro Woche.
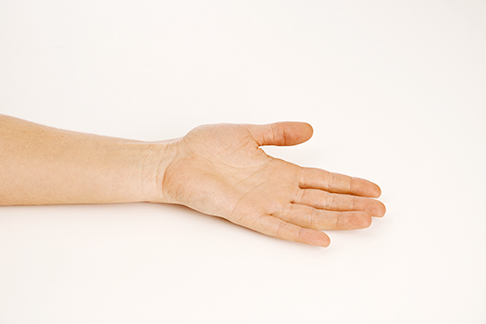 Die Hand liegt mit dem Handrücken locker auf dem Tisch. © Gelenk-Klinik
Die Hand liegt mit dem Handrücken locker auf dem Tisch. © Gelenk-Klinik
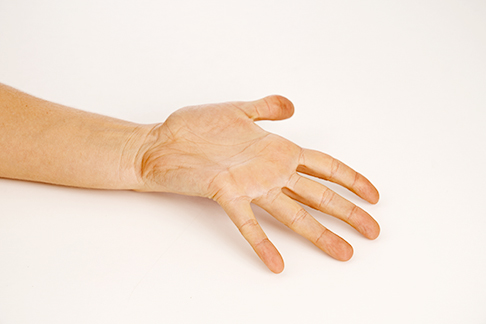 Bringen Sie die Finger in Streckung, um die Tischplatte zu berühren. © Gelenk-Klinik
Bringen Sie die Finger in Streckung, um die Tischplatte zu berühren. © Gelenk-Klinik
Übung 4: assistive Mobilisation der Finger
 Unterstützen Sie die Streckung des kleinen Fingers mit der anderen Hand. © Gelenk-Klinik
Unterstützen Sie die Streckung des kleinen Fingers mit der anderen Hand. © Gelenk-Klinik
Ausgangsstellung: Stützen Sie den Ellenbogen des betroffenen Armes auf dem Tisch auf.
Durchführung: Strecken Sie den kleinen Finger. Unterstützen Sie diese Bewegung mit der anderen Hand, um Ihren Finger noch weiter in die Streckung zu bringen, bis Sie ein Ziehen verspüren. Das Ziehen sollte jedoch nicht schmerzhaft sein. Halten Sie diese Position mindestens 30 Sekunden und wiederholen Sie die Übung 2- bis 3-mal. Mobilisieren Sie anschließend die anderen Finger auf die gleiche Weise. Üben Sie mindestens 2- bis 3-mal pro Woche.
Übung 5: Fingerstreckung gegen Widerstand
Ausgangsstellung: Ballen Sie die betroffene Hand zur Faust. Legen Sie die andere Hand deckungsgleich darüber.
Durchführung: Strecken Sie nun langsam die Finger der betroffenen Hand, während die Knöchel angewinkelt bleiben. Die oben liegende Hand leistet der Bewegung angepassten Widerstand. Angepasst bedeutet in diesem Fall, dass die Bewegung erschwert, aber nicht verhindert wird.
Wiederholen Sie die Übung pro betroffener Hand 10-mal. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 60 Sekunden Pause zwischen den Sätzen. Üben Sie mindestens 2- bis 3-mal pro Woche.
 Die nicht betroffene Hand umschließt die betroffene Hand. © Gelenk-Klinik
Die nicht betroffene Hand umschließt die betroffene Hand. © Gelenk-Klinik
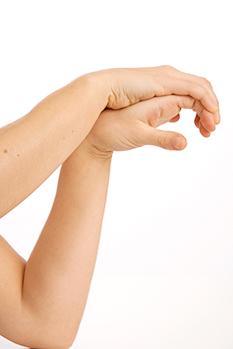 Bringen Sie die Finger der betroffenen Hand in Streckung und arbeiten Sie gegen den Widerstand der anderen Hand. © Gelenk-Klinik
Bringen Sie die Finger der betroffenen Hand in Streckung und arbeiten Sie gegen den Widerstand der anderen Hand. © Gelenk-Klinik
Übung 6: Streckung der Finger mit Knetmasse
Ausgangsstellung: Platzieren Sie die Knetmasse auf den Tisch. Legen Sie nun die Hand auf die Knetmasse.
Durchführung: Gehen Sie mit den Fingerspitzen in die Knetmasse und strecken Sie anschließend die Finger gegen den Widerstand der Knete aus.
Wiederholen Sie die Übung pro betroffener Hand 10-mal. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 60 Sekunden Pause zwischen den Sätzen. Üben Sie mindestens 2- bis 3-mal pro Woche.
 Strecken Sie Ihre Finger gegen den Widerstand der Knete aus. © Gelenk-Klinik
Strecken Sie Ihre Finger gegen den Widerstand der Knete aus. © Gelenk-Klinik
Alltagstipp
Setzen Sie Ihre Hand, wenn möglich, im Alltag ein. Achten Sie dabei auf schmerzfreies Bewegen und ausreichend Ruhephasen. Versuchen Sie lange statische Trage- und Haltearbeit in Beugestellung der Finger zu vermeiden.
Operation bei Morbus Dupuytren
Die operative Behandlung ist dann anzuraten, wenn sich entweder die Hand nicht mehr flach auf den Tisch legen lässt oder die volle Streckung eines bzw. mehrerer Finger nicht mehr möglich ist. Auch bei starken Schmerzen oder extremen Hauteinziehungen sollte eine Operation die Kontraktur lösen. Dafür entfernt der Handchirurg die gewucherten Bindegewebsstränge chirurgisch und löst sie von den Sehnen der Handmuskulatur, um die Fingerbeweglichkeit wiederherzustellen. Je später operiert wird, desto größer ist das Risiko für Wundheilungsstörungen mit schlechtem funktionellem Ergebnis durch irreparable Schäden der Gelenkkapseln und der Gleitschichten.
Berufsunfähig durch Morbus Dupuytren?
Eine frühzeitige Behandlung kann verhindern, dass ein Morbus Dupuytren sich zu einer chronischen Kontraktur mit dauerhaften Einschränkungen entwickelt. Auch wenn konservative oder operative Maßnahmen die Erkrankung nicht heilen können, besteht doch die Möglichkeit, die Handfunktion erheblich zu verbessern. So können Patienten alltäglichen und beruflichen Verrichtungen wieder nachgehen. Eine vollständige Berufsunfähigkeit ist nur in Ausnahmefällen gegeben. Ob ein Patient durch die Dupuytren’sche Kontraktur berufsunfähig ist, hängt auch immer von der ausgeübten Tätigkeit ab und muss im Individualfall geprüft werden.
Literaturangaben
- Berndt, A., Borsi, L., Luo, X., Zardi, L., Katenkamp, D. & Kosmehl, H. (1998). Evidence of ED-B+ fibronectin synthesis in human tissues by non-radioactive RNA in situ hybridization. Investigations on carcinoma (oral squamous cell and breast carcinoma), chronic inflammation (rheumatoid synovitis) and fibromatosis (Morbus Dupuytren). Histochemistry and cell biology, 109(3), 249–255.
- Dias, J. J., & Aziz, S. (2018). Fasciectomy for Dupuytren Contracture. Hand clinics, 34(3), 351–366.
- Elsner, T., Schramm, U. & Schrader, M. (2001). Analysis of the vascular anatomy of the palm and its clinical relevance in Morbus Dupuytren. Annals of anatomy = Anatomischer Anzeiger, 183(4), 379–382.
- Gokel, J. M. & Hübner, G. (1977a). Occurrence of myofibroblasts in the different phases of morbus Dupuytren (Dupuytren's contracture). Beiträge zur Pathologie, 161(2), 166–175.
- Gokel, J. M. & Hübner, G. (1977b). Intracellular "fibrous long spacing" collagen in morbus dupuytren (Dupuytren's contracture). Beiträge zur Pathologie, 161(2), 176–186.
- Hoch, J., Felouzis, E., Meyer-Walters, O., Nebe, B. & Notbohm, H. (2002). [Fibronectin-chemotaxis and collagen-gel contraction of the palmar aponeurosis in morbus dupuytren]. Handchirurgie, Mikrochirurgie, plastische Chirurgie: Organ der Deutschsprachigen Arbeitsgemeinschaft für Handchirurgie: Organ der Deutschsprachigen Arbeitsgemeinschaft für Mikrochirurgie der Peripheren Nerven und Gefäße, 34(5), 292–297.
- Kosmehl, H., Berndt, A., Katenkamp, D., Mandel, U., Bohle, R., Gabler, U. et al. (1995). Differential expression of fibronectin splice variants, oncofetal glycosylated fibronectin and laminin isoforms in nodular palmar fibromatosis. Pathology, research and practice, 191(11), 1105–1113.
- Nemetschek-Gansler, H., Meinel, A. & Nemetschek, T. (1977). [Banded filamentous associates in the intra- and extracellular space in connection with collagen degradation (author's transl)]. Virchows Archiv. A, Pathological anatomy and histology, 375(3), 185–196.
- Notbohm, H., Bigi, A., Roveri, N., Hoch, J., Açil, Y. & Koch, M. H. (1995). Ultrastructural and biochemical modifications of collagen from tissue of Morbus Dupuytren patients. Journal of biochemistry, 118(2), 405–410.
- Pess, G. M. (2016). Minimally Invasive Treatments for Dupuytren Contracture. Minimally Invasive Surgery in Orthopedics, 393–414.
- Rettig, H. & Oest, O. (1974). [On the disease pattern of morbus Dupuytren (author's transl)]. Zeitschrift für Orthopädie und ihre Grenzgebiete, 112(1), 187–191.
- Slater, R. (2018). Dupuytren Disease. The Journal of Bone and Joint Surgery, 100(13).
- Wilutzky, B., Berndt, A., Katenkamp, D. & Koshmehl, H. (1998). Programmed cell death in nodular palmar fibromatosis (Morbus Dupuytren). Histology and histopathology, 13(1), 67–72.



