- Wer profitiert von einer Sprunggelenksprothese?
- Prothese oder Versteifung im Sprunggelenk?
- Zentrum für Fuß- und Sprunggelenkschirurgie: Prothesenkompetenz in der Gelenk-Klinik Freiburg
- TEP oder Teilersatz für das Sprunggelenk?
- Wie setzt der Spezialist die Sprunggelenksprothese ein?
- Komplikationen: Wann ist ein Prothesenwechsel notwendig?
- Sport und Reha mit einer Sprunggelenksprothese
- Häufige Fragen zur Sprunggelenksprothese
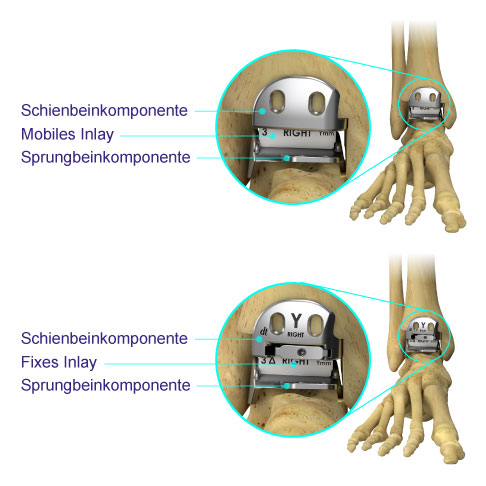 Darstellung von individualisierten Sprunggelenksprothesen. Sowohl die 3-Komponenten-Prothese als auch die 2-Komponentenprothese besteht aus einer Schienbein- und einer Sprungbeinkomponente. Bei der 2-Komponenten-Prothese (unten) ist das Inlay am Schienbein fixiert. Die 3-Komponenten-Prothese (oben) verfügt dagegen über ein mobiles Inlay, das als 3. Komponente angesehen wird.
Darstellung von individualisierten Sprunggelenksprothesen. Sowohl die 3-Komponenten-Prothese als auch die 2-Komponentenprothese besteht aus einer Schienbein- und einer Sprungbeinkomponente. Bei der 2-Komponenten-Prothese (unten) ist das Inlay am Schienbein fixiert. Die 3-Komponenten-Prothese (oben) verfügt dagegen über ein mobiles Inlay, das als 3. Komponente angesehen wird.
Die Sprunggelenksprothese ist ein künstlicher Gelenkersatz des oberen Sprunggelenks (OSG). Die Implantation einer Sprunggelenksprothese wird vor allem bei fortgeschrittener Sprunggelenksarthrose durchgeführt, um die schmerzfreie Belastungsfähigkeit und Beweglichkeit des Fußgelenks wiederherzustellen. Der Eingriff ist besonders anspruchsvoll und sollte deshalb am besten in einem Zentrum für Spezielle Fuß- und Sprunggelenkschirurgie durchgeführt werden.
Synonym
OSG-TEP (Totalendoprothese des oberen Sprunggelenks)
Meist sind eine Verletzung durch Umknicken oder Unfall (Trauma) sowie Fehlstellungen des Fußes Ursachen für den fortschreitenden Knorpelverschleiß im Sprunggelenk. Daraus entwickelt sich im Laufe von Jahren oder Jahrzehnten eine Sprunggelenksarthrose.
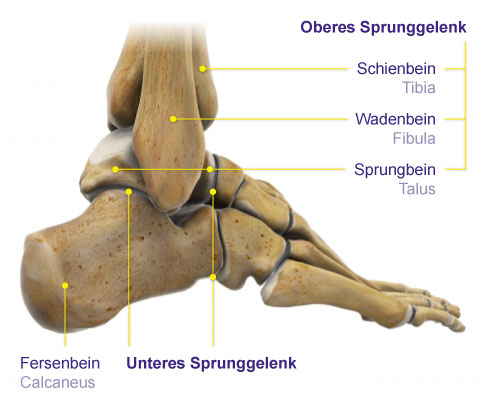
Eine Sprunggelenksarthrose entsteht vor allem im oberen Sprunggelenk (OSG). Es wird von Schienbein (Tibia), Wadenbein (Fibula) und fußseitig vom Sprungbein (Talus) gebildet. Das OSG ermöglicht im Wesentlichen die Dorsalextension und Plantarflexion des Fußes, also die Bewegung nach oben und unten (Heben und Senken) gegenüber dem Unterschenkel. Das ist vor allem für die Abrollbewegung beim Gehen wichtig .
Externer Inhalt von youtube.com
Wer profitiert von einer Sprunggelenksprothese?
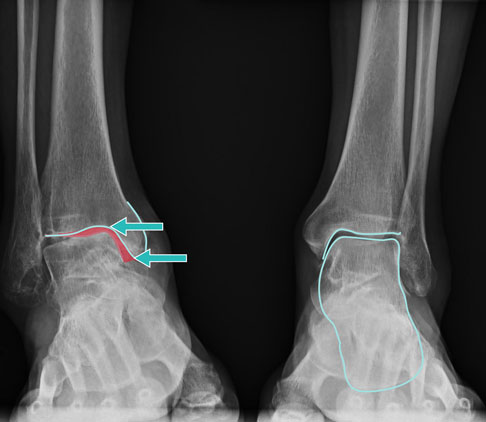 Bei dieser Varusarthrose ist es zu einem Defekt am Innenknöchel gekommen. Hier muss eine individuelle Behandlungsstrategie erstellt werden, z. B. mit Implantation einer Sprunggelenksprothese. © Gelenk-Klinik
Bei dieser Varusarthrose ist es zu einem Defekt am Innenknöchel gekommen. Hier muss eine individuelle Behandlungsstrategie erstellt werden, z. B. mit Implantation einer Sprunggelenksprothese. © Gelenk-Klinik
Von einem Sprunggelenksersatz mit individualisierter Sprunggelenksprothese profitieren besonders Patienten mit Gelenkverschleiß (Arthrose) des oberen Sprunggelenks.
Diese Patienten leiden unter chronischen Schmerzen und meist gravierenden Einschränkungen ihrer Lebensqualität. Die Gelenkschmerzen beeinträchtigen die Mobilität der Betroffenen und erschweren damit die Teilnahme an sozialen und beruflichen Aktivitäten. Meist haben die Patienten bereits eine Vielzahl an konservativen Therapiemaßnahmen sowie Sprunggelenksschule und Physiotherapie mit unbefriedigendem Ergebnis hinter sich.
Ursachen der Sprunggelenksarthrose:
- Knochen-Knorpeltrauma nach Umknicken oder Unfall
- fehlverheilte Sprunggelenksfrakturen
- Bandinstabilität oder Bandruptur
- Fehlstellungen der Beinachse
- asymmetrische Lage des Sprungbeins in der Sprunggelenksgabel, z. B. nach Talusfraktur
- instabile Sprunggelenksgabel nach Schienbeinbruch (Tibiafraktur) und Verletzung des Syndesmosebandes
- Fußfehlstellungen: z. B. Knick-Senkfuß, Hohlfuß
- rheumatische Erkrankungen
- Blutgerinnungsstörung (Hämophilie)
- Hämochromatose (erbliche Erkrankung mit zu hohen Eisenwerten)
- Stoffwechselstörung (Diabetes, Gicht)
- Erkrankung der Gelenkschleimhaut: Pigmentierte villonoduläre Synovialitis (PVNS)
Nicht nur die Form der Sprunggelenksarthrose spielt für die Prothesenversorgung eine wesentliche Rolle, die Versorgungssicherheit ist auch von der Art und Lage der Arthrose im oberen Sprunggelenk (OSG) abhängig.
Formen der Arthrose im Sprunggelenk:
- konzentrische Arthrose: gleichmäßige Abnutzung des Gelenkknorpels bei korrekter Stellung des Sprungbeins (Talus)
- asymmetrische (exzentrische) Arthrose bei Fehlstellung des Sprungbeins (Talus) durch Verschiebung nach vorn und hinten oder Rotationen
- Varusarthrose bei nach außen gekipptem Sprunggelenk
- Valgusarthrose bei nach innen gekipptem Sprunggelenk
Da das Sprunggelenk als Gelenk zwischen Unterschenkel und Fuß fungiert, ist die Fußstellung für die Versorgung wesentlich. Teilweise ist vor der Prothesenimplantation eine stellungskorrigierende Maßnahme am Fuß notwendig. Eine Sprunggelenksprothese ist nur bei einem in sich ausbalancierten, an die Beinachse angepassten Fuß bzw. Sprunggelenk erfolgreich.
Diese Befunde klärt der Spezialist für Fuß- und Sprunggelenkschirurgie durch die Voruntersuchungen. Auch der Knochentod des Sprungbeins (Talusnekrose) (Osteonekrose) kann je nach Lage der Nekroseherde (abgestorbenes Gewebe) durch eine Sprunggelenksprothese versorgt werden. Eine größere Knochennekrose ist allerdings eine Kontraindikation für die Sprunggelenksprothese.
Kontraindikationen für den künstlichen Gelenkersatz im Sprunggelenk
- Osteomyelitis oder Osteitis
- ausgedehnte Osteonekrosen des Sprungbeins (Talus)
- neuromuskuläre Erkrankungen
- Neuroarthropathien (zum Beispiel Patienten mit Charcot-Erkrankung)
- schwere Durchblutungsstörungen
- instabiler Bandapparat, der nicht korrigiert werden kann
- Deformitäten oder Fehlstellungen des Fußes, die nicht korrigiert werden können
- schwere Osteoporose
- schlechte Knochenqualität und gestörter Knochenstoffwechsel (zum Beispiel aufgrund einer Steroidtherapie)
- Arthrofibrosen
Was kann der Patient von einem künstlichen Sprunggelenk erwarten?
Starke Schmerzen im Sprunggelenk oder ein Instabilitätsgefühl im Bereich vom Sprunggelenk sind häufige Gründe für die Implantation eines künstlichen Gelenkersatzes. Die Wiedererlangung der schmerzfreien Belastbarkeit und der Erhalt der Beweglichkeit des oberen Sprunggelenks sind die therapeutischen Ziel einer Sprunggelenksprothese. Das Behandlungsergebnis hängt allerdings nicht nur von der neuen Prothese ab. Entscheidend ist auch die Ausgangssituation, das bedeutet, wie ausgeprägt die zu behandelnden Schäden sind.
Insgesamt sind etwa 90 % der Patienten nach der Implantation der Endoprothese im Sprunggelenk mit dem Ergebnis zufrieden. Bei gutem Gelingen kann mit folgenden funktionellen Verbesserungen gerechnet werden:
- Die Endoprothese erhält oder normalisiert das Gangbild. Es gibt umfangreiche ganganalytische Untersuchungen, die die deutliche Verbesserung der Gangphasen und des Abrollverhaltens von Fuß und Sprunggelenk nach Einsatz einer Gelenkprothese zeigen.
- Die Implantation der Sprunggelenksprothese verbessert die allgemeine Mobilität und Sportfähigkeit.
- Die Beweglichkeiten im Sprunggelenk können aufgrund von Weichteilschäden selten vollständig, aber in einem für normales Gehen hinreichendem Ausmaß wiederhergestellt werden. 10° Beweglichkeit in der Dorsalextension (Heben des Fußes) und 20° in der Plantarflexion (Senken des Fußes) genügen für sämtliche alltäglichen Aufgaben des Sprunggelenks.
Die Gesamtsicht auf das Sprunggelenk ist notwendig
Ein künstliches Sprunggelenk darf nur innerhalb der Gesamtsituation des Unterschenkels, der Bänder und Weichteile sowie der Rückfußstellung und des Fußgewölbes beurteilt werden.
 Schienbein und Wadenbein umgeben das Sprungbein und bilden so die Sprunggelenksgabel. Die Ausrichtung des Sprungbeins ist stark von der Stellung des darunterliegenden Fußes abhängig. Eine Fehlstellung erhöht die Gefahr der Sprunggelenksarthrose. Für die Führung des Sprunggelenks sind die Bänder und Sehnen, die das Gelenk umgeben, sehr wichtig. © Viewmedica
Schienbein und Wadenbein umgeben das Sprungbein und bilden so die Sprunggelenksgabel. Die Ausrichtung des Sprungbeins ist stark von der Stellung des darunterliegenden Fußes abhängig. Eine Fehlstellung erhöht die Gefahr der Sprunggelenksarthrose. Für die Führung des Sprunggelenks sind die Bänder und Sehnen, die das Gelenk umgeben, sehr wichtig. © Viewmedica
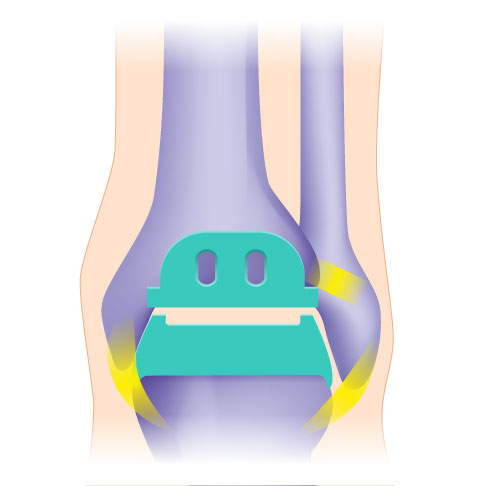 Heute werden häufig knochensparende Sprunggelenkprothesen (OSG-TEP) aus drei Komponenten verwendet. Das Schienbeinimplantat (oben, violett), das Kunststoffinlay (weiß) und das Sprungbeinimplantat (unten, violett) sind zueinander beweglich. © Gelenk-Klinik
Heute werden häufig knochensparende Sprunggelenkprothesen (OSG-TEP) aus drei Komponenten verwendet. Das Schienbeinimplantat (oben, violett), das Kunststoffinlay (weiß) und das Sprungbeinimplantat (unten, violett) sind zueinander beweglich. © Gelenk-Klinik
Die Prothese des Sprunggelenks (OSG-TEP) stellt für immer mehr Patienten eine komfortable, sportfreundliche und gangbilderhaltende Versorgungsmöglichkeit dar. Für ihre Implantation ist jedoch eine isolierte Betrachtung des Sprunggelenks in den meisten Fällen nicht zielführend, wenn es um eine langfristige und stabile Versorgung der Arthrose im Sprunggelenk geht. Zusätzlich muss der Spezialist für Fuß- und Sprunggelenkschirurgie begleitende Fehlstellungen des Fußes und der gesamten Beinachse sowie Schäden der Weichteile und des Bandapparates am Sprunggelenk in seine Überlegungen mit einbeziehen.
Dabei ist zu beachten, dass nicht jede Empfehlung auf jeden Patienten gleichermaßen zutrifft. Die individuelle Situation des betroffenen Fußes und Sprunggelenks klärt der Spezialist durch umfassende Untersuchungen im Vorfeld ab.
Operative Behandlungsoptionen der Sprunggelenksarthrose
Für die individuelle Behandlung der Sprunggelenksarthrose gibt es verschiedene Optionen:
- Sprunggelenksprothese (OSG-TEP): Die Prothese aus körperverträglichem Metall (Cobalt-Chrom-Legierung) mit Hydroxylapatitbeschichtung der Rückseite und einem flexiblen Polyethylenkern (aus Ultra-High-Molecular-Weight Polyethylene, UHMWP) können die schmerzfreie Belastbarkeit und Beweglichkeit des Sprunggelenks langfristig erhalten.
- Sprunggelenksarthrodese: Die therapeutische Versteifung (Arthrodese) führt zu einem knöchernen Durchbau des Sprunggelenks, sodass eine schmerzfreie Belastung mit eingeschränkter Beweglichkeit wieder möglich ist. Dabei ist es essenziell, zwischen einer Arthrodese des oberen Sprunggelenks und einer Arthrodese des oberen und unteren Sprunggelenk gemeinsam (Rückfußarthrodese) zu unterscheiden. Sind alle unteren Sprunggelenkabschnitte frei von Arthrose, kann die Arthrodese des oberen Sprunggelenks gute Ergebnisse liefern. Bei Arthrosen der Nachbargelenke ist dagegen die Sprunggelenksprothese häufig die einzige oder auch die bessere Wahl.
- Gelenkerhaltende Osteotomie zur Änderung atypischer Belastungslinien: Eine Umstellung des Talus und des Fersenbeins bringt noch intakte Knorpelflächen in die Hauptbelastungszone, sodass das Gelenk erhalten bleibt. Sollte ein Gelenkerhalt auch nach Achskorrektur nicht mehr möglich sein, war dieser Eingriff dennoch nicht vergeblich. Die Achskorrektur ist eine notwendige Voraussetzung für eine haltbare Sprunggelenksprothese, die das natürliche Gangbild erhalten kann.
Experten-Vortrag mit Dr. Schneider: Vorteile der beweglichen Versorgung des Sprunggelenks
Externer Inhalt von youtube.com
Prothese oder Versteifung im Sprunggelenk?
Die Alternative zur Sprunggelenksprothese ist die Arthrodese. Sie gilt auch heute noch für viele Orthopäden als der sogenannte goldene Standard. Bei der Versteifung des Sprunggelenkes sind die Haltbarkeitsdaten besser bekannt als bei einem künstlichen Gelenkersatz.
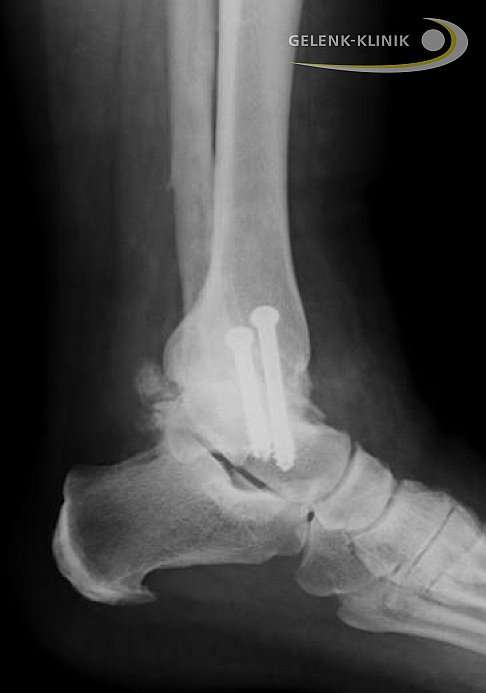 Alternative zur Sprunggelenksprothese: Arthrodese des Sprunggelenks. Das Gelenk wird mithilfe von Schrauben, Platten und Marknagel fixiert, wodurch die Knochen zusammenwachsen und das Gelenk versteift. © Gelenk-Klinik
Alternative zur Sprunggelenksprothese: Arthrodese des Sprunggelenks. Das Gelenk wird mithilfe von Schrauben, Platten und Marknagel fixiert, wodurch die Knochen zusammenwachsen und das Gelenk versteift. © Gelenk-Klinik
Erfahrungswerte und Literaturdaten weisen aber auch auf mögliche Probleme der Arthrodese hin. Durch die Versteifung des oberen Sprunggelenks ändern sich das Gangbild und die mechanische Belastung der Nachbargelenke, bei einer OSG-Arthrodese insbesondere des unteren Sprunggelenks. Durch diese Fehl- oder Überlastung kommt es dort leichter zu einer Arthrose (Begleitarthrose oder Anschlussarthrose genannt). Für den Erfolg einer Arthrodese ist zudem wichtig, dass der Fuß korrekt gestellt ist. Eine Arthrodese bei nicht korrigierter Fußfehlstellung hat ein schlechteres Outcome.
Prinzipiell kann die Arthrodese des oberen Sprunggelenks rückgängig gemacht und das Gelenk durch eine Prothese ersetzt werden. Ob dies im Einzelfall möglich ist, hängt allerdings von der Technik der Arthrodese ab. Wurde dabei die Sprunggelenksgabel zerstört, z. B. durch teilweise (Ablation) oder komplette Entfernung (Resektion) des Wadenbeins, ist diese Rückzugsmöglichkeit nicht mehr möglich.
Externer Inhalt von youtube.com
Chirurgische Fortschritte in der Endoprothetik des Sprunggelenks
Sprunggelenksprothesen (OSG-TEP) gewinnen nicht nur dank optimierter Materialien und Operationstechniken mehr und mehr an Bedeutung. Auch die Erfahrung und das Verständnis der Funktionen von Fuß und Sprunggelenk haben sich in den letzten Jahren dramatisch verbessert. Dadurch werden jetzt auch diejenigen Mechanismen, die zum Scheitern einer Sprunggelenksversorgung führen, immer mehr verstanden. Das verschafft dem Operateur die Möglichkeit, die gesamte Situation präziser einzuschätzen und gegebenenfalls entsprechende Maßnahmen zu ergreifen.
Der künstliche Gelenkersatz erlaubt dem Patienten wieder schmerzfreie Bewegungsabläufe, die dem natürlichen Gang nahezu entsprechen. Die Spezialisten für Fuß- und Sprunggelenkschirurgie der Gelenk-Klinik haben genaue Kenntnisse, was der Sprunggelenksprothese eine gute Haltbarkeit und lange Lebensdauer beschert. Bei Fehlstellungen ist eine angemessene Korrektur des Sprunggelenks oder Fußes sinnvoll. Begleiteingriffe wie die Stabilisierung von Bandschädigungen erzielen gemeinsam mit der Achskorrektur eine lange Haltbarkeit für das künstliche Gelenk. Dabei weiß man heute, dass nicht nur das Außen- und das Innenband des Sprunggelenks von Bedeutung sind. Durch die in den letzten Jahren gewonnenen Erkenntnisse ist bei der operativen Behandlung die Funktion der Syndesmose deutlich mehr in den Vordergrund gerückt.
Wann bleibt die Versteifung die Therapie der Wahl?
In bestimmten Fällen ist die Versteifung (Arthrodese) des Sprunggelenks weiterhin die Therapie der Wahl. Prothesen bieten vergleichsweise eine geringere Stabilität gegenüber stoßweise einwirkenden Kräften. Aus diesem Grund ist bei sportlich sehr aktiven Personen unter Umständen von einem künstlichen Sprunggelenk abzusehen.
Vor allem bei sehr jungen Patienten kann die Arthrodese sinnvoll sein. Wegen des hohen Aktivitätsgrades von jungen Menschen und den hohen Anforderungen an das Sprunggelenk ist keine über Jahrzehnte stabile Versorgung mittels Prothese zu erwarten.
Sprunggelenksprothese bei schmerzhafter Arthrodese
Die Revision von einer Arthrodese zur Prothese im Sprunggelenk ist vor allem dann hilfreich, wenn zunehmende Beschwerden einer Begleitarthrose die Vorteile der Arthrodese aufwiegen. Besonders häufig davon betroffen ist das untere Sprunggelenk, aber auch die Fußwurzelgelenke. Durch die Endoprothese erhält das Sprunggelenk eine bessere Beweglichkeit und die benachbarten Gelenke werden entlastet.
Die Arthrodese ermöglicht jungen Patienten eine echte Chance auf jahrelange gute Belastbarkeit des natürlichen Sprunggelenks. Wird der Eingriff schonend und korrekt durchgeführt, bleibt später noch die Option der Implantation einer Sprunggelenksprothese.
Im höheren Lebensalter kann die Arthrodese dann durch eine bewegliche Sprunggelenksprothese ersetzt werden. Im Hinblick auf eine spätere optimale Situation für eine Sprunggelenksprothese achtet der Spezialist auf eine knochenschonende Gelenkversteifung und auf eine optimale Spunggelenksachse.
Nachteile der Sprunggelenksarthrodese
Neben ihren Vorteilen in vielen Situationen hat die Arthrodese allerdings auch Nachteile:
- lange Nachbehandlungsdauer bis zur knöchernen Durchbauung des Gelenks, ca. 3 bis 4 Monate
- ausbleibende Durchbauung der Arthrodese möglich, Bildung einer Pseudarthrose (Falschgelenk)
- Gefahr von Begleitarthrosen im unteren Sprunggelenk, Fuß, Knie oder in der Hüfte
- sichtbare und spürbare Veränderung des Bewegungsablaufes beim Gehen
Voraussetzungen für den Einsatz einer Sprunggelenksprothese
Wie bei jedem künstlichen Gelenk ist auch bei der Sprunggelenksprothese eine gute Qualität des natürlichen Knochens (Knochendichte) Voraussetzung für die Stabilität. Die Knochendichte ist ein Maß für die Stabilität und die Tragfähigkeit des Knochens. Die Messung der Knochendichte hilft, die Erfolgsaussichten der einwachsenden Prothese zu beurteilen. Die Vitalität des Knochens lässt sich am ehesten durch eine MRT zum Ausschluss einer Nekrose beurteilen. Insgesamt gilt: Je besser die Knochendichte und je vitaler der Knochen, umso stabiler wird die Prothese nach der Einheilung integriert sein. Andernfalls drohen nach der Operation eine Prothesenlockerung oder eine Achsabweichung. Probleme mit der Knochenstruktur oder Defekte des Knochens mit Fehlstellungen müssen ggf. durch Begleiteingriffe angemessen therapiert werden.
Günstige Faktoren für eine Sprunggelenksprothese:
- mittlerer Aktivitätsgrad und nicht zu hohe Bewegungsanforderungen an das Sprunggelenk
- gute Knochensubstanz
- gute Durchblutung des Beins
- gut erhaltene Gelenkbeweglichkeit des oberen Sprunggelenks (OSG)
- gute Bandführung des Sprunggelenks
- gute Weichteilverhältnisse ohne Vernarbungen
Ungünstige Faktoren für eine Sprunggelenksprothese:
- hohes Körpergewicht
- hohe körperliche Aktivität, Schwerarbeit
- zurückliegende Infektion des Sprunggelenks
- Osteoporose
- Osteonekrose
- Diabetes mellitus
- Nikotinabusus
- abweichende Belastungsachsen, Mehrbeweglichkeit im OSG, Fehlstellungen, Instabilitäten des Bandapparats
Weitere mögliche Kontraindikationen für ein künstliches Sprunggelenk sind eine fehlende Stabilität der Bandapparates am Sprunggelenk sowie schwere Gefäßerkrankungen, die Durchblutungsstörungen des Knochens verursachen.
Bildgebende Verfahren mit Darstellung der Knochenstruktur unter Belastung können in speziellen Fällen helfen, Form und Fehlstellungen der beteiligten Knochen genauer einzuschätzen.
Tragfähigkeit des Knochens
Die individualisierten Sprunggelenksprothesen kommen mit einer geringen Abtragung von Knochengewebe (Knochenresektion) aus. Der Knochen wächst in die mit Hydroxylapatit beschichtete Prothesenoberfläche ein und verbindet sich stabil. Eine zu ausgedehnte Knochenresektion des Schienbeins (Tibia) und des Wadenbeins (Fibula) würde die Tragfähigkeit der Gelenkflächen über der Prothese vermindern. Das wäre umso gravierender, weil der Knochen seine höchste Festigkeit direkt unter der Knorpelschicht in der subchondralen Region hat und weiter innen immer weicher wird.
Auswirkung von Weichteilverletzungen auf die OSG-Prothese
Besonders Patienten mit vorangegangenen Unfällen im Bereich des Sprunggelenks sind eine medizinische Herausforderung für den Spezialisten.
Körpergewicht und Sprunggelenksprothese
Ein hohes Körpergewicht kann sich ungünstig auf die Langlebigkeit von Prothesen auswirken. Dennoch erzielt die Versorgung mit einer Sprunggelenksprothese bei vielen übergewichtigen Patienten sehr gute Ergebnisse. Ein hohes Körpergewicht ist nur eine relative Einschränkung für den künstlichen Gelenkersatz.
Häufig wurden die Weichteile um das Sprunggelenk ebenfalls verletzt. Die Beweglichkeit der Sprunggelenksprothese kann trotz optimaler Implantation durch die mangelhafte (insuffiziente) Weichteilsituation stark eingeschränkt sein. Der Spezialist für Fuß- und Sprunggelenk ermittelt in den Voruntersuchungen, ob ein künstliches Sprunggelenk dem Patienten die gewünschten Vorteile für sein Gangbild bringen kann.
Zentrum für Fuß und Sprunggelenkschirurgie: Prothesenkompetenz in der Gelenk-Klinik Freiburg
Die Gelenk-Klinik in Freiburg ist eines der ersten zertifizierten Zentren für Fuß- und Sprunggelenkschirurgie (ZFS Max) in Baden-Württemberg. Als solches unterliegt die Gelenk-Klinik einer ständigen Qualitätskontrolle. Die Senior-Hauptoperateure im Zentrum für Fuß und Sprunggelenkschirurgie der Maximalversorgung werden regelmäßig überwacht und zertifiziert: Sie weisen anhand der Vielzahl erfolgreicher Operationen eine hohe operative Erfahrung bei Eingriffen an Fuß und Sprunggelenk nach. Jährliche Begehungen unserer Fachklinik für Sprunggelenkschirurgie durch unabhängige Experten sichern die Qualität der diagnostischen und therapeutischen Maßnahmen.
Wir behandeln jährlich etwa 20.000 Patienten konservativ und operativ. Unsere Spezialisten für Fuß- und Sprunggelenkchirurgie, Dr. Thomas Schneider, Chefarzt und Leiter des ZFS Max, und Dr. Martin Rinio, erzielen beständig erfolgreiche chirurgische Ergebnisse mit hoher Qualität. Auf Grund der Vielzahl und Komplexität erfolgreicher Eingriffe erfolgte die Zertifizierung im November 2021 als sogenanntes ZFS der Maximalversorgung (ZFS-Max).
TEP oder Teilersatz für das Sprunggelenk?
 Die knochensparenden 3-Komponenten-Prothesen für das obere Sprunggelenk (OSG-TEP) bestehen aus mehreren Komponenten. Die Teile der Sprunggelenksprothese stehen frei übereinander, sind zueinander beweglich und überdecken die geschädigten Gelenkabschnitte (blau). Die Implantate wachsen an den Gelenkflächen in die Knochenoberfläche ein. Geführt werden die Anteile der Sprunggelenksprothese von den vorhandenen Sehnen, Muskeln und Bändern. Eine intakte Beinachse sowie optimale Fußstellung und funktionierende Bänder sind unverzichtbar für eine haltbare Sprunggelenksprothese. © Gelenk-Klinik
Die knochensparenden 3-Komponenten-Prothesen für das obere Sprunggelenk (OSG-TEP) bestehen aus mehreren Komponenten. Die Teile der Sprunggelenksprothese stehen frei übereinander, sind zueinander beweglich und überdecken die geschädigten Gelenkabschnitte (blau). Die Implantate wachsen an den Gelenkflächen in die Knochenoberfläche ein. Geführt werden die Anteile der Sprunggelenksprothese von den vorhandenen Sehnen, Muskeln und Bändern. Eine intakte Beinachse sowie optimale Fußstellung und funktionierende Bänder sind unverzichtbar für eine haltbare Sprunggelenksprothese. © Gelenk-Klinik
Seit 1969 werden Prothesen am Sprunggelenk eingesetzt. Aufgrund zahlreicher Schwierigkeiten erreichte die Endoprothetik des Sprunggelenks lange Zeit nicht das Niveau der Knieprothesen und Hüftprothesen. Vor allem zementierte Prothesen der 1. Generation haben sich im Sprunggelenk als mittelfristig nicht haltbar erwiesen. Bei diesen Prothesentypen trat eine hohe Rate an Lockerungen auf.
Die Haltbarkeit durch neu entwickelte, individualisierte Prothesen hat sich deutlich verbessert. Die modernen Prothesen haben eine optimierte Form und verzichten auf eine zementierte Fixierung. Diese Prothesen wachsen in den Knochen ein. Der Knochenverlust ist gering. Einwachsende Prothesen lockern sich seltener, weil sie stabil mit dem Knochengewebe verbunden sind. Im Falle einer Zwei-Komponenten-Prothese ist zur Erreichung einer höheren Stabilität manchmal eine ausgedehntere Knochenresektion erforderlich. Dies kann jedoch andere Vorteile für die Prothese haben.
Das Design der modernen Sprunggelenksprothesen und die chirurgischen Techniken haben sich in den letzten Jahrzehnten deutlich weiterentwickelt. Das Ziel ist, Stabilität und Beweglichkeit der Sprunggelenksprothesen weiter zu verbessern.
Verschiedene Prothesentypen für das obere Sprunggelenk:
Individualisierte TEP (Totalendoprothese) mit 3 Komponenten:
- gerundete Kappe für die Sprungbeinrolle
- Platte für die Schienbeingelenkfläche
- frei beweglicher Polyethylen-Gleitkern
Individualisierte TEP (Totalendoprothese) mit 2 Komponenten:
- gerundete Kappe für die Sprungbeinrolle
- Platte für die Schienbeingelenkfläche
- im Schienbein fixiertes Kunststoffinlay
Teilprothese für das Sprungbein:
- passgenaue Teilprothese für den geschädigten Anteil am Sprungbein
Der Unterschied zwischen Zwei- und Drei-Komponenten-Prothesen
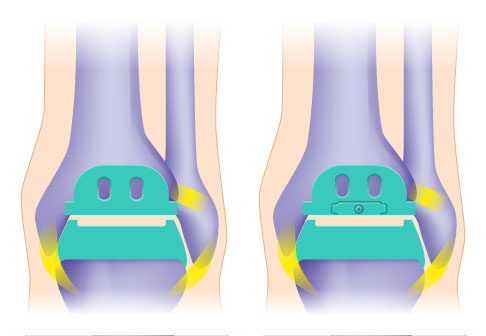 Rechts eine Zwei-Komponenten-Prothese mit fixiertem Inlay, links eine Drei-Komponenten-Prothese mit mobilem Inlay. © Gelenk-Klinik
Rechts eine Zwei-Komponenten-Prothese mit fixiertem Inlay, links eine Drei-Komponenten-Prothese mit mobilem Inlay. © Gelenk-Klinik
Die Drei-Komponenten-Prothese ist im Vergleich zur Zwei-Komponenten-Prothese flexibler. Sie unterstützt die natürliche Biomechanik des Sprunggelenks, weil sie in alle Richtungen beweglich sind. Die Drei-Komponenten-Prothese kann bei stabilen und korrekten Achsverhältnissen knochensparend eingesetzt werden.
Die Zwei-Komponenten-Prothese erreicht eine höhere Stabilität, weil das Kunststoffinlay stabil im Schienbein fixiert wird. Diese Prothese eignet sich besonders bei einem sehr instabilen Sprunggelenk. Da der Spezialist das Inlay in höherer Lage im Knochen befestigt, muss er bei diesem Eingriff mehr Knochengewebe entfernen.
Design und Beweglichkeit der modernen Sprunggelenksprothesen
Bei den individualisierten TEP (Totalendoprothesen) für das Sprunggelenk werden sowohl das Sprungbein (Talus) als auch die Schienbeingelenkfläche (Tibiagelenkfläche) mit einer Metallkappe überzogen. Die Rückflächen der Kappen sind titanbestrahlt und mit Hydroxylapatit beschichtet und gehen während des Heilungsprozesses eine stabilen Verbindung mit dem natürliche Knochen ein.
Die dritte Komponente der Prothese ist ein frei beweglicher Polyethylen-Gleitkern, der die wichtige Bewegung zwischen den beiden Gelenkpartnern vermittelt. Die freie Beweglichkeit des Gleitkernes ermöglicht eine uneingeschränkte Belastung der Prothesenflächen. Die Kunststoffkerne wurden in den letzten Jahren optimiert. Sie sind härter und bewirken eine bessere Quervernetzung des Polyethylens.
Individualisierte obere Sprunggelenksprothese
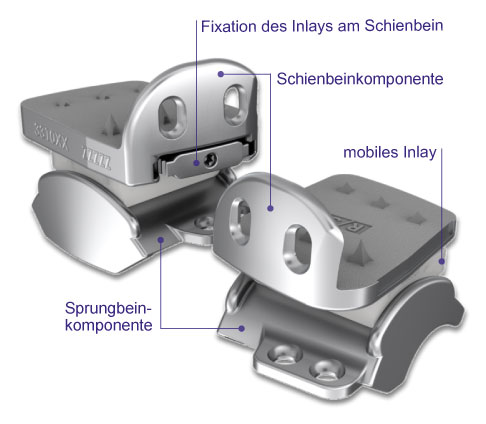 2-Komponenten-Sprunggelenksprothese mit fixiertem Inlay links. Rechts ist die 3-Komponenten-Sprunggelenksprothese abgebildet. Sie besitzt mit dem mobilem Inlay zusätzlich zur Schienbein- und Sprungbeinkomponente eine eigenständige dritte Komponente.
2-Komponenten-Sprunggelenksprothese mit fixiertem Inlay links. Rechts ist die 3-Komponenten-Sprunggelenksprothese abgebildet. Sie besitzt mit dem mobilem Inlay zusätzlich zur Schienbein- und Sprungbeinkomponente eine eigenständige dritte Komponente.
Weichteilreizungen werden durch die Passgenauigkeit und die geringe Größe des Implantates reduziert. Die Schienbeinkomponente hat eine Aussparung zum Wadenbein (Fibula), um schmerzhafte Stressreaktionen beim Anschlagen des Implantates an die beweglichen Fibula zu vermeiden. Das Inlay, der innen liegende Knorpelersatz, besteht aus Polyethylen mit geringem Abrieb. Komplikationen durch Knochenzysten, die bei Prothesen mit starkem Abrieb beobachtet wurden, können so vermieden werden. Das Inlay ist zweifach gewölbt und dadurch stabiler.
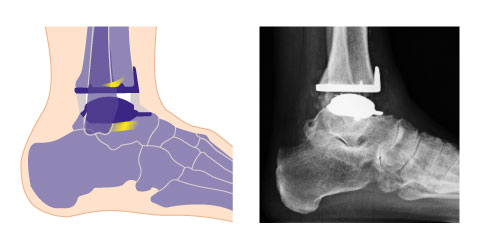 Schema und Röntgenaufnahme einer individualisierten Sprunggelenksprothese. Die Überkronung der belasteten Gelenkflächen von Schienbein (Tibia) und Sprungbein (Talus) reduziert die Gelenkschmerzen. Das bewegliche Inlay aus Polyethylen zwischen den Komponenten vermindert die Belastung der Knochenanteile unter der Prothesenfläche. Die Kraft wird in jeder Fußstellung gleichmäßig übertragen. © Gelenk-Klinik
Schema und Röntgenaufnahme einer individualisierten Sprunggelenksprothese. Die Überkronung der belasteten Gelenkflächen von Schienbein (Tibia) und Sprungbein (Talus) reduziert die Gelenkschmerzen. Das bewegliche Inlay aus Polyethylen zwischen den Komponenten vermindert die Belastung der Knochenanteile unter der Prothesenfläche. Die Kraft wird in jeder Fußstellung gleichmäßig übertragen. © Gelenk-Klinik
Teilprothese am oberen Sprunggelenk
Die Teilprothese am oberen Sprunggelenk ersetzt nur den geschädigten Gelenkteil des Sprungbeins (Talus). So kann der Patient eine TEP (Totalendoprothese) vermeiden. Das Teilimplantat ersetzt jedoch nicht nur den zerstörten Gelenkknorpel metallisch, sondern auch den darunter liegenden geschädigten Knochen. Die individuell angefertigte Teilprothese stellt die Gelenkoberfläche des Talus möglichst exakt wieder her, damit der dort aufliegende Gelenkknorpel des Schienbeins intakt bleibt.
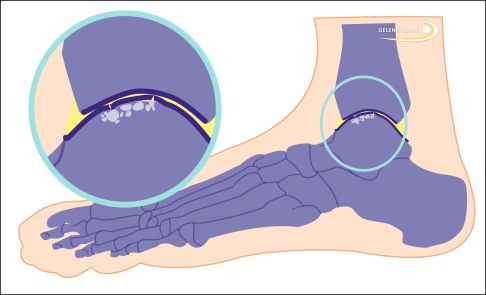 Schematische Darstellung des arthrotisch veränderten Sprungbeins. Die Knorpelschicht (dunkelblau) ist geschädigt und der darunterliegende Knochen ist erweicht (weiße Bereiche). © Gelenk-Klinik
Schematische Darstellung des arthrotisch veränderten Sprungbeins. Die Knorpelschicht (dunkelblau) ist geschädigt und der darunterliegende Knochen ist erweicht (weiße Bereiche). © Gelenk-Klinik
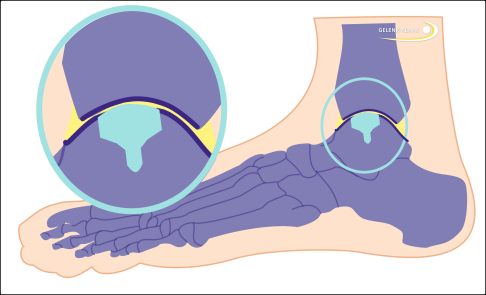 Der passgenaue Ersatz durch die Teilprothese (hellblau) ersetzt den geschädigten Anteil am Sprungbein. Im Gegensatz zur Totalendoprothese wird nicht die gesamte Oberfläche in der Belastungszone ersetzt. Das Implantat wird optimal an die gegenüberliegende Gelenkfläche angepasst. © Gelenk-Klinik
Der passgenaue Ersatz durch die Teilprothese (hellblau) ersetzt den geschädigten Anteil am Sprungbein. Im Gegensatz zur Totalendoprothese wird nicht die gesamte Oberfläche in der Belastungszone ersetzt. Das Implantat wird optimal an die gegenüberliegende Gelenkfläche angepasst. © Gelenk-Klinik
Wann eignet sich eine Teilprothese am Sprunggelenk?
Häufig wurden die Patienten, für die ein Teilersatz des Sprungbeins in Frage kommt, mehrfach wegen einer osteochondralen Läsion voroperiert. Der Aufbau des geschädigten Knorpel-Knochen-Areals mit biologischen Maßnahmen war nicht zufriedenstellend und die Patienten leiden weiterhin unter Schmerzen und einer eingeschränkten Funktion des Sprunggelenks.
Voraussetzungen für die Implantation einer Teilprothese sind:
- lokal begrenzter Schaden am Sprungbein
- Ausschluss einer Infektion des Sprunggelenkes
- Ausschluss von Metallallergien/Sensibilität auf Cobalt und Chrom
- Ausschluss einer Osteoporose
- Ausschluss von Schäden der Gegenseite, der Schienbeinseite
Ist der Schaden am Sprungbein auf ein bestimmtes Areal begrenzt, empfehlen die Spezialisten für Fuß- und Sprunggelenkchirurgie diesen Patienten den Einsatz einer Teilprothese. Der Teilersatz überdeckt den Defekt am Knochen vollständig und stellt die Oberfläche des Sprungbeins als wesentlichen Anteil des oberen Sprunggelenkes optimal wieder her.
Wie stellt der Spezialist die präzise Herstellung des individuellen Implantates sicher?
Jede Teilprothese wird an die individuelle Anatomie des Patienten angepasst und durch spezialisierte Konstrukteure hergestellt. Die Planung der Teilprothese erfolgt durch die Fuß- und Sprunggelenksspezialisten der Gelenk-Klinik. Neben Information zur Knorpel- und Knochensituation am Sprunggelenk fließen auch Informationen über den bisherigen Krankheitsverlauf und mögliche Voroperationen aufgrund zusätzlicher Schäden am Sprunggelenk ein. So erhält jeder Patient ein individuelles Implantat.
Vor der Produktion der Teilprothese und des benötigten Werkzeugsets durch die Konstrukteure überprüft der Spezialist mit dem Patienten das Design, da die Teilprothese und das Instrumentarium nur für diesen Patienten verwendet werden können.
Design der Teilprothese für das Sprunggelenk
Das spezielle Design der Teilprothese besteht aus einer Kobalt-Chrom-Legierung und ist mit Titan und Hydroxylapatit beschichtet und aufgeraut. Das Material und der Zapfen ermöglichen nach dem Einbau eine optimale Fixierung, bis der Teilersatz fest mit dem gesunden umgebenden Knochen verbunden ist. Die Oberfläche (Kappe) ist ultraglatt poliert und steht mit dem Schienbeinknorpel in direktem Kontakt.
Wie setzt der Spezialist die Sprunggelenksprothese ein?
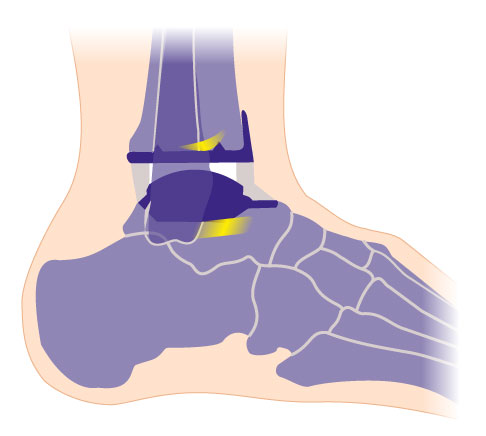
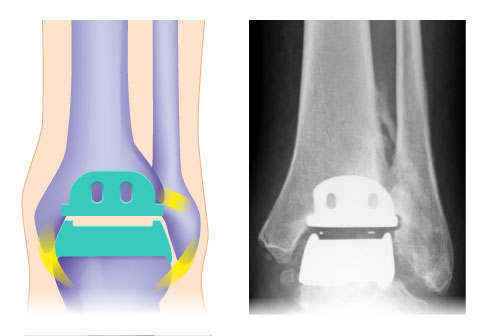 Schema und Röntgenkontrolle einer individualisierten Sprunggelenksprothese (OSG-TEP) von vorne. Zwischen den beiden Metallkomponenten liegt das Inlay, welches für die radiologische Kontrolle der richtigen Lage durch einen Metallmarker markiert ist (links). © Gelenk-Klinik
Schema und Röntgenkontrolle einer individualisierten Sprunggelenksprothese (OSG-TEP) von vorne. Zwischen den beiden Metallkomponenten liegt das Inlay, welches für die radiologische Kontrolle der richtigen Lage durch einen Metallmarker markiert ist (links). © Gelenk-Klinik
Der Weichteilmantel im Fußbereich ist besonders: Das Gewebe ist dünn und empfindlicher als an anderen Körperstellen. Dem Spezialisten für Fuß-und Sprunggelenkschirurgie stehen spezielle Untersuchungsmethoden zur Verfügung, um die Fußsituation vor der Operation genau abzuklären:
- dynamische Fußdruckmessung
- digitale Volumentomographie (DVT)
- Röntgenaufnahmen unter Belastung
- Ganganalyse
- neurologische Untersuchung
- Untersuchung der Blutgefäße und der Durchblutung im Fußbereich
Die Untersuchungsergebnisse ermöglichen dem Operateur eine exakte Planung des Eingriffs, um Komplikationen während und nach dem Eingriff zu vermeiden. Neben dieser gezielten Planung erhöht auch die Erfahrung des Operateurs, seltene Komplikationen rechtzeitig zu erkennen, die Erfolgsrate der Implantation einer Sprunggelenksprothese deutlich.
Der Spezialist führt einen Hautschnitt vorne über dem Sprunggelenk entlang des Schienbeins nach unten auf den Fußrücken durch. Der Zugang und die Weichteilpräparation sind häufig sehr aufwendig, da die bestehende Arthrose bereits zu Sehnenverklebungen, Schleimbeutelreizungen und Nervenreizungen geführt haben kann.
Nachdem der Operateur die vor dem Sprunggelenk liegenden Sehnen und Nerven gewebeschonend zur Seite verlagert hat, öffnet er die vordere Gelenkkapsel. Zwischen jedem Operationsschritt überprüft er, wie sich Sägeschnitte am natürlichen Sprunggelenk und die Positionierung der Implantatkomponenten auf die Fußfunktion und die Stellung auswirkt. Vor allem die Stellungskontrollen des Rückfußes und Längenkontrollen der Achillessehne sind sehr wichtig. Daneben ist es erforderlich, das Drehzentrum und die Stabilität von Malleolengabel und Seitenbändern zu beurteilen.
Der Operateur trifft die nötigen Entscheidungen über Stellungskorrekturen oder Weichteileingriffe intraoperativ. Er macht seine Entscheidung abhängig von der zugrundeliegenden Gesamtsituation und passt die komplexe individuelle Spunggelenkssituation des Patienten jedem Operationsschritt an.
Für die optimale Platzierung der Endoprothese im Fußbereich sind folgende Begleiteingriffe möglich:
- Verlängerungen von Sehnen
- Lösung von stark verkürzten Bandanteilen
- Stellungskorrekturen durch Umstellungsosteotomie
Fußfehlstellungen - wie Knicksenkfüße oder Hohlfüße - müssen eventuell durch eine zweite Operation korrigiert werden.
Besondere Sterilität bei Endoprothesen-Operationen
Sterilität und die Einhaltung hygienischer Bedingungen sind bei jedem Einsatz von Endoprothesen von größter Bedeutung. In der Gelenk-Klinik sind die Operationssäle mit speziellen Luftstromsystemen (Laminar Flow) ausgestattet, die unter Einhaltung der Reinraumstandards infektiöse Keime sofort abtransportieren.
Zusätzliche Maßnahmen zur Infektionsvorsorge sind:
- Antibiotikagabe vor Anlage der Blutsperremanschette,
- Operation im Reinraum mit Laminar Flow-Kontrolle,
- schonende Weichteilbehandlung am Sprunggelenk,
- Vermeiden von Wundspreizern bei der Operation,
- steril abgedeckter Röntgenbildwandler.
Um das Gewebe und seine natürliche Regeneration bei der Operation so wenig wie möglich zu beeinträchtigen, werden vor und während des Eingriffs spezielle Techniken angewendet.
Je nach Komplexität des Zugangs wird während der Operation für bis zu 10 Minuten eine Blutsperre am Unterschenkel angelegt. Ziel dieser Maßnahme ist es, dem Operateur eine bessere Übersicht im Operationsfeld zu ermöglichen. Durch die Reduktion des Blutverlusts und die klare Sicht auf knöcherne Strukturen, Weichteilgewebe und Nerven erfolgt die Gewebepräparation besonders schonend und sicher. Auf diese Weise können postoperative Wundheilungsstörungen durch Blutungen und Gewebeschwellungen gering gehalten werden.
Die Sprunggelenksprothese wird zementfrei befestigt
Die Sprunggelenksprothese (OSG-TEP) wird nach genauer Anpassung durch Probeimplantate und Kontrolle der Lage zementfrei eingesetzt. Der Spezialist verklemmt die Originalkomponenten der Prothese am Knochen. Durch die sorgfältige Präparation der knöchernen Struktur können sich die Implantate nicht mehr verschieben.
Die Sprungbeinkomponente wird primär durch beschichtete Führungsbolzen am Knochen fixiert, sogenannte Press-Fit-Zapfen. Die Scheinbeinkomponente überzieht die Knochenfläche der Tibia. Die Rückseite hat je nach Prothesentyp kleine Dorne für die knöcherne Fixierung.
Beide Komponenten des Sprunggelenkersatzes sind auf der am Knochen anliegenden Seite mit einer speziellen Hydroxylapatit-Beschichtung überzogen und mit Titan bestrahlt, um ein sicheres Einwachsen des Knochens zu erreichen.
Die dritte Komponente der individualisierten 3-Komponenten-Sprunggelenksprothese ist ein frei beweglicher Kunststoffgleitkern aus Polyethylen, der die Bewegung zwischen den beiden Gelenkpartnern vermittelt. Der Gleitkern hat eine quaderförmige Form.
Gelenkstabilisierende Begleiteingriffe bei Sprunggelenksprothese
Damit die Prothese am Sprunggelenk lange hält, müssen Fehlstellungen und Bandschädigungen behoben werden. Wichtigstes Ziel ist, eine senkrechte Belastung der Implantate beim Stehen und Gehen zu erreichen. Nur so verteilt sich die hohe Gewichtsbelastung auf der Sprunggelenksprothese gleichmäßig.
Mögliche Begleiteingriffe:
- Stellungskorrektur (Osteotomie) durch eine Operation am Unterschenkel, am Fersenbein oder am Mittelfuß
- Weichteileingriffe mit Lösung, Versetzung, Verlängerung oder Verkürzung der Sehnen
- Bandplastiken am Innen- oder Außenband des Sprunggelenks
- Korrigierende Versteifung benachbarter Gelenke je nach Ausmaß der Schädigung
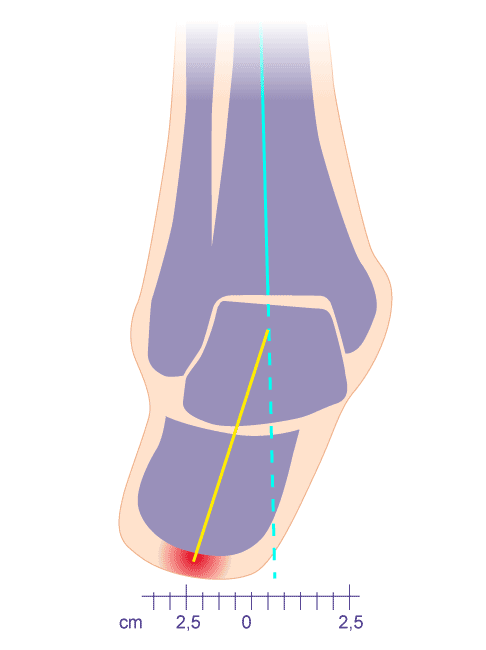 Die Valgusstellung des Fersenbeins (X-Stellung bzw. nach innen geknicktes Gelenk, rot) ist eine Fehlstellung des Sprunggelenks. Die Folge kann eine Sprunggelenksarthrose sein. Auch für die Haltbarkeit einer Sprunggelenksprothese ist eine Fehlstellung ungünstig. © Gelenk-Klinik
Die Valgusstellung des Fersenbeins (X-Stellung bzw. nach innen geknicktes Gelenk, rot) ist eine Fehlstellung des Sprunggelenks. Die Folge kann eine Sprunggelenksarthrose sein. Auch für die Haltbarkeit einer Sprunggelenksprothese ist eine Fehlstellung ungünstig. © Gelenk-Klinik
Mögliche Fehlstellungen erkennt der Arzt bei der klinischen Untersuchung sowie durch die Podometrie und die orthopädische Ganganalyse. Durch bildgebende Verfahren wie die digitale Volumentomographie (DVT) und Röntgenaufnahmen unter Belastung des Sprunggelenks (im Stehen) lassen sich die genaue Position und die Stellung der knöchernen Komponenten analysieren. Festigkeit und Beweglichkeit des Sprunggelenks werden im Rahmen der klinischen Untersuchung geprüft.
Begleiteingriffe wie Umstellungsoperationen können bereits Monate vor dem künstlichen Gelenk erfolgen und den Einsatz einer Sprunggelenksprothese eventuell noch um Jahre hinauszögern. Die zeitliche Trennung zwischen Begleiteingriffen und Prothesenimplantation ist außerdem sinnvoll, um ein optimales Ergebnis nach Einsatz des künstlichen Gelenkersatzes zu erreichen. Nach Korrekturen ist häufig nur eine Teilbelastung oder eine Ruhigstellung notwendig. Für den Therapieerfolg nach Implantation der Sprunggelenksprothese ist dagegen sofortige Bewegung und stärkere Belastung von Vorteil.
Begleiteingriffe am Bandapparat erhöhen die Stabilität der Sprunggelenksprothese
Eine günstige Voraussetzung für den Einsatz eines künstlichen Sprunggelenkes ist ein stabiler Bandapparat. Weil die 3-Komponenten-Prothese des Sprunggelenks keine Kopplung zwischen den Gelenkflächen hat, sondern lediglich einen beweglichen Polyethylenkern, gewährleisten die Muskeln, Sehnen und Bänder ihre Stabilität. Das Kunstgelenk ist ebenso wie das natürliche Gelenk auf die Führung durch die Weichteile angewiesen.
Begleiteingriffe der Bänder:
- wiederherstellende Bandplastik
- Bandrefixation
- Bandstraffung
- Sehnentransfer
Bei geringerer Stabilität der Bänder ist dagegen die 2-Komponenten-Sprunggelenksprothese eine Option. Sie bietet durch die feste Verankerung des fixierten Inlays im Schienbein eine höhere Stabilität. Nichtsdestotrotz ist auch vor ihrer Implantation erforderlich, Fehlstellungen und Bandschäden zu erkennen und gegebenenfalls zu korrigieren - denn auch eine 2-Komponenten-Prothese benötigt einen idealen Sitz und eine gute Führung
Achskorrektur: Eine stabile Prothese setzt eine gerade Sprunggelenksachse voraus
Externer Inhalt von youtube.com
Für eine gute Haltbarkeit der Prothese ist es wichtig, die meistens nach einem Unfall entstandenen Fehlstellungen und Bandschädigungen zu beheben. Ebenso wie das natürliche Gelenk bedarf das künstliche Sprunggelenk natürlicher Belastungslinien.
Störungen der Sprunggelenksachse durch:
- Fehlstellungen der Beinachse: X-Bein (Genu valgum) oder O-Bein (Genu varum)
- Beinrotationsfehlstellung beim Klumpfuß
- X-Stellung des Rückfußes (Valgusarthrose)
- O-Stellung des Rückfußes (Varusarthrose)
- Knick-Senkfuß
- Plattfuß
- Hohlfuß
- Serpentinenfuß
- Spitzfuß
- Hackenfuß
- Klumpfuß
- Rotationsfehlstellungen (Verdrehung der Knochen im Gelenk)
- Fehlstellung des Sprungbeins (Talusfehlstellung) durch Kippung im Gelenk oder Verdrehung des Sprungbeins.
Fehlstellungen, Bandinstabilitäten und mangelhafte Knochenqualität verhindern das stabile Einwachsen der Sprunggelenksprothese. Auch anlagebedingte fehlgeformte Füße, ein Plattfuß oder ein Hohlfuß, beeinflussen die Form einer Arthrose maßgeblich und müssen bei der Therapieentscheidung einbezogen werden. Je stärker die verbleibende Achsabweichung, umso kürzer ist die zu erwartende Lebensdauer der Sprunggelenksprothese. Der Spezialist für Fuß- und Sprunggelenk kontrolliert daher stets die Stellung der Prothesenkomponenten in Bezug auf die Beinachse, die Rückfußstellung anhand der Fersenbeinposition, das Fußlängsgewölbe sowie die Ausrichtung relativ zum Vorfuß.
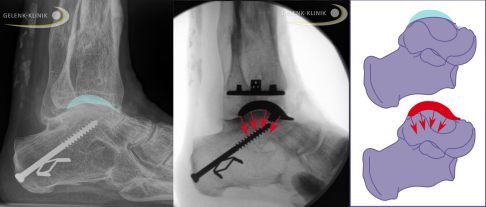 Röntgenbild vor der Operation (links): Durch Arthrose hat sich das Sprungbein verformt (türkis markiert). Röntgenbild nach der Operation mit Sprunggelenksprothese (Mitte). Die Prothese stellt die normale Form des Sprungbeins (Talus) wieder her und gewährleistet eine gleichmäßige Kraftverteilung ohne Kanten und Ecken (rote Pfeile). © Gelenk-Klinik
Röntgenbild vor der Operation (links): Durch Arthrose hat sich das Sprungbein verformt (türkis markiert). Röntgenbild nach der Operation mit Sprunggelenksprothese (Mitte). Die Prothese stellt die normale Form des Sprungbeins (Talus) wieder her und gewährleistet eine gleichmäßige Kraftverteilung ohne Kanten und Ecken (rote Pfeile). © Gelenk-Klinik
Präzise Implantation einer Teilprothese im Sprunggelenk
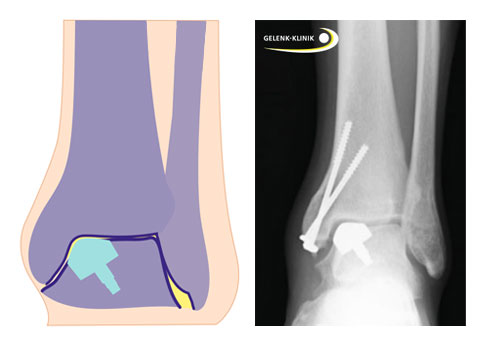 Implantation einer Teilprothese im Sprungbein über eine Osteotomie im Bereich des Innenknöchels. Die beiden Schrauben im Röntgenbild refixieren den abgelösten Innenknöchel des Schienbeins nach der Osteotomie © Gelenk-Klinik
Implantation einer Teilprothese im Sprungbein über eine Osteotomie im Bereich des Innenknöchels. Die beiden Schrauben im Röntgenbild refixieren den abgelösten Innenknöchel des Schienbeins nach der Osteotomie © Gelenk-Klinik
Für die Implantation der Teilprothese am Sprungbein muss eine sogenannte Osteotomie des Innen- oder Außenknöchels durchgeführt werden. Der gesamte Knöchel wird abgelöst und nach Einbau der Teilprothese wieder refixiert.
Für das exakte Vorgehen stehen dem Operateur eine individuell für diese Operation erstellte Säge und eine Bohrschablone zur Verfügung. Die Schablone wird im Rahmen der Operation auf den knöchernen Landmarken mit Drähten fixiert.
Achtung: Spezielle Nachsorge bei der Teilprothese
Die Knöchelosteotomie ist der kritische Faktor während der Nachsorge. Der Patient wird zunächst mit einer Orthese mobilisiert, um ihn vor einer Knöchelablösung zu schützen. Unterarmgehstützen empfiehlt der Spezialist für 4 Wochen. Abhängig von der Wundheilung kann der Patient das Training in dieser Zeit bis zur Vollbelastung langsam Steigern. Nach ungefähr 6 Wochen kann der Patient den Fuß ohne Orthese abrollen und wieder mehr belasten.
Nach Einsetzen der Teilprothese wird die Grenzfläche zum gesunden Knorpel an der Implantatkante versiegelt. Die Titan- und Hydroxylapatitbeschichtung fördert den gesunden Knorpel und verhindert das Eindringen von Flüssigkeit zwischen Prothese und umliegenden Gewebe.
Komplikationen: Wann ist ein Prothesenwechsel notwendig?
Patienten mit einer gelockerten Sprunggelenksprothese spüren Schmerzen im Bereich des Unterschenkels oder im Sprunggelenk. Diese treten häufig bei Belastung auf. Teilweise geben die Betroffenen auch Anlaufschmerzen im Sprunggelenk am Morgen oder nach längerem Sitzen an. Manchmal sind Klickgeräusche vorhanden. Die Patienten spüren eine zunehmende Fehlstellung des Fußes und Unsicherheit beim Gehen durch Instabilität. Auch eine Veränderung der Beinlänge kann eintreten, wenn die Prothese in den Knochen einsinkt.
Vor einer Wechseloperation der Sprunggelenkprothese müssen alle Ursachen für das Versagen der Prothese ausgeschlossen bzw. korrigiert werden. Nur dann kann der Spezialist die beschwerdefreie Funktion des Sprunggelenks wieder herstellen.
Ursachen für einen Wechsel der Sprunggelenksprothese
Lockerung der Sprunggelenksprothese durch
- Aseptische Osteolyse: Rückbildung des Knochen um die Prothese. Häufig wird diese nicht bakterielle (aseptische) Entzündungsreaktionen von Abriebmaterial aus der Prothese ausgelöst.
- Knochenzysten unter der Prothese durch bisher nicht geklärter Ursache.
- Knochenbruch in unmittelbarer Nähe der Prothese (periprothetische Fraktur).
- Verschleiß der Prothese: Vor allem das Kunststoff-Inlay zwischen den beiden Metallkomponenten kann bei Fehlbelastung durch eine Fehlstellung oder vermehrte Scherkräfte durch Bandinstabilität verschleißen.
Luxation einer Sprunggelenksprothese:
Schleichender Prozess durch Veränderung der Knochen- oder Weichteilsituation um die Prothese. Die Luxation wird nicht durch ein plötzliches Ereignis ausgelöst.
Bakterieller Protheseninfekt:
Dies kann direkt nach Implantation einer Prothese, aber teilweise auch erst nach Jahren eintreten.
Sport und Reha mit einer Sprunggelenksprothese
 Nach Implantation einer Sprunggelenksprothese sind Sportarten wie Golf, Radfahren und Schwimmen oft wieder gut möglich. © Reese, Adobe
Nach Implantation einer Sprunggelenksprothese sind Sportarten wie Golf, Radfahren und Schwimmen oft wieder gut möglich. © Reese, Adobe
Die Haltbarkeit einer Sprunggelenksprothese hängt stark von den Lebensgewohnheiten des Patienten ab. Im Prinzip sind viele Sportarten auch mit einer Prothese möglich.
Die Wahrscheinlichkeit, dass ein Patient mit Sprunggelenksprothese langfristig schmerzfrei Sportarten wie Golf, Radfahren, Schwimmen und Langlaufski ausüben kann, ist sehr hoch. Die Rückkehr zu Sportarten mit starken Stoßbelastungen und Scherkräften gelingt wesentlich seltener. Die tatsächliche Prognose variiert individuell sehr stark.
Vieles hängt nach einer korrekt durchgeführten Operation von der Nachbehandlung, der sportlichen Aktivität und der Rehabilitation ab. Im Allgemeinen haben die Patienten nach der Implantation des künstlichen Sprunggelenks wesentlich bessere Voraussetzungen für sportliche Aktivitäten als vorher. Viele nehmen Tätigkeiten wie Wandern, Aerobic oder Radfahren erfolgreich wieder auf.
Wie kann die Lebensdauer der Sprunggelenksprothese nach einem Implantatwechsel erhöht werden?
Eine gut trainierte Muskulatur und vor allem eine optimale Positionierung der Prothese zur Beinachse und zur Fußstellung verbessern die Lebensdauer auch nach einer Wechseloperation.
Eine schlechten Knochenqualität am Sprunggelenk kann durch Spenderknochen oder körpereigene Knochensubstanz, z.B. aus dem Beckenkamm, das Ergebnis der Wechseloperation optimieren. Spezielle Revisionsimplantate für das Sprunggelenk können eine Trageschwäche des Knochens ebenfalls ausgleichen.
Welche Tätigkeiten sollte man mit Sprunggelenksprothese vermeiden?
Alltagstätigkeiten sind in jedem Fall mit der Sprunggelenksprothese vereinbar. Lediglich schweres Heben über 20 kg beeinflußt die Langlebigkeit eines künstlichen Gelenkersatzes. Körperlich schwer arbeitende Berufsgruppen profitieren nach wie vor eher von einer Sprunggelenksversteifung (Arthrodese).
Häufige Patientenfragen zur Sprunggelenksprothese an Dr. Thomas Schneider von der Gelenk-Klinik Freiburg
Wie lange bin ich nach einer Prothesenoperation des Sprunggelenkes im Krankenhaus?
Die Liegedauer im Krankenhaus beträgt etwa 5–7 Tage. Die frühe Phase dient der Sicherung der Wundheilung und der gezielten Schmerztherapie. Lymphdrainage, Hochlagerung und Schmerztherapie sind wichtige Bestandteile der stationären Therapie. Je nach Begleiteingriff wird bereits beim stationären Aufenthalt damit begonnen, das Implantat im Stehen vor dem Bett schmerzabhängig voll zu belasten.
Wie erfolgt die Nachbehandlung beim Sprunggelenkersatz ohne einen knöchernen Begleiteingriff ?
Die Prothese des Sprunggelenkes muss in den Knochen einwachsen. Hierfür ist eine zu starke Belastung behindernd und zu wenig Belastung wenig förderlich. Bis zur Wundheilung nach 14 Tagen ist eine vorsichtige Mobilisation in einem speziellen Schuh mit geringer Belastung an Unterarmgehstützen empfehlenswert. Danach kann der Patient den Fuß unter körperlicher und allgemeiner Schonung voll belasten. Der spezielle Schuh schützt den Fuß vor dem Umknicken in der ersten Gewöhnungsphase an die neue Sprunggelenksprothese.
Nach 6–8 Wochen wird eine erneute Röntgenkontrolle durchgeführt und über den weiteren Belastungsaufbau, die Schuhversorgung und die Krankengymnastik gesprochen: Wir empfehlen regelmäßige Wundkontrollen nach einem Sprunggelenkersatz, da die Wundheilung auch bei sorgfältiger und schonender Operation teilweise nur verzögert erfolgt.
Wann darf ich nach dem Sprunggelenkersatz wieder Auto fahren?
Generell ist eine Teilnahme am Straßenverkehr nur möglich, wenn das betroffene Bein in jeder Gefahrensituation voll belastbar ist. Normalerweise ist dies erst nach 8 Wochen der Fall.
Wie lange bin ich nach der Implantation einer Sprunggelenksprothese krank?
Etwa 5–7 Tage nach der Operation werden Sie aus der Klinik entlassen. Nach 2 Wochen dürfen Sie Ihren Fuß in einem speziellen Schuh vorsichtig belasten. Sie tragen den Schuh ungefähr 6–8 Wochen. Daran schließt sich eine Phase des langsamen Belastungsaufbaus mit intensiver Physiotherapie an. Insgesamt dauert die Rehabilitation nach der Implantation einer Sprunggelenksprothese etwa 12 Wochen.
Ist nach dem Aufenthalt in der Klinik eine Rehabilitation notwendig?
Nach dem Sprunggelenkersatz sind Sie normalerweise etwa eine Woche in stationärer Behandlung. Da zu diesem Zeitpunkt noch keine richtige Rehabilitationsbehandlung möglich ist, empfehlen wir eine verzögerte Rehabilitation ambulant oder stationär. Die Patienten gehen mit der Unterschenkelorthese nach Hause.
Welches Risiko ist mit dem Einsatz einer Sprunggelenksprothese verbunden?
Die Langzeitergebnisse des Sprunggelenkersatzes sind Gegenstand ständiger wissenschaftlicher Untersuchungen. Die Überlebensrate der Prothese nach 8 Jahren wird mit etwa 90 % angegeben. Die Revisionsrate (erneute Operation) beträgt je nach Arbeitsgruppe etwa 6–8 %. Das Risiko eines Prothesenversagens steigt bei ungünstigen Faktoren wie beispielsweise Übergewicht, übermäßiger Belastung und schlechter Knochenqualität des Patienten.
In seltenen Fällen kann es zu Frakturen kommen, die bei der Revision der Prothese mitbehandelt werden.
Welche Komplikationen können direkt nach der Operation einer Sprunggelenksendoprothese (OSG-TEP) entstehen?
- Probleme bei der Wundheilung über der Sprunggelenksprothese
- Schwellung des Unterschenkels
- Infektionen oder Eiterung der Sprunggelenksprothese
- Thrombosen (Blutgerinnsel) der tiefen Beinvenen
- Bruch der Knöchelgabel (Malleolengabel) des Sprunggelenkes
Welche Komplikationen können im weiteren Verlauf nach dem Einbau einer Sprunggelenksendoprothese entstehen?
- Einsteifung des Sprunggelenks bzw. Verlust der Beweglichkeit des Sprunggelenks
- Lockerung der Sprunggelenksprothese ohne eine Infektion
- tieferes Einsinken der Sprunggelenksprothese in den Knochen
- Abrieb oder Verschleiß der Sprunggelenksprothese
Literaturangaben
- Anderson, T., Montgomery, F. & Carlsson, A. (2003). Uncemented STAR total ankle prostheses. Three to eight-year follow-up of fifty-one consecutive ankles. The Journal of bone and joint surgery. American volume, 85–A, 1321–9.
- Baumhauer, J. F., Alosa, D. M., Renström, A. F., Trevino, S. & Beynnon, B. (1995). A prospective study of ankle injury risk factors. The American journal of sports medicine, 23, 564–70.
- Bouchard, M., Amin, A., & Pinsker, E. (2016). Schlechteres Outcome durch Übergewicht? Z Orthop Unfall, 154.
- Buchhorn, T., Weber, J., & Lampert, C. (2020). Arthrose des oberen Sprunggelenks. Arthroskopie, 33(1), 1–3.
- Buechel, F. F. (2003). Ten-year evaluation of cementless Buechel-Pappas meniscal bearing total ankle replacement. Foot & ankle international/American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society, 24, 462–72.
- Coester, L. M., Saltzman, C. L., Leupold, J. & Pontarelli, W. (2001). Long-term results following ankle arthrodesis for post-traumatic arthritis. The Journal of bone and joint surgery. American volume, 83–A, 219–28.
- Crevoisier, X., Akiki, A. & Bouffioux, N. (2006). Die Sprunggelenkprothese: eine vielversprechende Herausforderung. Schweiz Med Forum, 6.
- Frigg, A., Frigg, R., Hintermann, B., Barg, A. & Valderrabano, V. (2007). The biomechanical influence of tibio-talar containment on stability of the ankle joint. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA, 15, 1355–62.
- Frigg, A., Magerkurth, O., Valderrabano, V., Ledermann, H.-P. & Hintermann, B. (2007). The effect of osseous ankle configuration on chronic ankle instability. British journal of sports medicine, 41, 420–4.
- Fuchs, S., Sandmann, C., Skwara, A. & Chylarecki, C. (2003). Quality of life 20 years after arthrodesis of the ankle. A study of adjacent joints. The Journal of bone and joint surgery. British volume, 85, 994–8.
- Giza, E., Fuller, C., Junge, A. & Dvorak, J. (2003). Mechanisms of foot and ankle injuries in soccer. The American journal of sports medicine, 31, 550–4.
- Gould, J. S., Alvine, F. G., Mann, R. A., Sanders, R. W. & Walling, A. K. (2000). Total ankle replacement: a surgical discussion. Part I. Replacement systems, indications, and contraindications. American journal of orthopedics (Belle Mead, N.J.), 29, 604–9.
- Harrasser, N., von Eisenhart-Rothe, R., Pohlig, F., Waizy, H., Toepfer, A., Gerdesmeyer, L., & Eichelberg, K. (2017). Arthrose des oberen Sprunggelenks. Der Orthopäde, 46(7), 625–638.
- Harrington, K. D. (1979). Degenerative arthritis of the ankle secondary to long-standing lateral ligament instability. The Journal of bone and joint surgery. American volume, 61, 354–61.
- Henne, T. D. & Anderson, J. G. (2002). Total ankle arthroplasty: a historical perspective. Foot and ankle clinics, 7, 695–702.
- Hintermann, B., Boss, A. & Schäfer, D. (2002). Arthroscopic findings in patients with chronic ankle instability. The American journal of sports medicine, 30, 402–9.
- Hoffmann, T., Henniger, M., & Rehart, S. (2019). Die Endoprothetik am oberen Sprunggelenk – Der aktuelle Stand. Arthritis und Rheuma, 39(03), 166–172.
- Jerosch, J. (2019). Knorpelschäden am Sprunggelenk. Orthopädie & Rheuma, 22(3), 30–33.
- Karlsson, J., Bergsten, T., Lansinger, O. & Peterson, L. (1988). Reconstruction of the lateral ligaments of the ankle for chronic lateral instability.. The Journal of bone and joint surgery. American volume, 70, 581–8.
- Karlsson, J., Bergsten, T., Lansinger, O. & Peterson, L. (1989). Surgical treatment of chronic lateral instability of the ankle joint. A new procedure. The American journal of sports medicine, 17, 268–73; discussion 2.
- Karlsson, J., Eriksson, B. I., Bergsten, T., Rudholm, O. & Swärd, L. (1997). Comparison of two anatomic reconstructions for chronic lateral instability of the ankle joint. The American journal of sports medicine, 25, 48–53.
- Krips, R., van Dijk, C. N., Lehtonen, H., Halasi, T., Moyen, B. & Karlsson, J. (2002). Sports activity level after surgical treatment for chronic anterolateral ankle instability. A multicenter study. The American journal of sports medicine, 30, 13–9.
- Krips, R., Brandsson, S., Swensson, C., van Dijk, C. N. & Karlsson, J. (2002). Anatomical reconstruction and Evans tenodesis of the lateral ligaments of the ankle. Clinical and radiological findings after follow-up for 15 to 30 years. The Journal of bone and joint surgery. British volume, 84, 232–6.
- Marx, R. C. & Mizel, M. S. (2010). Whattextquoterights new in foot and ankle surgery. The Journal of bone and joint surgery. American volume, 92, 512–23.
- Oakley, S. P., Portek, I., Szomor, Z., Appleyard, R. C., Ghosh, P., Kirkham, B. W. et al. (2005). Arthroscopy -- a potential "gold standard" for the diagnosis of the chondropathy of early osteoarthritis. Osteoarthritis and cartilage / OARS, Osteoarthritis Research Society, 13, 368–78.
- Oztekin, H. H., Boya, H., Ozcan, O., Zeren, B. & Pinar, P. (2009). Foot and ankle injuries and time lost from play in professional soccer players. Foot (Edinburgh, Scotland), 19, 22–8.
- Pagenstert, G. I., Hintermann, B. & Knupp, M. (2006). Operative management of chronic ankle instability: plantaris graft. Foot and ankle clinics, 11, 567–83.
- Röser, A., Altenberger, S., & Walther, M. (2017). Der ideale Kandidat für eine Sprunggelenksprothese. MMW-Fortschritte der Medizin, 159(16), 48–51.
- Schäfer, D., Boss, A. & Hintermann, B. (2003). Accuracy of arthroscopic assessment of anterior ankle cartilage lesions. Foot & ankle international / American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society, 24, 317–20.
- Scholtis, F. Behandlung der oberen Sprunggelenksarthrose: Prognose der Arthrodese und Totalendoprothese.
- Stufkens, S. A., Knupp, M., Horisberger, M., Lampert, C. & Hintermann, B. (2010). Cartilage lesions and the development of osteoarthritis after internal fixation of ankle fractures: a prospective study. The Journal of bone and joint surgery. American volume, 92, 279–86.
- Thomas, R. H. & Daniels, T. R. (2003). Ankle arthritis. The Journal of bone and joint surgery. American volume, 85-A, 923–36.
- Toepfer, A., & Harrasser, N. (2016). Der Knick-Senk-Fuß bei Erwachsenen. Orthopädie & Rheuma, 19(5), 20–24.
- Trouillier, H., Hänsel, L., Schaff, P., Rosemeyer, B. & Refior, H. J. (2002). Long-term results after ankle arthrodesis: clinical, radiological, gait analytical aspects. Foot & ankle international / American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society, 23, 1081–90.
- Valderrabano, V., Engelhardt, M. & Küster, H. (2008). Fuß & Sprunggelenk und Sport: Empfehlungen von Sportarten aus orthopädischer und sportmedizinischer Sicht. Deutscher Arzte-Verlag.
- Valderrabano, V., Leumann, A., Pagenstert, G., Frigg, A., Ebneter, L. & Hintermann, B. (2006). [Chronic ankle instability in sports -- a review for sports physicians]. Sportverletzung Sportschaden : Organ der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin, 20, 177–83.
- Valderrabano, V., Pagenstert, G., Horisberger, M., Knupp, M. & Hintermann, B. (2006). Sports and recreation activity of ankle arthritis patients before and after total ankle replacement. The American journal of sports medicine, 34, 993–9.
- Valderrabano, V., Wiewiorski, M., Frigg, A., Hintermann, B. & Leumann, A. (2007). [Direct anatomic repair of the lateral ankle ligaments in chronic lateral ankle instability]. Der Unfallchirurg, 110, 701–4.
- Wirtz, D. C. (2017). Revision und Komplikationen nach Endoprothetik am oberen Sprunggelenk. Operative Orthopädie und Traumatologie, 29(3), 193–193.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Wood, P. L. & Deakin, S. (2003). Total ankle replacement. The results in 200 ankles. The Journal of bone and joint surgery. British volume, 85, 334–41.