- Was ist Morbus Bechterew?
- Welche Symptome hat man bei Morbus Bechterew?
- Ursachen: Wie entsteht Morbus Bechterew?
- Diagnose: Wie stellt der Arzt Morbus Bechterew fest?
- Therapie bei Morbus Bechterew
- Prognose: Ein Leben mit Morbus Bechterew
- Übungen für zu Hause bei Morbus Bechterew
- Häufige Patientenfragen zum Thema Morbus Bechterew an PD Dr. David Kubosch von der Gelenk-Klinik
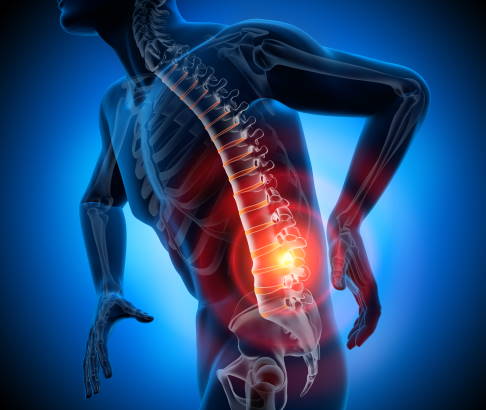 Typische Beschwerden bei Morbus Bechterew sind Schmerzen im unteren Rücken und im Gesäßbereich. Die Wirbelsäule, die Facettengelenke und die Iliosakralgelenke entzünden sich aufgrund einer Autoimmunreaktion des Körpers und können langfristig verknöchern. Die knöchernen Verbindungen schränken die Beweglichkeit der Wirbelsäule ein. © peterschreiber.media, Adobe Stock
Typische Beschwerden bei Morbus Bechterew sind Schmerzen im unteren Rücken und im Gesäßbereich. Die Wirbelsäule, die Facettengelenke und die Iliosakralgelenke entzünden sich aufgrund einer Autoimmunreaktion des Körpers und können langfristig verknöchern. Die knöchernen Verbindungen schränken die Beweglichkeit der Wirbelsäule ein. © peterschreiber.media, Adobe Stock
Morbus Bechterew (Spondylitis ankylosans) zählt zu den chronisch-entzündlichen Erkrankungen und beginnt schleichend mit unspezifischen Rückenschmerzen im Lendenwirbel- und Gesäßbereich. Im fortgeschrittenen Stadium können die Entzündungen im Achsenskelett dazu führen, dass die Wirbelgelenke zunehmend verknöchern und miteinander verschmelzen. Das Endstadium ist die sogenannte „Bambuswirbelsäule“, bei der das Rückgrat durch die knöchernen Verwachsungen steif und unbeweglich wird.
Die versteifte Wirbelsäule und die damit verbundene Bewegungsunfähigkeit schränkt Patienten mit Morbus Bechterew in ihrem beruflichen und privaten Leben enorm ein. Morbus Bechterew als rheumatische Autoimmunerkrankung ist bis heute nicht heilbar, allerdings beeinflusst eine frühzeitige Behandlung und konsequente Physiotherapie den Verlauf in vielen Fällen sehr positiv. Manchmal wird ein operativer Eingriff erforderlich, z. B. die Stabilisierung oder Wiederaufrichtung der Wirbelsäule.
Was ist Morbus Bechterew?
Synonyme für Morbus Bechterew:
- Bechterewsche Krankheit
- Spondyloarthritis vom Typ Morbus Bechterew
- röntgenologische axiale Spondyloarthritis
- ankylosierende (“versteifende”) Spondylitis
- Spondylitis ankylosans
- Spondylitis ankylopoetica
- Morbus Pierre-Marie-Strümpell-Bechterew
- rheumatoide Spondylitis
Die nach dem russischen Neurologen und Psychiater Wladimir Bechterew (1857–1927) benannte Bechterewsche Krankheit zählt zu den rheumatischen Autoimmunerkrankungen, bei denen das Immunsystem eigenes Körpergewebe angreift. Es kommt vorwiegend in Knochen und Gelenken zur Entzündung. Die Krankheit kann auch andere Organe wie Augen und Haut befallen. Einige Patienten leiden zusätzlich unter Gelenkentzündungen an Ellenbogen, Knie, Hand oder Fuß, die einer Arthritis ähneln.
Insbesondere die Wirbelsäule und die Kreuzbein-Darmbein-Gelenke (Iliosakralgelenke) im Beckenbereich sind bei Morbus Bechterew entzündlich verändert. Oft tritt Morbus Bechterew in Schüben auf. Das bedeutet, dass Phasen mit starken Schmerzen und Beschwerden abwechseln mit Zeiträumen, in denen es den Patienten besser geht. Mit dem Auftreten eines Schubes ist meist ein Voranschreiten der Krankheit verbunden.
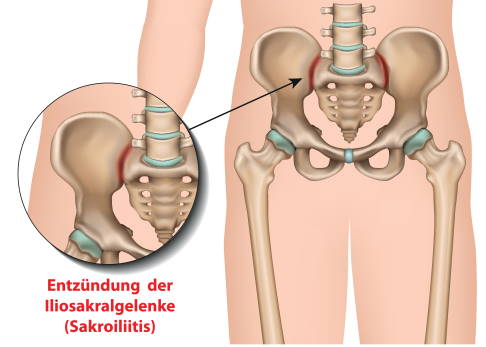 Die Iliosakralgelenke werden von den beiden angrenzenden Knochen, dem Kreuzbein (Os sacrum) und dem Darmbein (Os ilium) gebildet. Es handelt sich um Gelenke mit sehr wenig Bewegungsspielraum. Die deutsche Bezeichnung lautet Kreuzbein-Darmbein-Gelenke. Sie weisen bereits in der Frühphase des Morbus Bechterew schmerzhafte Entzündungen auf. ©bilderzwerg, Adobe Stock
Die Iliosakralgelenke werden von den beiden angrenzenden Knochen, dem Kreuzbein (Os sacrum) und dem Darmbein (Os ilium) gebildet. Es handelt sich um Gelenke mit sehr wenig Bewegungsspielraum. Die deutsche Bezeichnung lautet Kreuzbein-Darmbein-Gelenke. Sie weisen bereits in der Frühphase des Morbus Bechterew schmerzhafte Entzündungen auf. ©bilderzwerg, Adobe Stock
Wer erkrankt an Morbus Bechterew?
Die ankylosierende Spondylitis manifestiert sich in der Regel zwischen dem 2. bis 3. Lebensjahrzehnt. In Deutschland sind zwischen 350.000 und 500.000 Menschen an Morbus Bechterew erkrankt, also etwa 0,4 Prozent der erwachsenen Bevölkerung. Früher dachte man, dass Männer deutlich häufiger von Morbus Bechterew betroffen seien als Frauen. Heute gehen immer mehr Experten davon aus, dass Männer und Frauen gleich häufig daran erkranken. Bei Frauen wird der Morbus Bechterew oft spät oder gar nicht erkannt, weil er bei ihnen weniger typisch verläuft.
So entwickelt sich die Erkrankung bei Frauen nicht nur langsamer. Bei ihnen sind in vielen Fällen die peripheren Gelenke stärker befallen als die Wirbelsäule. Die typischen und sozusagen "beweisenden" röntgenologischen Zeichen für Morbus Bechterew und die versteifte Wirbelsäule treten bei Frauen dagegen später und seltener auf. Außerdem leiden sie eher an Entzündungen der Sehnenansätze (Enthesitiden) als Männer.
Welche Symptome hat man bei Morbus Bechterew?
 Patienten mit Morbus Bechterew verspüren vor allem nachts und morgens nach dem Aufstehen untere Rückenschmerzen. © Filip_Krstic, istock
Patienten mit Morbus Bechterew verspüren vor allem nachts und morgens nach dem Aufstehen untere Rückenschmerzen. © Filip_Krstic, istock
Morbus Bechterew beginnt meist mit uneindeutigen Beschwerden, die sowohl von den Betroffenen wie auch von Ärzten mit Muskelverspannungen oder einem Bandscheibenvorfall verwechselt werden können. Die Rückenschmerzen bei Morbus Bechterew bezeichnet man als unspezifische Rückenschmerzen, da ihnen kein auslösendes Ereignis wie ein Unfall oder das Heben einer schweren Last vorangeht.
Unter folgenden Hauptsymptomen leiden Patienten mit Morbus Bechterew:
- nächtliche, tiefsitzende Rückenschmerzen
- Morgensteifigkeit nach dem Aufstehen für etwa 30 Minuten
- Rückenschmerzen im Lendenwirbel- und Gesäßbereich, die in die hinteren Oberschenkel ausstrahlen können
- nachlassende Schmerzen bei Bewegung
- Schmerzen bei Erschütterungen wie beim Husten und Niesen
Die typischen Bechterew-Schmerzen
Vor allem in der zweiten Nachthälfte und am Morgen verspüren die Patienten einen tief in der Lendenwirbelsäule sitzenden Schmerz, der über das Gesäß bis in die Hinterseite der Oberschenkel ziehen kann. Durch Bewegung, Dehnübungen und leichte Gymnastik verschwinden die Rückenschmerzen und die morgendliche Steifigkeit vorübergehend wieder.
Halten die Schmerzen über mehrere Wochen an, kann es bereits zu diesem Zeitpunkt ratsam sein, einen Spezialisten für Wirbelsäulenerkrankungen zu konsultieren. Er kann die chronische Bechterew-Krankheit beispielsweise von einer akuten Ischiasreizung oder Schmerzen im Iliosakralgelenk (ISG-Syndrom) sicher abgrenzen.
Auch periphere Gelenke und Sehnen im Griff
Die Erkrankung macht sich jedoch nicht nur an der Wirbelsäule bemerkbar. Typisch für den Morbus Bechterew ist, dass die entzündlichen Veränderungen auch in anderen Bereichen des Körpers auftreten und dort Beschwerden verursachen. So kommt es am Bewegungssystem häufig zu
- Gelenkschmerzen und -schwellungen aufgrund von einseitigen Entzündungen in Hüft-, Knie-, Finger- oder Sprunggelenken,
- Fersenschmerzen durch Entzündung der Sehnenansätze (Enthesitiden) am Fuß, z. B. von Achillessehne oder Plantarsehne,
- Schmerzen, Kraftminderung und Bewegungseinschränkungen an Unterarm oder Hand wie beim Tennisellenbogen oder Golferarm durch Sehnenreizungen und
- osteoporotische Wirbelkörperbrüche durch eine verringerte Knochendichte.
Augen, Lunge, Herz und Darm bedroht
Extraartikuläre Manifestationen, also Beschwerden außerhalb des Knochen- und Gelenkapparates, sind beim Bechterew ebenfalls häufig:
- Bis zu 50 % der Betroffenen entwickeln Augenentzündungen, insbesondere Entzündungen der Augenhaut (Uveitis). Sie neigen dazu, immer wieder aufzutreten (zu rezidivieren), wodurch bleibende Augenschäden drohen.
- Jeder zehnte Patient bekommt eine chronisch-entzündliche Darmerkrankung, mögliche Beschwerden sind Durchfälle, Erbrechen und Bauchkrämpfe.
- In seltenen Fällen kommt es zu einer Beteiligung der Lunge, die sich mit Atemnot bei Belastung und trockenem Husten äußert.
- Möglich sind auch Folgen am Herz-Kreislauf-System. Bis zu 10 % der Erkrankten entwickeln Herzklappenstörungen (insbesondere eine Aortenklappeninsuffizienz) oder ein Aortenaneurysma. Selten kommt es zu Herzrhythmusstörungen.
- Viele Patienten leiden unter unspezifischen Symptomen wie Müdigkeit, Fieber, Gewichtsverlust.
Klinisch-radiologische Stadieneinteilung des Morbus Bechterew
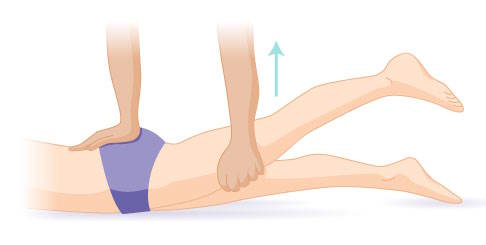 Der Orthopäde fixiert das Kreuzbein des Patienten auf der Unterlage und überstreckt ein Bein. Entstehen dabei Schmerzen, ist das Mennell-Zeichen positiv. Ein positives Mennell-Zeichen lässt sich meist schon im frühen Stadium auslösen. © Gelenk-Klinik
Der Orthopäde fixiert das Kreuzbein des Patienten auf der Unterlage und überstreckt ein Bein. Entstehen dabei Schmerzen, ist das Mennell-Zeichen positiv. Ein positives Mennell-Zeichen lässt sich meist schon im frühen Stadium auslösen. © Gelenk-Klinik
Der Arzt unterscheidet anhand der bestehenden Symptome und deren Ausprägung, wie weit fortgeschritten die ankylosierende Spondylitis beim Patienten ist. Allgemein wird der Verlauf der Erkrankung in drei Stadien eingeteilt. Eine frühzeitige Therapie mit modernen Medikamenten bremst den Verlauf, in manchen Fällen wird er sogar gestoppt. Das klassische Spätstadium erreichen heute zum Glück nur noch wenige Patienten (etwa 10 bis 15 %).
- Das frühe Stadium (Stadium I) macht sich durch entzündliche Rückenschmerzen in der 2. Nachthälfte und am Morgen sowie durch Morgensteifigkeit nach dem Aufstehen bemerkbar. Zusätzlich fühlen sich die meisten Betroffenen müde, ausgelaugt und wenig leistungsfähig. Es zeigen sich im Röntgenbild nur minimale oder gar keine knöchernen Veränderungen, weshalb die Erkrankung auch als nicht-röntgenologische axiale Spondyloarthritis bezeichnet wird. In der empfindlicheren Magnetresonanztomographie (MRT) sind am Iliosakralgelenk meist die Zeichen einer Entzündung ( Sakroiliitis) zu erkennen.
- Im fortgeschrittenen Frühstadium (Stadium II) kommt es zusätzlich zu den Schmerzen zu Bewegungseinschränkungen an der Wirbelsäule. Die Patienten nehmen meist eine schubartige Verschlechterung ihrer Erkrankung wahr. Jetzt sind auch im Röntgenbild knöcherne Veränderungen erkennbar, und zwar eine beginnende Sakroiliitis (Entzündung der Sakroiliakalgelenke) und wachsende Knochenbrücken zwischen benachbarten Wirbelkörpern (Syndesmophyten). Damit ist das Stadium der röntgenologischen axialen Spondyloarthritis erreicht.
- Das Spätstadium (Stadium III) ist röntgenologisch von einer vollständigen Verknöcherung der Wirbelsäule geprägt.
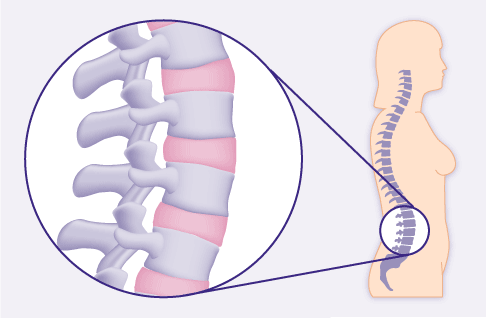 Bei einer normalen Anatomie beschreibt die Lendenwirbelsäule eine leichte Krümmung. © Gelenk-Klinik
Bei einer normalen Anatomie beschreibt die Lendenwirbelsäule eine leichte Krümmung. © Gelenk-Klinik
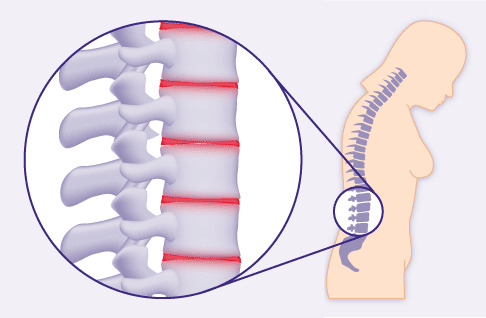 Die bei der ankylosierenden Spondylitis entstehenden Knochenspangen überspannen mehrere Wirbel und führen zur Versteifung der Wirbelsäule. Die Patienten nehmen zunehmend eine vorgebeugte Haltung ein. © Gelenk-Klinik
Als Folge der Entzündungen versteift die Wirbelsäule immer mehr, da nebeneinanderliegende Wirbel über neu gebildete Knochenbrücken starr miteinander verbunden sind - insgesamt gleicht die Wirbelsäule nun einem starren Bambusstab. Dabei büßt die Lendenwirbelsäule ihre Krümmung mit den Jahren ein, parallel dazu prägt sich die Kyphose der Brustwirbelsäule immer stärker aus und es entsteht ein Buckel.
Die Patienten sind stark in ihrer Bewegung eingeschränkt, durch die vorgebeugte Haltung blicken sie die meiste Zeit Richtung Boden, der Bauch ist vorgewölbt. In Extremfällen kann es sogar zu einem eingeschränkten Blickfeld aufgrund der krankhaften Rückenkrümmung kommen. Dann ist ein operativer Eingriff zur teilweisen Begradigung der Wirbelsäule unumgänglich. Da oft auch die Gelenke zwischen Wirbeln und Rippen von einer Versteifung betroffen sind, können Luftholen und Atmen für die Patienten zur Qual werden.
Die bei der ankylosierenden Spondylitis entstehenden Knochenspangen überspannen mehrere Wirbel und führen zur Versteifung der Wirbelsäule. Die Patienten nehmen zunehmend eine vorgebeugte Haltung ein. © Gelenk-Klinik
Als Folge der Entzündungen versteift die Wirbelsäule immer mehr, da nebeneinanderliegende Wirbel über neu gebildete Knochenbrücken starr miteinander verbunden sind - insgesamt gleicht die Wirbelsäule nun einem starren Bambusstab. Dabei büßt die Lendenwirbelsäule ihre Krümmung mit den Jahren ein, parallel dazu prägt sich die Kyphose der Brustwirbelsäule immer stärker aus und es entsteht ein Buckel.
Die Patienten sind stark in ihrer Bewegung eingeschränkt, durch die vorgebeugte Haltung blicken sie die meiste Zeit Richtung Boden, der Bauch ist vorgewölbt. In Extremfällen kann es sogar zu einem eingeschränkten Blickfeld aufgrund der krankhaften Rückenkrümmung kommen. Dann ist ein operativer Eingriff zur teilweisen Begradigung der Wirbelsäule unumgänglich. Da oft auch die Gelenke zwischen Wirbeln und Rippen von einer Versteifung betroffen sind, können Luftholen und Atmen für die Patienten zur Qual werden.
Ursachen: Wie entsteht Morbus Bechterew?
Als Ursache für die Autoimmunkrankheit Morbus Bechterew wird eine Störung im körpereigenen Immunsystem angesehen. Wie diese entsteht, ist noch unklar. Zwei Faktoren scheinen bei der Krankheitsentwicklung eine größere Rolle zu spielen:
- Genetische Veranlagung: Dafür spricht zum einen, dass die Erkrankung in einzelnen Familien gehäuft vorkommt, bestimmte Anlagen also vererbt werden. Ein weiterer Hinweis auf einen genetischen Einfluss ist das HLA-B27-Gen, für das 95–96 % aller Bechterew-Erkrankten, aber nur etwa 8 % aller Westeuropäer positiv sind. Das vom HLA-B27-Gen codierte Eiweiß ist daran beteiligt, fremdes und körpereigenes Material zu erkennen und Immunreaktionen auszulösen. Bei der Bechterewschen Erkrankung scheint diese Immunabwehr zu entgleisen und auch körpereigenes Gewebe anzugreifen. Die genauen Mechanismen sind Teil aktueller Forschungen.
- Infektionen: Weiterhin gibt es Hinweise, dass nach bestimmten bakteriellen oder viralen Infektionen die Diagnose Morbus Bechterew gehäuft auftritt. Man nimmt an, dass beispielsweise Bakterien der Gattung Klebsiella dem HLA-B27 ähnliche Antigene auf ihrer Hülle besitzen, auf die der Körper mit einer überschießenden Abwehrreaktion in Form von generalisierten Entzündungen reagiert.
Diagnose: Wie stellt der Arzt Morbus Bechterew fest?
Wegweisend für den behandelnden Arzt sind die Schilderungen des Patienten über Art, Zeitpunkt und Verlauf seiner Rückenschmerzen sowie weiterer Beschwerden.
Untersuchungen bei Morbus Bechterew:
- Anamnese
- spezielle Fragebögen (z. B. BASDAI, BASFI)
- Mennell-Zeichen
- Bewegungsumfang der LWS: Schober-Test
- Bewegungsumfang der BWS: Ott-Test
- MRT, CT, Röntgen, Sonographie
- Blutwerte: Entzündungsmarker, HLA-B27
- Knochendichtemessung
Bei Verdacht auf Morbus Bechterew nutzt der Facharzt genormte Fragebögen, die ihm helfen, die Schwere der Krankheit und die bisher bestehenden körperlichen Einschränkungen einzuschätzen. Die Fragebögen ‒ auch als BASFI- bzw. BASDAI-Index bezeichnet ‒ wurden von der englischen Rheumaklinik Bath entwickelt und gelten heute als medizinischer Standard.
Der BASDAI-Index (Bath Ankylosing Spondylitis Disease Activity Index) als Maß für die Krankheitsschwere enthält u. a. folgende Fragen, die der Patient auf einer Skala von 0 bis 10 bewertet:
- Wie stark sind Ihre durch den Morbus Bechterew bedingten Rücken-, Hüft- oder Nackenschmerzen?
- Wie ausgeprägt sind Ihre Schmerzen bzw. Beschwerden in anderen Gelenken?
- Wie ausgeprägt ist bei Ihnen die Morgensteifigkeit nach dem Aufwachen?
Der BASFI-Index (Bath Ankylosing Spondylitis Functional Index) erfasst das Ausmaß der Funktionseinschränkungen beim Patienten. Es werden beispielsweise folgende Fragen gestellt:
- Können Sie ohne Hilfe Ihre Strümpfe anziehen?
- Können Sie ohne Hilfsmittel etwas von einem hohen Regal herunternehmen?
- Können Sie über die Schulter schauen, ohne den Körper zu drehen?
- Können Sie ohne Hilfe vom Boden aufstehen, wenn Sie auf dem Rücken liegen?
Körperliche Untersuchung mit Bewegungstests
Verschiedene klinische Tests geben dem Spezialisten Auskunft darüber, wie beweglich die Wirbelsäule noch ist und ob die Iliosakralgelenke ebenfalls entzündlich verändert sind.
Test auf Mennell-Zeichen
Der Patient befindet sich in Bauchlage und sein ausgestrecktes Bein wird angehoben. Der Arzt fixiert das Becken durch senkrechten Druck mit der Hand an drei unterschiedlichen Stellen und kann auf diese Weise feststellen, ob die Ursache der Rückenschmerzen im Hüftgelenk, im Kreuzbein oder in der Lendenwirbelsäule liegt. Schmerzen gelten als positives Mennell-Zeichen.
Schober-Test für eine Beweglichkeitstestung der Lendenwirbelsäule
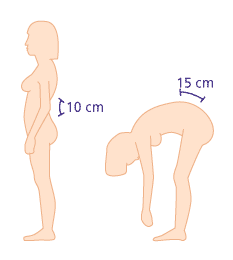 Die Markierung erfolgt in aufrechter Position. Danach beugt der Patient sich so weit wie möglich nach vorne. © Gelenk-Klinik
Die Markierung erfolgt in aufrechter Position. Danach beugt der Patient sich so weit wie möglich nach vorne. © Gelenk-Klinik
Mit dem Schober-Test prüft der Arzt die Beweglichkeit der Wirbelsäule im unteren Rücken. Er setzt Markierungen in Höhe des Kreuzbeins sowie 10 cm weiter oben.
Beugt sich nun der Patient so weit nach vorne, wie es ihm möglich ist, dann sollte der Abstand der beiden Markierungspunkte um etwa 5 cm zugenommen haben. Der Schober-Test gilt als positiv, wenn sich der Abstand um weniger als 4 cm verlängert.
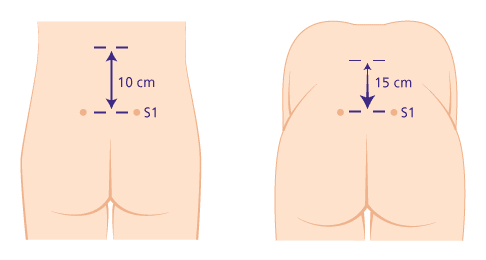 Bei normaler Beweglichkeit sollte sich der Abstand zwischen den beiden Markierungen in der Beugung um mindestens 5 cm verlängert haben. © Gelenk-Klinik
Bei normaler Beweglichkeit sollte sich der Abstand zwischen den beiden Markierungen in der Beugung um mindestens 5 cm verlängert haben. © Gelenk-Klinik
Ott-Test für eine Beweglichkeitstestung der Brustwirbelsäule
Der Arzt setzt auch bei diesem Test zwei Hautmarkierungen: in Höhe des 7. Halswirbels und 30 cm weiter Richtung Gesäß. Beugt sich der Patient maximal nach vorne, nimmt die Strecke zwischen den beiden Punkten beim Gesunden um 3 bis 4 cm zu. Eine Zunahme um weniger als 3 cm weist auf eine versteifte Brustwirbelsäule hin und gilt als positives Ott-Zeichen.
Bildgebende Untersuchungen: Ultraschall, MRT, CT, Röntgen
Die typischen Entzündungen (sogenannte Knochenödeme) im Bereich der Wirbelsäule oder den Kreuzbein-Darmbein-Gelenken stellen sich erfahrungsgemäß in der MRT oder im CT am deutlichsten und zu einem sehr frühen Zeitpunkt dar. Oft sind auf Röntgenbildern in frühen Stadien noch keine Krankheitszeichen erkennbar.
Weiter fortgeschrittene Veränderungen wie z. B. neu entstandene Knochenbrücken und Knochenspangen zwischen den Wirbelkörpern sind in Röntgenuntersuchungen gut sichtbar.
Leidet der Patient unter Entzündungen in weiteren Gelenken des Körpers oder im Bereich von Sehnenansätzen, ist eine Ultraschall-Untersuchung hilfreich. So kann der Arzt Veränderungen ohne Strahlenbelastung lokalisieren und gezielt behandeln.
Blutuntersuchungen im Labor
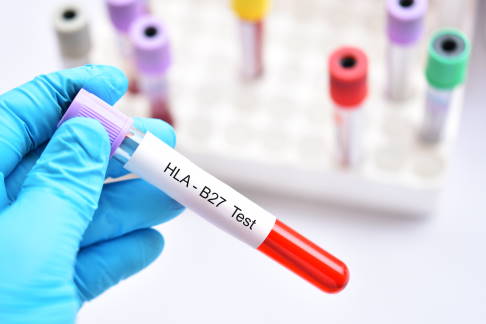 Das genetische Merkmal HLA-B27 wird im Labor aus einer Blutprobe des Patienten bestimmt. Die Untersuchung erfolgt über molekularbiologische oder immunologische Methoden. ©jarun011, Adobe Stock
Das genetische Merkmal HLA-B27 wird im Labor aus einer Blutprobe des Patienten bestimmt. Die Untersuchung erfolgt über molekularbiologische oder immunologische Methoden. ©jarun011, Adobe Stock
Es existiert zwar keine spezifische Blutuntersuchung für Morbus Bechterew, aber ein Experte kann aus der Kombination verschiedener Laborergebnisse seine Diagnostik untermauern.
Im Blut von Morbus Bechterew-Patienten lassen sich z. B. häufig erhöhte Entzündungswerte (CRP, BSG, erhöhte Anzahl von Leukozyten) feststellen. Die Bestimmung des HLA-B27-Status des Patienten (sogenannte HLA-Typisierung) kann der behandelnde Arzt zu Klärung der genetischen Veranlagung in Betracht ziehen. Fast alle Bechterew-Patienten sind für dieses Gen positiv, aber der Nachweis ist nur ein Hinweis auf eine Morbus Bechterew-Erkrankung und kein Beweis! Auch Gesunde können dieses Gen besitzen, ohne jemals zu erkranken.
Knochendichtemessung
Viele Patienten mit Morbus Bechterew erleiden in einem fortgeschrittenen Stadium Brüche (Frakturen) in Wirbelkörpern oder anderen Gelenken. Der Grund dafür ist, dass sich ‒ wahrscheinlich aufgrund der vielen Entzündungsherde im Körper ‒ die Knochenmineraldichte signifikant verringert. Um die Gefahr von Wirbelbrüchen möglichst frühzeitig zu erkennen, empfehlen Experten Bechterew-Patienten eine regelmäßige Kontrolle ihrer Knochendichte. Diese strahlungsarme und schnelle Untersuchungsmethode ist fester Bestandteil der Morbus Bechterew-Diagnostik in der Gelenk-Klinik Freiburg.
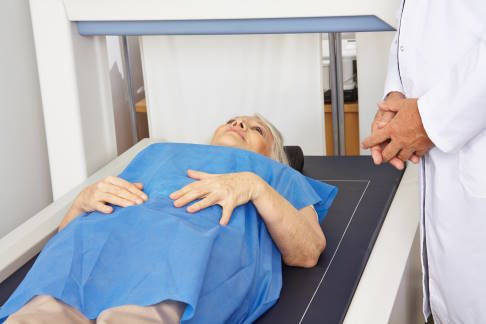 Die Knochendichtemessung nach der DXA-Methode ist schmerzfrei und geht mit einer geringen Strahlungsbelastung einher. © Robert Kneschke, Adobe
Die Knochendichtemessung nach der DXA-Methode ist schmerzfrei und geht mit einer geringen Strahlungsbelastung einher. © Robert Kneschke, Adobe
Konservative Therapie bei Morbus Bechterew
Nichtoperative Therapien bei Morbus Bechterew:
- Schmerzmittel aus der Gruppe der NSAR
- entzündungshemmende Medikamente
- Biologika
- physikalische Therapie
- Physiotherapie
Die Entzündungen in den Knochen und Sehnen eindämmen, die Schmerzen lindern und die Beweglichkeit der Wirbelsäule erhalten ‒ dies sind die Hauptziele bei der Behandlung des Morbus Bechterew. Nur selten ist ein operativer Eingriff notwendig. Je nach Stadium der Erkrankung kombiniert der behandelnde Arzt die pharmakologischen Möglichkeiten mit einer individuellen Bewegungstherapie.
Pharmakologische Therapie mit Schmerzmitteln, Entzündungshemmern und Biologika
NSAR: In einem ersten Schritt verschreibt der behandelnde Arzt einem Bechterew-Patienten zunächst Schmerzmittel aus der Gruppe der nichtsteroidalen Antirheumatika (NSAR). Zu den Wirkstoffen zählen u. a. Diclofenac und Ibuprofen. Im Gegensatz zu einer akuten Schmerztherapie kann es in manchen Fällen notwendig sein, die Präparate über mehrere Wochen oder sogar als Dauertherapie einzunehmen. Treten Problemen mit dem Magen auf, werden meist magenschützende Medikamente dazu verordnet. Bei regelmäßiger Einnahme verspüren die Patienten eine Linderung ihrer Beschwerden.
Biologika: Reicht die Wirkung der NSAR nicht aus, kommen Biologika ins Spiel. Sie greifen gezielt in die Immunabwehr ein und hemmen z. B. den Tumornekrosefaktor (TNF-Blocker) oder Interleukin-17 (IL-17-Inhibitoren). Dadurch wird die Entzündung eingedämmt, aber auch das Risiko für Infektionen erhöht. Diese Medikamente sind sehr effektiv, werden aber nur unter engmaschiger Betreuung durch den behandelnden Arzt eingesetzt.
Kortikosteroide: Eine Kortisontherapie kommt nur bei schweren Schüben zum Einsatz. Sind periphere Gelenke entzündet, kann man es auch intraartikulär injizieren. Kortikosteroide wirken vergleichsweise schnell, greifen aber gravierend in den Hormonstoffwechsel des Körpers ein. Daher wägt ein Arzt die Gabe von Kortikoiden stets sehr sorgfältig ab.
Neben den genannten Wirkstoffen verschreibt der Arzt manchmal ergänzend reine Schmerzmittel (Opioide) oder muskelentspannende Medikamente. Zur Behandlung schmerzhafter Gelenke sind auch klassische antirheumatische Basistherapeutika wie Sulfasalazin eine Option.
Physikalische Anwendungen: Wärme, Kälte, Elektrotherapie
Ergänzend zur gezielten Einnahme von Medikamenten und physiotherapeutischen Übungen helfen Wärme- und Kälteanwendungen sowie Elektrotherapie und manuelle Anwendungen dabei, die Schmerzen bei Morbus Bechterew zu reduzieren und die Beweglichkeit zu erhalten.
Wärme fördert die Durchblutung und entspannt verspannte Muskelgruppen. Mithilfe von Wärmflaschen, warmen Bädern, Fangopackungen oder Infrarot-Bestrahlungen können Betroffene auch außerhalb stationärer Einrichtungen ihre Beschwerden behandeln.
Besonders bei akuten Schüben empfinden Bechterew-Patienten Kälteanwendungen in Form von sogenannten Cryo-Cuff-Geräten als schmerzlindernd. Hierbei werden Manschetten an das entzündete Gelenk angelegt, die von kaltem Wasser durchströmt werden.
Unterschiedliche Arten elektrischen Stroms kommen bei der Schmerzbehandlung von Bechterew-Patienten zur Anwendung: schwacher Gleichstrom bei der Iontophorese, nieder- und mittelfrequenter Reizstrom oder Hochfrequenzstrom im Mikrowellenbereich. Mit speziellen Verfahren wie TENS (transkutane elektrische Nervenstimulation) und EMS (elektrische Muskelstimulation) können Patienten unter Anleitung oder in Selbstregie zu Hause die Muskulatur stärken und den Schmerzen entgegenwirken.
Physiotherapie, Massagen und Bewegungsübungen
Bei einer Bechterew-Erkrankung sind die Patienten in der Regel ab Diagnosestellung ihr Leben lang in physiotherapeutischer Behandlung. Der Krankengymnast gibt dem Patienten auch einen ausführlichen und angepassten Trainingsplan für zu Hause an die Hand. Die Zielsetzung besteht darin, der Einsteifung der Wirbelsäule und des Brustkorbs mit gezielter und regelmäßiger Bewegung entgegenzuwirken.
Die Physiotherapie von Patienten mit Morbus Bechterew setzt sich aus mehreren Komponenten zusammen:
- Mobilisationstechniken, welche die Beweglichkeit der Gelenke möglichst lange erhalten
- manuelle Therapie, die mit speziellen Grifftechniken Funktionsstörungen in Gelenken und Gewebe selektiv beeinflusst
- Haltungsschulungen, um Schonhaltungen und damit einhergehende Beschwerden zu reduzieren
- mobilisierende Weichteiltechniken, um Muskelverspannungen und verhärtetes Bindgewebe, v. a. im Bereich des Brustkorbes, zu lösen
Auch Atemübungen helfen den Betroffenen, ihren Brustkorb beweglich zu halten. Techniken aus der PNF (Propriozeptive Neuromuskuläre Fazilitation) verbessern die Stabilität des Rumpfes. Dies wird in dreidimensionalen Bewegungsmustern geübt, die sich an Bewegungen aus Alltag und Sport orientieren. Der Therapeut setzt den Bewegungen des Patienten einen angepassten Widerstand entgegen und trainiert auf diese Weise funktionelle Muskelketten.
Während des akuten Schubes steht die Schmerzlinderung ‒ beispielsweise in Form von entlastenden Lagerungen ‒ im Vordergrund.
Operation bei Morbus Bechterew
Operative Eingriffe spielen bei Morbus Bechterew nur eine untergeordnete Rolle. Allerdings können sie als sogenannte Aufrichte-Operation bei schweren Verläufen die letzte Therapieoption sein. Im Spätstadium kann eine fast vollständige Verknöcherung der Wirbelsäule zusammen mit einem ausgeprägten Rundrücken (Hyperkyphose) eine derart schwere Beeinträchtigung darstellen, dass ein spezialisierter Wirbelsäulenchirurg eine Begradigung der Skelettachse vornimmt.
Im Extremfall können manche Patienten keinen Blickkontakt mehr mit anderen Menschen herstellen und sich nicht gefahrlos im Straßenverkehr bewegen. Teilweise ist die Funktion innerer Organe aufgrund der starken Vorwärtskrümmung gestört, die Essensaufnahme erschwert oder Hüft- und Kniegelenke sind aufgrund des veränderten Gangbildes geschädigt.
Eine Aufrichte-Operation ist in diesen Fällen unbedingt angeraten, um die Lebensqualität zu verbessern. Es handelt sich um eine mehrstündige Operation, deren genauer Ablauf an die individuellen Bedürfnisse des Patienten angepasst und die von einer mehrwöchigen Rehabilitationsphase begleitet wird.
Haben die Entzündungen das Hüft- oder Kniegelenk des Patienten bereits deutlich geschädigt, kann der Einsatz eines künstlichen Gelenkersatzes notwendig sein, entweder als Teilprothese oder Totalendoprothese.
Prognose: Ein Leben mit Morbus Bechterew
Bis heute ist Morbus Bechterew nicht heilbar. Alle Therapieansätze haben zum Ziel, die Beschwerden und Schmerzen der Erkrankung zu verringern und die Beweglichkeit der Wirbelsäule so lange wie möglich zu erhalten.
Im 2. bis 3. Lebensjahrzehnt treten bei den meisten Bechterew-Patienten die ersten Symptome auf, wobei Menschen mit genetischer Veranlagung früher erkranken als andere. Eine manifeste Morbus-Bechterew-Erkrankung in jungen Jahren scheint Studien zufolge mit einem schweren Verlauf und einer schlechten Prognose verbunden zu sein. Dabei sollte erwähnt werden, dass Morbus Bechterew keinen Einfluss auf die Lebenserwartung hat.
Patienten, die ihr Leben so aktiv wie möglich gestalten und regelmäßig physiotherapeutische Übungen in ihren Alltag einbauen, haben gute Aussichten, kleinere Entzündungsgeschehen zurückzudrängen und ihre Mobilität lange zu erhalten. Sporttherapie verhindert eine schnelle Verknöcherung und die Verhärtung und Verkürzung von Sehnenansätzen. Begleitend empfehlen Fachärzte eine angepasste Schmerztherapie und Kälte- beziehungsweise Wärmeanwendungen.
 Wassergymnastik ist eine effektive Sportart, die auch für Menschen mit Morbus Bechterew geeignet ist. © kzenon, Adobe
Wassergymnastik ist eine effektive Sportart, die auch für Menschen mit Morbus Bechterew geeignet ist. © kzenon, Adobe
Schwerbehindert mit Morbus Bechterew?
Abhängig davon, wie stark die Beschwerden sind, kann ein Patient mit Morbus Bechterew als schwerbehindert eingestuft werden. Hierfür nimmt das Versorgungsamt anhand ärztlicher Gutachten eine individuelle Einstufung vor.
Ab einem Grad der Behinderung (GdB) von 50 Prozent gilt ein Erkrankter als schwerbehindert und hat Anspruch auf finanzielle und steuerliche Entlastungen. Antragsvordrucke und Hilfe bei der Beantwortung der Fragebögen erteilt das für den Wohnsitz zuständige Versorgungsamt. Ein hilfreicher Ansprechpartner für Ratsuchende sind ehrenamtliche Selbsthilfeorganisationen wie die Deutsche Vereinigung Morbus Bechterew e. V. und die Deutsche Rheumaliga.
Früher in Rente mit Morbus Bechterew?
Viele Betroffene merken mit Fortschreiten der Erkrankung, dass es immer schwerer wird, ihren Arbeitsalltag mit Morbus Bechterew zu bewältigen. Die Patienten werden immer häufiger Überlegungen anstellen, ob für sie die Möglichkeit besteht, zu einem früheren Zeitpunkt als dem regulären Eintrittsalter in Rente zu gehen.
Es ist jederzeit möglich, Rente wegen Erwerbsminderung zu beantragen, wenn der Patient alle Behandlungsmöglichkeiten ausgeschöpft hat und Arbeiten nur noch eingeschränkt möglich ist. Diese Rente kann als teilweise oder volle Erwerbsminderungsrente gezahlt werden, was vom Ausmaß der Arbeitsunfähigkeit abhängt. Die Erwerbsminderungsrente ist mit vergleichsweise hohen Abzügen bei der Rentenzahlung verbunden. Voraussetzung für diese Rentenart ist eine 5-jährige Wartezeit bei der gesetzlichen Rentenversicherung. Außerdem müssen in den letzten fünf Jahren vor Eintritt der Erwerbsminderung mindestens drei Jahre Pflichtbeiträge zur gesetzlichen Rentenversicherung gezahlt worden sein
Bechterew-Patienten mit einem Grad der Behinderung (GdB) von mindestens 50 Prozent steht die Option offen, 2 Jahre vor dem gesetzlichen Renteneintrittsalter in die Altersruhe wegen Schwerbehinderung zu gehen ‒ und das ganz ohne Abzüge. Allerdings müssen mindestens 35 Versicherungsjahre beim Antragsteller erfüllt sein. Zusätzlich besteht die Möglichkeit, 5 Jahre vor Beginn der eigentlichen Altersrente eine sogenannte vorgezogene Altersrente wegen Schwerbehinderung zu beantragen. Hier mindern relativ hohe Abschläge die Höhe der Rente.
Betroffene erhalten Auskunft zu den erfüllten Versicherungsjahren und zu den finanziellen Auswirkungen eines vorzeitigen Renteneintritts bei der Deutschen Rentenversicherung. Auch die Deutsche Vereinigung Morbus Bechterew e. V. und die Deutsche Rheumaliga sind hilfreiche Ansprechpartner bei Fragen rund um die Altersrente.
Übungen für zu Hause bei Morbus Bechterew
Regelmäßiges selbstständiges Üben und Sporttreiben sind ein essentieller Bestandteil für einen erfolgreichen Umgang mit der Erkrankung. Die tägliche Durchführung einer Bewegungseinheit ist deshalb besonders zu empfehlen.
Für Menschen mit Bechterew sind grundsätzlich alle Sportarten geeignet, bei denen eine aufrechte Haltung mit Drehbewegungen und der Streckung des Rumpfes im Vordergrund steht. Gute Beispiele sind Badminton, Bogenschießen, Fliegenfischen, Nordic Walking, Schwimmen, Wassergymnastik, Langlaufen, Tennis und Volleyball.
Die folgenden Übungen sollen Sie bei der regelmäßigen Bewegungstherapie unterstützen und anleiten sowie neue Übungsideen liefern.
Übungen zum Aufwärmen
Übung 1: Rotation
Übungsziel: Die Übung soll auf die Kraft- und Stabilisationsübungen vorbereiten. Zudem verbessert die Rotation der Wirbelsäule die Beweglichkeit von Menschen mit Morbus Bechterew.
- Ausgangsstellung: breiter Stand (überhüftbreit). Die Arme hängen locker an der Seite.
- Durchführung: Drehen Sie die Arme mit Schwung nach rechts und links. Die Bewegung sollte vor allem aus der Wirbelsäule kommen. Achten Sie deshalb darauf, dass sich Beine und Becken möglichst wenig bewegen. Drehen Sie sich so weit, dass Sie ein nicht schmerzhaftes Endgefühl in der Bewegung spüren.
Führen Sie diese Aufwärmübung ca. 1 bis 2 Minuten lang durch.
 Drehen Sie die Arme mit Schwung nach rechts und links. © Gelenk-Klinik
Drehen Sie die Arme mit Schwung nach rechts und links. © Gelenk-Klinik
 Die Übung dient zum Aufwärmen und zur Vorbereitung auf Kraft- und Stabilisationsübungen. © Gelenk-Klinik
Die Übung dient zum Aufwärmen und zur Vorbereitung auf Kraft- und Stabilisationsübungen. © Gelenk-Klinik
Übung 2: Becken und ISG (Iliosakralgelenk)
Übungsziel: Die Übung dient als Vorbereitung auf die Kraft- und Stabilisationsübungen. Zudem verbessert sie die Beweglichkeit im Hüftgelenk und ISG, die bei Morbus Bechterew ebenfalls von Bewegungseinschränkungen betroffen sein können.
- Ausgangsstellung: hüftbreiter Stand, die Arme hängen locker an der Seite.
- Durchführung: Heben Sie das eine Bein, bis Sie ca. 90° Beugung im Hüftgelenk erreicht haben. Führen Sie anschließend eine kreisende Bewegung nach außen und wieder zurück durch. Achten Sie darauf, dass sich der Oberkörper dabei nicht mitdreht.
Wiederholen Sie diese Aufwärmübung 15- bis 20-mal pro Seite.
 Die Hüftbeugung sollte 90° betragen. © Gelenk-Klinik
Die Hüftbeugung sollte 90° betragen. © Gelenk-Klinik
 Führen Sie kreisende Bewegungen nach außen und wieder zurück durch. © Gelenk-Klinik
Führen Sie kreisende Bewegungen nach außen und wieder zurück durch. © Gelenk-Klinik
Dehnübungen
Übung 3: Dehnung des Musculus piriformis
Übungsziel: Die Dehnung des M. piriformis ist für Patienten mit Morbus Bechterew wichtig, um die Beweglichkeit des Hüftgelenks zu erhalten.
- Ausgangsstellung: Rückenlage; beugen Sie das zu dehnende Bein in Hüft- und Kniegelenk. Die Hand umfasst das Knie seitlich.
- Durchführung: Ziehen Sie das Knie Richtung diagonaler Schulter, bis Sie eine Dehnung seitlich in der Glutealmuskulatur spüren.
Halten Sie diese Dehnung für 30 Sekunden und führen Sie davon 2 bis 3 Wiederholungen durch mit jeweils 30 Sekunden Pause dazwischen.
 Ziehen Sie das Knie von außen zur diagonalen Schulter. © Gelenk-Klinik
Ziehen Sie das Knie von außen zur diagonalen Schulter. © Gelenk-Klinik
Übung 4: Dehnung der Glutealmuskulatur
Übungsziel: Die Dehnung der Glutealmuskulatur ist ein wichtiger Bausteil des Übungskonzeptes bei Morbus Bechterew.
- Ausgangsstellung: Rückenlage, die Beine sind gebeugt. Kreuzen Sie die Ferse des linken Beines über das rechte Knie. Beide Hände umfassen den rechten Oberschenkel.
- Durchführung: Ziehen Sie den rechten Oberschenkel leicht Richtung Brustkorb, bis Sie im linken Oberschenkel/Gesäß ein Dehnungsgefühl spüren.
Halten Sie diese Dehnung für 30 Sekunden und führen Sie davon 2 bis 3 Wiederholungen durch mit jeweils 30 Sekunden Pause dazwischen.
 Ziehen Sie den rechten Oberschenkel leicht Richtung Brustkorb. © Gelenk-Klinik
Ziehen Sie den rechten Oberschenkel leicht Richtung Brustkorb. © Gelenk-Klinik
Übung 5: Dehnung der Brustmuskulatur
Übungsziel: Eine unflexible Brustmuskulatur wirkt sich über biomechanische Zugkräfte negativ auf Ihre Halswirbelsäule aus. Das Dehnen dieser Muskeln unterstützt eine aufrechte Körperhaltung und entlastet die Schulter-Nacken-Muskulatur bei Morbus Bechterew.
- Ausgangsstellung: Stellen Sie sich neben einen Türrahmen oder eine Wandecke. Legen Sie Ihren Unterarm am Türrahmen bzw. der Wandecke auf.
- Durchführung: Drehen Sie nun den Körper langsam vom an der Wand angelegten Arm weg, sodass Sie eine Dehnung des Brustmuskels spüren.
Halten Sie diese Dehnung für mindestens 30 Sekunden und wiederholen sie die Übung 2- bis 3-mal mit einer Pause von 30 Sekunden dazwischen.
 Ausgangsstellung am Türrahmen. © Gelenk-Klinik
Ausgangsstellung am Türrahmen. © Gelenk-Klinik
 Drehen Sie den Körper von der Tür weg. © Gelenk-Klinik
Drehen Sie den Körper von der Tür weg. © Gelenk-Klinik
Übung 6: Dehnung der Hüftbeuger
Übungsziel: Eine Dehnung der Hüftflexoren (zweigelenkig) wirkt sich auf die untere Wirbelsäule aus. Das Dehnen dieser Muskeln unterstützt eine aufrechte Körperhaltung und verlangsamt das Voranschreiten der Wirbelsäulenverkrümmung bei Morbus Bechterew. Als Hilfsmittel ist eine weiche Unterlage für das Kniegelenk erforderlich.
- Ausgangsstellung: Einbeinkniestand; legen Sie bei Bedarf ein Kissen unter das Knie.
- Durchführung: Verlagern Sie Ihr Gewicht auf das gebeugte Bein. Spannen Sie Ihre Bauch- und Gesäßmuskulatur an und schieben Sie Ihr Becken leicht nach vorne, bis ein Spannungsgefühl in der Leiste entsteht. Achten Sie darauf, nicht ins Hohlkreuz zu fallen.
Halten Sie diese Dehnung für mindestens 30 Sekunden und wiederholen sie die Übung 2- bis 3-mal mit einer Pause von 30 Sekunden dazwischen.
 Schieben Sie Ihr Becken leicht nach vorne. © Gelenk-Klinik
Schieben Sie Ihr Becken leicht nach vorne. © Gelenk-Klinik
Übung 7: Dehnung des seitlichen Rumpfes
Übungsziel: Diese Dehnung verbessert die bei Menschen mit Morbus Bechterew häufig eingeschränkte Beweglichkeit der Brust- und Lendenwirbelsäule.
- Ausgangsstellung: breitbeiniger Stand auf rutschfester Oberfläche
- Durchführung: Stützen Sie sich mit einer Hand auf dem Oberschenkel ab. Strecken Sie nun den anderen Arm nach oben über den Kopf. Beugen Sie sich dabei zur Seite, soweit es Ihnen möglich ist. Halten Sie diese Position für ca. 3 Sekunden und kehren Sie wieder in die Ausgangslage zurück. Führen Sie nun die Bewegung auf der anderen Seite durch.
Wiederholen Sie diese Bewegung 20-mal auf jeder Seite.
 Stützen Sie sich mit der Hand auf dem Oberschenkel ab. © Gelenk-Klinik
Stützen Sie sich mit der Hand auf dem Oberschenkel ab. © Gelenk-Klinik
 Beugen Sie sich so weit wie möglich zur Seite. © Gelenk-Klinik
Beugen Sie sich so weit wie möglich zur Seite. © Gelenk-Klinik
Übung 8: Dehnung der Brustwirbelsäule und Arme
 Schieben Sie die Brust Richtung Wand. © Gelenk-Klinik
Schieben Sie die Brust Richtung Wand. © Gelenk-Klinik
Übungsziel: Die Brustwirbelsäule ist speziell bei Morbus Bechterew häufig steif und sollte deshalb regelmäßig gedehnt und mobilisiert werden.
- Ausgangsstellung: Sitz auf einem Stuhl/Hocker vor einer Wand. Die Beine sind überhüftbreit geöffnet.
- Durchführung: Legen Sie beide Hände möglichst weit oben an der Wand ab. Schieben Sie nun Ihre Brust Richtung Wand, bis eine deutliche Dehnung in den Armen und der Brustwirbelsäule zu spüren ist.
Halten Sie diese Dehnung für mindestens 30 Sekunden und wiederholen sie die Übung 2- bis 3-mal mit einer Pause von 60 Sekunden dazwischen.
Übungen zur Mobilisation
Übung 9: Mobilisation der unteren Rippen
Übungsziel: Die Mobilisation der Rippen sorgt für eine bessere Beweglichkeit des Rumpfes. Als Hilfsmittel dient ein fest zusammengerolltes Handtuch
Ausgangsstellung: Seitenlage. Ihre Brustwirbelsäule ist durch ein Polster (zusammengerolltes Handtuch) unterlagert, sodass Sie bogenförmig auf der Seite liegen. Der Arm wird gestreckt oberhalb des Kopfes abgelegt. Das unten liegende Bein ist gebeugt, das obere gestreckt.
- Durchführung: Atmen Sie langsam und kontrolliert ein. Verstärken Sie die Dehnung der oberen Seite, indem Sie Arm und Bein jeweils in Verlängerung des Körpers strecken. Bei der Ausatmung entspannen Sie.
 Unterlagern Sie die Brustwirbelsäule mit einem zusammengerollten Handtuch. © Gelenk-Klinik
Unterlagern Sie die Brustwirbelsäule mit einem zusammengerollten Handtuch. © Gelenk-Klinik
 Strecken Sie Arm und Bein in Verlängerung des Körpers. © Gelenk-Klinik
Strecken Sie Arm und Bein in Verlängerung des Körpers. © Gelenk-Klinik
Wiederholen Sie diese Übung 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2 bis 3 Sätze durch mit jeweils 60 Sekunden Pause dazwischen.
Übung 10: Mobilisation der Wirbelsäule in die Streckung
Übungsziel: Die Brustwirbelsäule ist speziell bei Morbus Bechterew häufig steif und tendiert zum Rundrücken. Sie sollte deshalb regelmäßig gedehnt und mobilisiert werden.
- Ausgangsstellung: hüftbreiter Stand, die Knie sind leicht gebeugt. Lehnen Sie sich an einer Wand an.
- Durchführung: Versuchen Sie, die gesamte Wirbelsäule an der Wand anzumodellieren. Gehen Sie dazu aus dem Hohlkreuz im Lendenbereich und machen Sie ein Doppelkinn, um auch die Halswirbelsäule an die Wand anzulegen. Führen Sie nun in dieser Haltung beide Arme Richtung Decke, ohne dass sich der Rücken von der Wand wegbewegt und behalten Sie die Endposition bei. Atmen Sie ruhig weiter.
Verbleiben Sie in der Endposition für ca. 30 Sekunden und führen Sie 2 bis 3 Wiederholungen durch mit jeweils 60 Sekunden Pause dazwischen.
 Die gesamte Wirbelsäule sollte an der Wand anliegen. © Gelenk-Klinik
Die gesamte Wirbelsäule sollte an der Wand anliegen. © Gelenk-Klinik
 Führen Sie die Arme Richtung Decke. © Gelenk-Klinik
Führen Sie die Arme Richtung Decke. © Gelenk-Klinik
Übung 11: Rotation im Vierfüßlerstand
Übungsziel: Die Rotationsbewegung verbessert die Beweglichkeit der bei Morbus Bechterew zunehmend einsteifenden Wirbelsäule.
- Ausgangsstellung: Begeben Sie sich in den Vierfüßlerstand. Verteilen Sie das Gewicht gleichmäßig auf Arme und Beine.
- Durchführung: Heben Sie nun einen Arm von der Unterlage ab und führen Sie ihn unter dem anderen aufgestützten Arm hindurch. Versuchen Sie, mit Ihrer Hand bis zum Schulterblatt des anderen Armes zu greifen. Dadurch erfahren Sie eine Rotation in der Brustwirbelsäule. Anschließend führen Sie den Arm wieder zurück und strecken ihn Richtung Decke. Drehen Sie dabei Ihren Oberkörper zur anderen Richtung. Führen Sie die Übung in beide Richtungen aus.
 Greifen Sie mit der Hand zum Schulterblatt. © Gelenk-Klinik
Greifen Sie mit der Hand zum Schulterblatt. © Gelenk-Klinik
 Strecken Sie den Arm Richtung Decke. © Gelenk-Klinik
Strecken Sie den Arm Richtung Decke. © Gelenk-Klinik
Wiederholen Sie diese Übung 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2 bis 3 Sätze durch mit jeweils 60 Sekunden Pause dazwischen.
Übung 12: Drehmobilisation der Brustwirbelsäule
Übungsziel: Die Mobilisation der schrägen Muskelketten verbessert die für Bechterew-Patienten wichtige Beweglichkeit der Brustwirbelsäule.
- Ausgangsstellung: Seitenlage; beide Beine liegen aufeinander und sind in Hüfte und Knie gebeugt.
- Durchführung: Strecken Sie nun den oberen Arm nach hinten und drehen sich dabei auf. Der untere Arm stützt den Kopf. Das Becken wird nicht gedreht, sondern verbleibt möglichst in seiner Anfangsposition. Verstärken Sie nun die Drehung, indem Sie das oben liegende Bein nach vorne ausstrecken. Halten Sie die Position für ein paar Sekunden und kehren Sie in die Anfangsstellung zurück.
Wiederholen Sie diese Übung 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2 bis 3 Sätze durch mit jeweils 60 Sekunden Pause dazwischen.
 Die Beine sind gebeugt und liegen aufeinander. © Gelenk-Klinik
Die Beine sind gebeugt und liegen aufeinander. © Gelenk-Klinik
 Strecken Sie das oben liegende Bein aus. © Gelenk-Klinik
Strecken Sie das oben liegende Bein aus. © Gelenk-Klinik
Kräftigungsübungen
Übung 13: Kräftigung der stabilisierenden wirbelsäulennahen Muskeln
Übungsziel: Diese Übung verbessert die Stabilität der Wirbelsäule, die bei Menschen mit Morbus Bechterew im Krankheitsverlauf abnimmt.
- Ausgangsstellung: Bauchlage, der Blick ist Richtung Boden gerichtet und die Arme sind nach vorne ausgestreckt.
- Durchführung: Heben Sie beide Arme und Beine gleichzeitig vom Boden ab und führen Sie kleine, schnelle Hackbewegungen durch. Legen Sie bei starkem Hohlkreuz ein kleines Handtuch oder Polster unter den Bauch.
 Ausgangsstellung: Die Arme sind in Bauchlage nach vorne ausgestreckt. © Gelenk-Klinik
Ausgangsstellung: Die Arme sind in Bauchlage nach vorne ausgestreckt. © Gelenk-Klinik
 Führen Sie kleine, schnelle Hackbewegungen durch. © Gelenk-Klinik
Führen Sie kleine, schnelle Hackbewegungen durch. © Gelenk-Klinik
Wiederholen Sie diese Übung 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2 bis 3 Sätze durch mit jeweils 30 Sekunden Pause dazwischen.
Übung 14: Bridging
Übungsziel: Die Kräftigung der Gluteal- und Beinmuskulatur und Mobilisation der Hüftextension ist besonders für Menschen mit Morbus Bechterew eine wichtige Maßnahme.
- Ausgangsstellung: Rückenlage, die Beine werden nebeneinander aufgestellt. Der Abstand zwischen den Knöcheln beträgt ca. eine Faust.
- Durchführung: Verstärken Sie den Druck auf die Fußsohlen.
- Dynamisch: Das Becken wird symmetrisch angehoben, bis die Oberschenkel mit dem Oberkörper eine Linie bilden. Senken Sie das Becken danach kontrolliert ab, bis es leicht den Boden berührt.
- Statisch : Heben Sie das Becken symmetrisch an und halten Sie die Endposition 10 Sekunden. Atmen Sie ruhig weiter und vermeiden Sie Pressatmung.
Wiederholen Sie diese Übung 10- bis 15-mal. Dies entspricht einem Satz. Führen Sie 2 bis 3 Sätze durch mit jeweils 60 Sekunden Pause dazwischen.
 Oberschenkel und Oberkörper bilden bei der Übung eine Linie. © Gelenk-Klinik
Oberschenkel und Oberkörper bilden bei der Übung eine Linie. © Gelenk-Klinik
Übung 15: Beckenanheben aus der Seitlage
Material: Handtuch o. Ä. zur Unterlagerung.
- Ausgangsposition: Sie liegen auf der linken Seite. Die Lendenwirbelsäule ist angenehm mit einem Handtuch unterlagert. Sie sind auf dem linken Arm abgestützt und beide Beine sind gestreckt. Das rechte obere Bein liegt hinter dem unteren linken Bein. Die rechte Hand ist in die rechte Hüfte gestützt.
- Durchführung: Während der Einatmung versuchen Sie sich lang zu machen. Schieben Sie mit der rechten Hand Ihr Becken Richtung Füße. Der ganze Körper streckt sich. Das Becken bleibt jedoch auf dem Boden.
- Heben Sie Ihr Becken erst bei der Ausatmung vom Boden ab. Versuchen Sie dabei, die gestreckte Haltung des Körpers zu bewahren. Zum Ende der Ausatmung legen Sie das Becken wieder auf dem Boden ab. Führen Sie diese Bewegungen über mehrere Atemzüge hinweg durch.
 Ausgangsposition: Unterlagern Sie die Lendenwirbelsäule mit einem Handtuch. © Gelenk-Klinik
Ausgangsposition: Unterlagern Sie die Lendenwirbelsäule mit einem Handtuch. © Gelenk-Klinik
 Atmen Sie ein und machen Sie sich dabei lang. © Gelenk-Klinik
Atmen Sie ein und machen Sie sich dabei lang. © Gelenk-Klinik
 Ausatmen und dabei das Becken anheben. © Gelenk-Klinik
Ausatmen und dabei das Becken anheben. © Gelenk-Klinik
Häufige Patientenfragen zum Thema Morbus Bechterew an PD Dr. David Kubosch von der Gelenk-Klinik
Wo hat man Schmerzen bei Morbus Bechterew?
Im Frühstadium der Erkrankung leiden die Betroffenen unter unspezifischen Rückenschmerzen im Lendenwirbel- und Gesäßbereich. Besonders stark sind die Beschwerden am Morgen und die Patienten verspüren eine typische Morgensteifigkeit. Diese bessert sich durch Bewegung oder ein wenig Gymnastik.
Mit der Zeit werden die Rückenschmerzen häufig von Entzündungen an Sehnenansätzen begleitet, zum Beispiel im Bereich der Achillessehne oder den Sehnen am Unterarm. Im gesamten Körper können sich Entzündungsherde ausbilden wie im Magen-Darm-Trakt oder im Auge. Die Komplexität der Morbus-Bechterew-Erkrankung macht die Konsultation eines Spezialisten unabdingbar.
Wie macht sich ein Schub bei Morbus Bechterew bemerkbar?
Ein Krankheitsschub bedeutet immer, dass Patienten nach einer längeren Phase, in der sie sich wohlfühlten und ihre Krankheit fast vergessen hatten, wieder zunehmend unter tiefsitzenden Rückenschmerzen und Gelenkschmerzen leiden. Ein Schub führt in der Regel zu einem schrittweisen Fortschreiten der Bechterewschen Erkrankung.
In welchem Alter erkrankt man an Morbus Bechterew?
Ein Großteil der Bechterew-Erkrankungen werden vor dem 45. Lebensjahr diagnostiziert. Es handelt sich bei Morbus Bechterew um eine Krankheit der Jüngeren. Die ersten Beschwerden machen sich bei den Betroffenen zwischen dem 2. und 3. Lebensjahrzehnt bemerkbar.
Zu welchem Arzt gehe ich am besten bei Verdacht auf Morbus Bechterew?
Viele Patienten werden ‒ zumindest zu Beginn der Krankheit ‒ ihren Hausarzt konsultieren und dort therapeutische Hilfe suchen. Wenn sich nach einigen Wochen die unspezifischen Rückenschmerzen nicht gebessert haben und eventuell weitere Beschwerden hinzukommen, ist der Besuch eines orthopädischen Spezialisten notwendig.
Kann man Morbus Bechterew über Blutuntersuchungen nachweisen?
Es gibt keinen Laborwert im Blut, der beweisend für eine Bechterew-Erkrankung ist. Die Diagnose Morbus Bechterew setzt sich aus vielen Einzelteilen zusammen. Dazu zählen auch die typischerweise erhöhten Entzündungswerte im Blut wie CRP, Leukozyten und die Blutsenkung. Auch der Nachweis des genetischen Merkmals HLA-B27 ist nur ein Hinweis auf die Bechterew-Erkrankung, aber kein klarer Beweis.
Welche Blutwerte können bei Morbus Bechterew verändert sein?
Sehr charakteristisch sind bei Bechterew-Patienten die Blutwerte verändert, die für eine Entzündung sprechen: das C-reaktive Protein, besser bekannt als CRP, die weißen Blutkörperchen und die Blutsenkungsgeschwindigkeit. Diese Werte sind deutlich erhöht, was für verschiedene Entzündungsgeschehen im Körper spricht.
Bei Verdacht auf Morbus Bechterew wird der behandelnde Arzt in einer Blutprobe den genetischen Marker HLA-B27 bestimmen, der bei 9 von 10 Patienten nachweisbar ist.
Welche Ernährung ist gut für mich bei Morbus Bechterew?
Es gibt keine spezielle “Morbus Bechterew-Diät”, die Patienten eine Linderung ihrer Beschwerden garantiert. Eine gesunde, vitamin- und ballaststoffreiche Ernährung mit wenig Fleisch und hochwertigen Zutaten steigert allerdings das allgemeine Wohlbefinden und verhindert, dass überflüssige Pfunde die Gelenke noch zusätzlich zur Erkrankung belasten. Studien belegen, dass Nahrungsmittel mit hohem Anteil an Arachidonsäure entzündungsfördernd wirken. Sie sollten von Bechterew-Patienten gemieden werden.
Wie schlafe ich am besten mit Morbus Bechterew?
Die Patienten sollten möglichst in Rückenlage schlafen, damit der Rücken und das Hüftgelenk optimal gestreckt werden. Sie sollten versuchen, keine dicken Kissen zu verwenden, mit denen die Brustwirbelsäule in eine gebeugte Haltung gebracht wird. Lattenrost und Matratze sollten eine hohe Qualität besitzen.
Kann der Morbus Bechterew zu Blasenproblemen führen?
In einigen Fällen führen die entzündlichen Veränderungen zu Schäden an den Nerven, die die Blasenfunktion steuern. Daraus kann sich eine neurogene Blase entwickeln. Mögliche Folgen sind unfreiwilliger Urinverlust, häufiger, starker und nächtlicher Harndrang oder Schwierigkeiten, die Blase komplett zu entleeren. Eine Beeinträchtigung der Blasenfunktion ist allerdings eher selten beim Morbus Bechterew. Treten Blasenprobleme auf, müssen diese ärztlich abgeklärt werden.
Gibt es einen Selbsttest auf Morbus Bechterew?
Es gibt im Internet einige Selbsttests, bei denen die typischen Beschwerden von Morbus Bechterew abgefragt werden. Einer davon ist der Online-Selbsttest der Charité Universitätsmedizin Berlin, der jungen Patienten mit Rückenschmerzen häufig empfohlen wird. Diese Selbsttest sind sinnvoll, um auf ein eventuelles Problem aufmerksam zu werden. Hat man durch sie einen Verdacht geschöpft, an der Erkrankung zu leiden, sollte immer ein Rheumatologe zur weiteren Abklärung und zur endgültigen Diagnose hinzugezogen werden. Selbsttests ersetzen keinesfalls den Arztbesuch.
Soll ich mich schonen oder lieber bewegen mit Morbus Bechterew?
Sport ist für Menschen mit dieser entzündlich-rheumatischen Erkrankung ganz besonders wichtig. Physiotherapie und Übungen zu Hause erhalten lange die Beweglichkeit der Wirbelsäule und der anderen Gelenke. Ein regelmäßiges sportliches Training ergänzt die konservativen Therapien des Morbus Bechterew.
Welcher Sport eignet sich bei Morbus Bechterew?
Besonders geeignete Sportarten für Patienten mit Morbus Bechterew sind zum Beispiel Yoga, Rudern, Radfahren, Klettern oder Nordic Walking. Zusammen mit Arzt und Physiotherapeut müssen Betroffene überlegen, welche Aktivität für sie am besten ist und ihre Gelenke nicht überlastet. Sport ist gut für die Seele, bringt Gleichgesinnte zusammen und beugt Übergewicht vor. Dabei sollten die Patienten mehrmals pro Woche eine kurze Trainingseinheit in den Alltag einbauen. Das bringt den Stoffwechsel in Schwung und man verliert den Spaß nicht.
Sportarten, die sich für Bechterew-Patienten nicht eignen, sind beispielsweise Fußball, Boxen und auch Skifahren ‒ insbesondere, wenn bereits Versteifungen vorhanden sind.
Kann ich Auto fahren mit Morbus Bechterew?
Patienten mit Morbus Bechterew können zu Beginn der Erkrankung eigentlich ohne Einschränkungen Auto fahren. Wenn die Beweglichkeit von Oberkörper und Halswirbelsäule im fortgeschrittenen Stadium immer eingeschränkter ist, können individuelle Anpassungen im Auto notwendig sein: zusätzliche Außenspiegel, Panoramaspiegel oder eine spezielle Kopfstütze, die sich nahe am Hinterkopf befindet.
Weiterhin empfiehlt die Deutsche Vereinigung Morbus Bechterew das Mitführen eines Notfallausweises, damit Rettungskräfte beim Transport oder der Lagerung auf die Erkrankung Rücksicht nehmen können.
Gibt es Schmerzmittel, die bei Morbus Bechterew helfen?
Um die Beweglichkeit von Bechterew-Patienten zu erhalten und ihnen die Möglichkeit zu geben, schmerzfrei Übungen durchzuführen, eignen sich Schmerzmittel aus der Gruppe der nichtsteroidalen Antirheumatika. Beispielsweise gehören die Wirkstoffe Diclofenac und Ibuprofen dazu. Sie wirken gleichzeitig entzündungshemmend und bringen den Betroffenen erfahrungsgemäß eine deutliche Erleichterung.
Sind Schwangerschaft und Geburt ein Problem mit Morbus Bechterew?
Auch wenn bereits Verknöcherungen im Kreuzbein-Darmbein-Gelenk vorliegen, können Frauen mit Morbus Bechterew in der Regel problemlos schwanger werden und ihr Kind meist auch ohne Kaiserschnitt zur Welt bringen. Einzig die Einnahme von Schmerzmitteln sollten Schwangere und Stillende unbedingt mit ihrem behandelnden Arzt absprechen.
Wird Morbus Bechterew vererbt?
Obwohl eine enge Verbindung zum genetischen Merkmal HLA-B27 vorliegt, handelt es sich bei Morbus Bechterew nicht um eine Erbkrankheit. Es ist zwar eine familiäre Häufung der Krankheit zu beobachten, aber auch wenn jemand für HLA-B27 positiv getestet wird, heißt das noch nicht, dass er an Morbus Bechterew erkranken wird. Eine Testung ohne Symptome hat keinen Vorteil, da keine vorbeugenden Maßnahmen existieren. Erst wenn unspezifische Rückenschmerzen auftreten, sollte man seinen Arzt auf die familiäre Vorbelastung hinweisen.
Welches Kopfkissen sollte ich bei Morbus Bechterew nehmen?
Das Kopfkissen sollte bei Bechterew-Patienten nicht zu groß und zu dick sein, damit sich die Wirbelsäule über Nacht in einer gestreckten Position entspannen kann. Auch die Brustwirbelsäule sollte so wenig wie möglich gebeugt sein.
Welche Lebenserwartung hat man mit Morbus Bechterew?
Patienten mit Morbus Bechterew besitzen normalerweise die gleiche Lebenserwartung wie Menschen ohne diese Erkrankung. Allerdings gibt es Hinweise darauf, dass sich in seltenen Fällen die Nebenwirkungen der lebenslang eingenommenen Medikamente verkürzend auf die Lebenszeit auswirken können.
Wie äußert sich Morbus Bechterew im Endstadium?
Patienten in einem fortgeschrittenen Stadium von Morbus Bechterew laufen in gekrümmter, vornübergebeugter Haltung mit nach unten gerichtetem Blick. Die Versteifungen der Wirbelsäule gehen manchmal so weit, dass die Betroffenen mit ihrem Gegenüber nicht mehr in Blickkontakt treten können.
Zusätzlich zur eingeschränkten Beweglichkeit der Brust- und Halswirbelsäule kommen Entzündungen und Blockaden von weiteren Gelenken des Körpers hinzu. Es können das Knie, die Hüfte oder auch das Sprunggelenk betroffen sein. Typischerweise zeigen die Betroffenen auch häufig entzündliche Darm- oder Augenerkrankungen.
Kann man mit Morbus Bechterew früher in Rente gehen?
Je nachdem, wie stark die Beeinträchtigungen durch die chronische Autoimmunerkrankung Morbus Bechterew sind, desto eher wird ein Arzt mit dem Betroffenen über einen Antrag auf Schwerbehinderung sprechen. Ab einem Grad der Behinderung von 50 Prozent gilt ein Patient als schwerbehindert und hat damit auch die Möglichkeit, zwei Jahre vor dem gesetzlichen Renteneintrittsalter Rente wegen Schwerbehinderung zu beziehen. Die vorgeschriebenen 35 Versicherungsjahre müssen aber erfüllt sein. Es gibt auch die Möglichkeit einer vorzeitigen Rente aufgrund von Erwerbsunfähigkeit. Über die genauen Voraussetzungen sollten sich Bechterew-Patienten bei ihrem zuständigen Versorgungsamt erkundigen.
Literaturangaben
- Allouch H, Shousha M, Böhm H (2017). Operationen bei ankylosierender Spondylitis (Morbus Bechterew). Z Rheumatol. 76(10), 848–859.
- Almodovar, R., et al. (2011) Phenotypic differences between familial versus sporadic ankylosing spondylitis: a cross-sectional Spanish registry of spondyloarthropathies (REGISPONSER). Clin Exp Rheumatol, 29(5), 822–7.
- Bachmann F, Hartl W (1976). Kardiovaskuläre Komplikationen bei Spondylitis ankylosans (Morbus Bechterew). Dtsch Med Wochenschr, 101(22), 864–6.
- Bakker EW, Koning HJ, Verhagen AP, Koes BW (2003). Interobserver reliability of the 24-hour schedule in patients with low back pain: a questionnaire measuring the daily use and loading of the spine. J Manipulative Physiol Ther, 26(4), 226–32.
- Bollow M (2002). Magnetresonanztomographie bei ankylosierender Spondylitis (Morbus Strümpell-Marie-Bechterew). Rofo, 174(12), 1489–99.
- Braun, J., et al. (1998). Prevalence of spondylarthropathies in HLA-B27 positive and negative blood donors. Arthritis Rheum, 41(1), 58–67.
- Chen, H.A., et al. (2007). Clinical, functional, and radiographic differences among juvenile-onset, adult-onset, and late-onset ankylosing spondylitis. J Rheumatol, 39(5), 1013–8.
- Dagfinrud H, Heiberg MS, Bakland G, Skomsvoll J, Kvien TK (2007). Bekhterevs sykdom – en konsensus om diagnostikk og behandling. Tidsskr Nor Laegeforen, 127(24), 3209–12.
- Dejaco C, Duftner C, Schirmer M (2008). Bildgebende Verfahren in der Frühphase des Morbus Bechterew. Wien Med Wochenschr, 158(7–8), 191–4.
- Gratacos, J., et al. (1999). Significant loss of bone mass in patients with early, active ankylosing spondylitis: a followup study. Arthritis Rheum, 42(11), 2319–24.
- Gran JT (1998). Arsaksforhold ved Bekhterevs sykdom. Tidsskr Nor Laegeforen. 118(29), 4537–40.
- Feldtkeller E, Lind-Albrecht G, Rudwaleit M (2013). Kernsatz von Verhaltensempfehlungen für Patienten mit ankylosierender Spondylitis. Z Rheumatol, 72(10), 993–6.
- Fritsche KL (2015). The science of fatty acids and inflammation. Adv Nutr, 6(3), 293S–301S.
- Knünz A, Schulze-Koops H (2019). Hat Ihr Patient einen Morbus Bechterew? [Morbus Bechterew - diagnosis and therapy]. MMW Fortschr Med, 161, 61–69.
- Koller H, Hartmann S (2018). Die fixierte zervikale hochgradige Kyphose: Chin-to- chest-Deformität – Behandlungsstrategie. Orthopade, 47(6), 505–517.
- Landewé RB, van der Heijde DM (2011). Het herkennen van patiënten met spondyloartritis. Nieuwe classificatiecriteria. Ned Tijdschr Geneeskd, 155(30–31), A3680.
- Langer HE (2008). Biologicals in der frühen Behandlung des M. Bechterew und verwandter Spondyloarthritiden. Wien Med Wochenschr, 158(7–8), 200–5.
- Lattig F, Stettin E, Weckbach S (2018). Erweiterte transforaminale lumbale intersomatische Fusion zur Korrektur kyphotisch fixierter lumbaler Segmente und lumbaler Hypolordosen. Oper Orthop Traumatol, 30(3), 210–222.
- Rudwaleit M, Sieper J (2005). Diagnostik und Therapie der ankylosierenden Spondylitis (Morbus Bechterew). Dtsch Med Wochenschr, 130(33), 1882–6.
- Rudwaleit M, Sieper J (2004). Diagnose und Frühdiagnose der ankylosierenden Spondylitis (Morbus Bechterew). Z Rheumatol, 63(3), 193–202.
- Sundström B, Johansson G, Kokkonen H, Cederholm T, Wållberg-Jonsson S (2012). Plasma phospholipid fatty acid content is related to disease activity in ankylosing spondylitis. J Rheumatol, 39(2), 327–33.
- Ulvestad E (2000). HLA-B27 ved Bekhterevs sykdom. Tidsskr Nor Laegeforen, 120(11), 1317–22.
- Vosse, D., et al. (2009). Ankylosing spondylitis and the risk of fracture: results from a large primary care-based nested case-control study. Ann Rheum Dis, 68(12), 1839–42.
- Wang, D., et al. (2017), Bone edema on magnetic resonance imaging is highly associated with low bone mineral density in patients with ankylosing spondylitis. PLoS One, 12(12), e0189569.


