- Wie verläuft die arthroskopische Operation des Hüftimpingements?
- Gibt es spezielle Risiken oder Einschränkungen dieser Methode?
- Was sind die Vorteile einer arthroskopischen Impingement-Operation?
- Ist eine langwierige Nachbehandlung erforderlich?
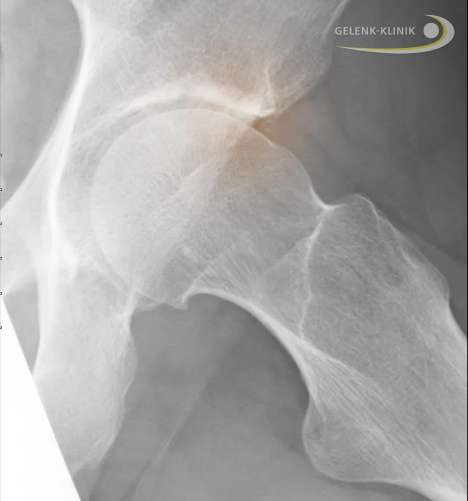 Hüftgelenk mit Cam-Impingement. Das Cam- oder Nockenwellen-Impingement ist eine knöcherne Erhöhung am Oberschenkelkopf, die an die Hüftpfanne (Acetabulum) anschlägt (rot eingezeichnet). © Gelenk-Klinik.de
Hüftgelenk mit Cam-Impingement. Das Cam- oder Nockenwellen-Impingement ist eine knöcherne Erhöhung am Oberschenkelkopf, die an die Hüftpfanne (Acetabulum) anschlägt (rot eingezeichnet). © Gelenk-Klinik.de
Das Hüftimpingement (femoroacetabuläres Impingement oder kurz FAI) wurde erst vor einigen Jahren als wichtigste Ursache der Hüftarthrose erkannt. Wir haben in unserer Klinik ebenfalls festgestellt, dass viele Patienten, die früh an Hüftarthrose erkrankten, keine kugelförmigen Oberschenkelköpfe hatten. Diese Formveränderung führt zu bewegungsabhängigen Hüftschmerzen. Der Hüftspezialist kann das Hüftimpingement sehr gut klinisch oder durch Röntgenbilder diagnostizieren. Die Früherkennung des Hüftimpingements ist wichtig, weil es einen gelenkerhaltenden operativen Eingriff erlaubt.
Der Orthopäde kann die Form des Oberschenkelkopfes operativ wiederherstellen, bevor das dauernde knöcherne Anschlagen (engl. "to impinge") bei bestimmten Bewegungen zur Hüftarthrose führt. Das macht die Hüftarthroskopie bei Hüftimpingement zu einer wichtigen, das Hüftgelenk erhaltenden Operation.
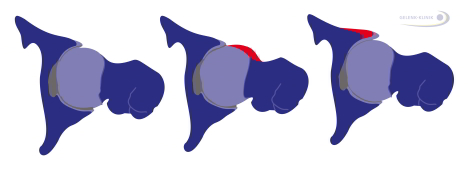 Links: gesundes Hüftgelenk. Mitte: Cam-Impingement mit einer Deformität des Oberschenkelkopfes. Rechts: Pincer-Impingement mit einer Deformität der Hüftgelenkspfanne. © Gelenk-Klinik
Links: gesundes Hüftgelenk. Mitte: Cam-Impingement mit einer Deformität des Oberschenkelkopfes. Rechts: Pincer-Impingement mit einer Deformität der Hüftgelenkspfanne. © Gelenk-Klinik
Wie verläuft die arthroskopische Operation des Hüftimpingements?
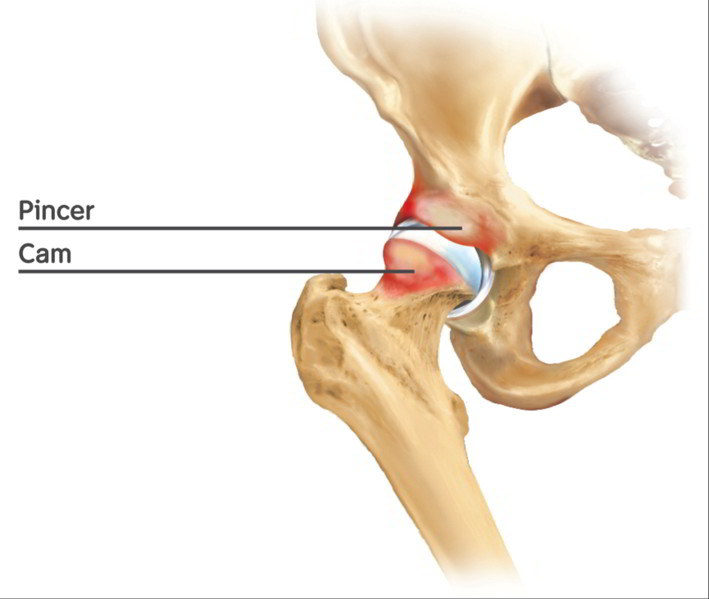 Hüftgelenk mit kombiniertem Cam-Impingement am Oberschenkelkopf und Pincer-Impingement an der Hüftgelenkspfanne. © Istockphotos
Hüftgelenk mit kombiniertem Cam-Impingement am Oberschenkelkopf und Pincer-Impingement an der Hüftgelenkspfanne. © Istockphotos
Die Hüftarthroskopie ist eine minimalinvasive Operation. Über zwei kleine Hautschnitte führt der Arzt eine Kamera mit Lichtquelle und spezielle chirurgische Instrumente in das Gelenk ein. Er verschafft sich einen Überblick über das Gelenk und untersucht es auf mögliche Schäden. Um wieder mehr Bewegungsfreiheit im Hüftgelenk zu schaffen, schleift der Orthopäde Knochenanbauten ab. Der Hüftkopf wird der Gelenkpfanne (Acetabulum) optimal angepasst. Eine gerissene Gelenklippe (Labrum) kann genäht oder ebenfalls entfernt werden. Falls sich der Knorpel gelöst hat oder beschädigt ist, wird auch dieser abgetragen. Hat der Operateur im Gelenk genügend Raum für die Bewegung geschaffen, näht er die kleinen Schnitte wieder zu.
Externer Inhalt von viewmedica.com
Gibt es spezielle Risiken oder Einschränkungen dieser Methode?
Bei der Impingement-Operation des Hüftgelenks bestehen die allgemeinen Risiken wie bei jeder anderen Operation. Dazu zählen Thrombose, Embolien, Blutungen, Infektionen und Wundheilungsstörungen. Eine Durchblutungsstörung des Hüftkopfes ist selten. Bis der Patient beschwerdefrei ist, kann es bis zu einem Jahr dauern. Es können aber auch Restbeschwerden zurückbleiben, die abhängig vom Ausmaß des Knorpelschadens zu Beginn der Operation sind.
Was sind die Vorteile einer arthroskopischen Impingement-Operation?
- Muskeln werden nicht durchtrennt, sondern nur zur Seite geschoben
- schnelle Mobilisierung nach der Operation möglich
- sehr kleine Hautschnitte
- geringes Trauma des umliegenden Gewebes
- gute Wundheilung
- geringe Narbenbildung
- geringes Infektionsrisiko
- nachhaltige Beseitigung von Beschwerden
- Verzögerung oder Vermeidung einer Coxarthrose (Hüftarthrose)
- mehr Bewegungsfreiheit im Hüftgelenk
Ist eine langwierige Nachbehandlung erforderlich?
Da der Eingriff minimalinvasiv verläuft, darf der Patient sein Gelenk nach der Operation wieder teilbelasten. Unterarmgehstützen reduzieren die Belastung auf das Gelenk. Eine Vollbelastung des Hüftgelenkes sollte für mehrere Wochen vermieden werden, um eine optimale Wundheilung zu ermöglichen. In dieser Zeit erhält der Patient eine Thromboseprophylaxe.
Die Arbeitsunfähigkeit richtet sich nach dem ausgeübten Beruf und variiert je nach Ausmaß des Eingriff. Schwer körperlich arbeitende Menschen benötigen eine längere Krankschreibung als Menschen, die im Büro tätig sind.
Literaturangaben
- Arnold, D. R., Keene, J. S., Blankenbaker, D. G. & Desmet, A. A. (2011). Hip pain referral patterns in patients with labral tears: analysis based on intra-articular anesthetic injections, hip arthroscopy, and a new pain "circle" diagram. The Physician and sportsmedicine, 39, 29–35.
- Bedi, A., Dolan, M., Leunig, M. & Kelly, B. T. (2011). Static and dynamic mechanical causes of hip pain. Arthroscopy: the journal of arthroscopic & related surgery, 27(2), 235–251.
- Botser, I. B., Smith, T. W., Nasser, R. & Domb, B. G. (2011). Open surgical dislocation versus arthroscopy for femoroacetabular impingement: a comparison of clinical outcomes. Arthroscopy : the journal of arthroscopic & related surgery, 27(2), 270–278.
- Bowman, K. F., Fox, J. & Sekiya, J. K. (2010). A clinically relevant review of hip biomechanics. Arthroscopy: the journal of arthroscopic & related surgery, 26(8), 1118–1129.
- Brian, P., Bernard, S. & Flemming, D. (2010). Femoroacetabular impingement: screening and definitive imaging. Seminars in roentgenology, 45(4), 228–237.
- Büchler, L. (2018). Gute und schlechte Indikationen für die Hüftarthroskopie. Arthroskopie, 31(4), 318–325.
- Ellis, H. B., Briggs, K. K. & Philippon, M. J. (2011). Innovation in hip arthroscopy: is hip arthritis preventable in the athlete? British journal of sports medicine.
- Ezechieli, M. (2019). Das femoroacetabuläre Impingement beim Sportler: Pathologie, Diagnostik und operative Therapieoptionen. Sports Orthopaedics and Traumatology.
- Fry, R. & Domb, B. (2010). Labral base refixation in the hip: rationale and technique for an anatomic approach to labral repair. Arthroscopy: the journal of arthroscopic & related surgery, 26(9 Suppl).
- Gollwitzer, H., Banke, I. J., & Schauwecker, J. (2016). Hüftarthroskopie. Der Orthopäde, 45(2), 183–196.
- Horisberger, M., Brunner, A., Valderrabano, V. & Herzog, R. F. (2010). [Femoroacetabular impingement of the hip in sports – a review for sports physicians]. Sportverletzung Sportschaden: Organ der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin, 24(3), 133–139.
- Kaplan, K. M., Shah, M. R. & Youm, T. (2010). Femoroacetabular impingement – diagnosis and treatment. Bulletin of the NYU hospital for joint diseases, 68(2), 70–75.
- Karol, L. A., Halliday, S. E. & Gourineni, P. (2000). Gait and function after intra-articular arthrodesis of the hip in adolescents. The Journal of bone and joint surgery. American volume, 82, 561–9.
- Knecht, A., Witzleb, W.-C., Beichler, T. & Günther, K.-P. (2004). [Functional results after surface replacement of the hip: comparison between dysplasia and idiopathic osteoarthritis]. Zeitschrift für Orthopädie und ihre Grenzgebiete, 142, 279–85.
- Konan, S., Rayan, F., Meermans, G., Witt, J. & Haddad, F. S. (2011). Validation of the classification system for acetabular chondral lesions identified at arthroscopy in patients with femoroacetabular impingement. The Journal of bone and joint surgery. British volume, 93, 332–6.
- Kovacevic, D., Mariscalco, M. & Goodwin, R. C. (2011). Injuries about the hip in the adolescent athlete. Sports medicine and arthroscopy review, 19, 64–74.
- Leibold, C. S., Schmaranzer, F., Tannast, M., Siebenrock, K. A., & Steppacher, S. (2019). Femoroazetabuläres Impingement – aktuelles Verständnis. Zeitschrift für Orthopädie und Unfallchirurgie, 157(03), 317–336.
- Lodhia, P., Slobogean, G. P., Noonan, V. K. & Gilbart, M. K. (2011). Patient-reported outcome instruments for femoroacetabular impingement and hip labral pathology: a systematic review of the clinimetric evidence. Arthroscopy: the journal of arthroscopic & related surgery, 27(2), 279–286.
- Longo, U. G., Franceschetti, E., Maffulli, N. & Denaro, V. (2010). Hip arthroscopy: state of the art. British medical bulletin, 96, 131–157.
- Lund, B., Soballe, K., Winge, S., Holmich, P., Jacobsen, S. & Lind, M. (2011). [Hip arthroscopy]. Ugeskrift for laeger, 173(3), 197–200.
- Macfarlane, R. J. & Haddad, F. S. (2010). The diagnosis and management of femoro-acetabular impingement. Annals of the Royal College of Surgeons of England, 92(5), 363–367.
- Martin, H. D., Kelly, B. T., Leunig, M., Philippon, M. J., Clohisy, J. C., Martin, R. L. et al. (2010). The pattern and technique in the clinical evaluation of the adult hip: the common physical examination tests of hip specialists. Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 26, 161–72.
- Mason, J. B., McCarthy, J. C., OtextquoterightDonnell, J., Barsoum, W., Mayor, M. B., Busconi, B. D. et al. (2003). Hip arthroscopy: surgical approach, positioning, and distraction. Clinical orthopaedics and related research, 29–37.
- Möckel, G., Löchel, J., & Wassilew, G. (2018). Impingement-Chirurgie als Prävention der Koxarthrose? Arthroskopie, 31(4), 299–302.
- Nepple, J. J., Carlisle, J. C., Nunley, R. M. & Clohisy, J. C. (2011). Clinical and radiographic predictors of intra-articular hip disease in arthroscopy. The American journal of sports medicine, 39, 296–303.
- Ng, V. Y. & Ellis, T. J. (2011). More than just a bump: cam-type femoroacetabular impingement and the evolution of the femoral neck. Hip international: the journal of clinical and experimental research on hip pathology and therapy, 21(1), 1–8.
- Nord, R. M. & Meislin, R. J. (2010). Hip arthroscopy in adults. Bulletin of the NYU hospital for joint diseases, 68(2), 97–102.
- Palmer, W. E. (2010). Femoroacetabular impingement: caution is warranted in making imaging-based assumptions and diagnoses. Radiology, 257(1), 4–7.
- Pattyn, C., Verdonk, R. & Audenaert, E. (2011). Hip arthroscopy in patients with painful hip following resurfacing arthroplasty. Knee surgery, sports traumatology, arthroscopy: official journal of the ESSKA.
- Samora, J. B., Ng, V. Y. & Ellis, T. J. (2011). Femoroacetabular impingement: a common cause of hip pain in young adults. Clinical journal of sport medicine, 21(1), 51–56.
- Schneider, M. M., Mohr, A., Reith, G., Zimmerer, A., Miehlke, W., & Sobau, C. (2017). Das femoroacetabuläre Impingement. Manuelle Medizin, 55(5), 254–264.
- Schoenecker, P. L., Clohisy, J. C., Millis, M. B. & Wenger, D. R. (2011). Surgical management of the problematic hip in adolescent and young adult patients. The Journal of the American Academy of Orthopaedic Surgeons, 19(5), 275–286.
- Stevens, M. S., Legay, D. A., Glazebrook, M. A. & Amirault, D. (2010). The evidence for hip arthroscopy: grading the current indications. Arthroscopy: the journal of arthroscopic & related surgery, 26(10), 1370–1383.
- Vaz, I. M., Castro, M., Cabete, S., Rocha, J. A. & Brito, I. (2009). [Hip pain in young adults – a case report and review of the literature]. Acta reumatológica portuguesa, 34(4), 656–662.
- Walter, W. L., Yeung, E. & Esposito, C. (2010). A review of squeaking hips. The Journal of the American Academy of Orthopaedic Surgeons, 18(6), 319–326.