- Lage und Funktion der Supraspinatussehne
- Ursachen und Risikofaktoren: Wie kommt es zu einem Riss der Supraspinatussehne?
- Symptome des Supraspinatussehnenrisses
- Konservative Behandlung der Supraspinatussehnen-Ruptur mit Übungen
- Operation: Naht der Supraspinatussehne
- Nachbehandlung nach einer Operation der Supraspinatussehne
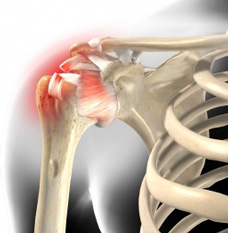 Die Abbildung zeigt einen Riss der Supraspinatussehne, die direkt unter dem knöchernen Schulterdach liegt. Verschleiß oder Verletzungen sind ursächlich für eine Ruptur dieser Sehne. © Viewmedica
Die Abbildung zeigt einen Riss der Supraspinatussehne, die direkt unter dem knöchernen Schulterdach liegt. Verschleiß oder Verletzungen sind ursächlich für eine Ruptur dieser Sehne. © Viewmedica
Von allen Sehnenrissen im Bereich der Schulter ist die Ruptur (Riss) der Sehne des Musculus Supraspinatus am häufigsten. Das liegt daran, dass diese zur Rotatorenmanschette gehörende Sehne durch ihre besondere Lage besonders von Verschleiß bedroht ist. Eine verschlissene (degenerierte) Sehne reißt leichter, wobei sowohl Teilrisse als auch komplette Rupturen möglich sind.
Bemerkbar macht sich eine Ruptur der Supraspinatussehne vor allem durch Schmerzen und Probleme beim Anheben des Arms. Kleine Risse können konservativ behandelt werden. Größere Rupturen erfordern oft eine Operation. Um die Funktion der Supraspinatussehne wiederherzustellen, kann der Schulterspezialist die Sehne z. B. durch eine operative Naht wieder befestigen. Manchmal reicht dies nicht aus, dann kommen Implantate oder eine Schulterprothese zum Einsatz.
Lage und Funktion der Supraspinatussehne
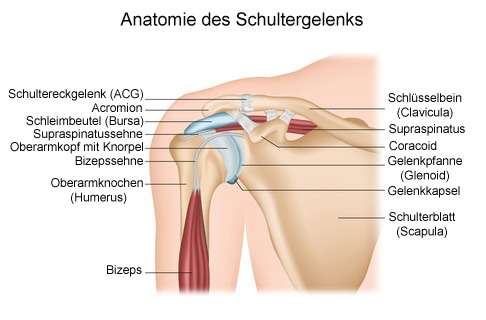 Die Supraspinatussehne verläuft vom Musculus supraspinatus unterhalb des Schlüsselbeins horizontal bis zu ihrer Ansatzstelle am Oberarmkopf. © bilderzwerg, fotolia
Die Supraspinatussehne verläuft vom Musculus supraspinatus unterhalb des Schlüsselbeins horizontal bis zu ihrer Ansatzstelle am Oberarmkopf. © bilderzwerg, fotolia
Die Schulter ist das beweglichste Gelenk des Menschen. Der Gelenkkopf des Oberarmknochens (Humerus) ist nicht fest in der Gelenkpfanne verankert. Vielmehr hält ein starker Muskelring das Schultergelenk in Position. Diese Rotatorenmanschette besteht aus vier Muskeln, deren Sehnen eine Kappe um das Schultergelenk bilden.
Die wichtigste dieser Sehnen ist die Supraspinatussehne. Sie umschließt den Oberarmkopf flächig wie eine Manschette und verläuft unter dem knöchernen Schulterdach und über dem Oberarmkopf und liegt dadurch zwischen zwei gegeneinander beweglichen Knochen.
Die Sehnen der Rotatorenmanschette halten den Oberarmkopf im Gelenk und zentrieren ihn bei der Bewegung in der Schulterpfanne. Zudem wird jede Bewegung des Oberarms im Schultergelenk – Rotation und Heben des Armes – über die Muskeln und Sehnen der Rotatorenmanschette gesteuert. Dem Musculus supraspinatus kommen insbesondere folgende Aufgaben zu:
- Abspreizen (Abduktion) des Armes im Schultergelenk bei einem Winkel von etwa 0 bis 15°, also in der Startphase der Armhebung.
- Stabilisierung des Arms beim Heben gegen Widerstand oder bei Wurfbewegungen.
- Spannung der Gelenkkapsel.
- Unterstützung anderer Muskeln bei der Außendrehung des Arms.
Ursachen und Risikofaktoren: Wie kommt es zu einem Riss der Supraspinatussehne?
In den meisten Fällen beruht ein Riss der Supraspinatussehne auf verschleißbedingten Veränderungen der Sehne. Nur selten reißt eine gesunde Sehne, dafür sind große mechanische Kräfte von außen erforderlich.
Verschleißbedingte Sehnenrisse
Durch ihre eingeengte Lage ist die Supraspinatussehne am häufigsten von allen Schultersehnen von der Degeneration (Verschleiß) durch das Impingementsyndrom betroffen. Der Verschleiß entsteht durch Anstoßen des Oberarmkopfs am Schulterdach beim Heben des Armes. Auf Dauer schwächt diese Bewegung das Gewebe der Sehne, es kommt zur Abnutzung, später auch zur Verkalkung und zu Mikrorissen in den Sehnenfasern.
Risikofaktoren für einen Riss der Supraspinatussehne
Der vorzeitige Verschleiß der Supraspinatussehne macht sie anfällig für Teilrisse und Risse. Auch geringfügig erscheinende Ereignisse wie ein plötzliches Abstützen mit den Händen, etwa bei einem Sturz, und Bagatellunfälle können bei einer degenerierten Sehne zu folgenschweren Verletzungen führen.
Die Wahrscheinlichkeit für einen Riss oder Teilriss der Supraspinatussehne steigt mit dem Verschleiß und daher auch mit dem Alter: Man geht davon aus, dass 50 % aller über 50-Jährigen bereits eine Degeneration bzw. Erkrankung der Supraspinatussehne mit Teilrupturen aufweisen.
Hat die Degeneration begonnen, wird der Riss immer größer, bis sich die Supraspinatussehne vollkommen aufgelöst hat. Eine Operation mit Sehnennaht ist dann meist nicht mehr möglich, da zu wenig gesundes Sehnengewebe vorhanden ist. Der Muskel degeneriert. Das heißt: Muskelfasern werden in Fett umgewandelt und der Muskel selbst verliert nach relativ kurzer Zeit jegliche Funktion. Man spricht daher auch von fettiger Degeneration. Anhand des Fettanteils im Supraspinatusmuskel, der sich mittels MRT (Magnetresonanztomografie) eindeutig bestimmen lässt, kann der Arzt das Alter einer Supraspinatusverletzung und den Grad der Ruptur sehr gut ablesen.
Unfallbedingte Sehnenruptur
Eine gesunde Supraspinatussehne reißt dagegen überaus selten. Möglich ist dies, wenn außergewöhnlich starke Kräfte auf die Schulter einwirken. Dies ist z. B. bei Motorrad- oder Skiunfällen mit Sturz auf den ausgestreckten Arm der Fall oder durch einen massiven Aufprall.
Partieller, subtotaler oder kompletter Riss?
Bei Rissen der Supraspinatussehne werden je nach Ausmaß drei Formen unterschieden:
- Partielle Ruptur oder Teilruptur: Die Sehne ist teilweise durchrissen, in der MRT-Aufnahme zeigt sich ein fokaler Defekt ohne vollständige Unterbrechung. Die Schmerzen entwickeln sich oft schleichend und sind belastungsabhängig, die Kraft bleibt häufig lange erhalten.
- Subtotale Ruptur: Der Riss ist fast vollständig, aber einige Sehnenfasern sind noch erhalten. Die Schmerzen sind dauerhaft und nachts, die Kraft ist vermindert.
- Komplette oder transmurale Ruptur: Die Sehne ist vollständig durchtrennt, was in der MRT-Aufnahme zu erkennen ist. Typisch sind starke Schmerzen dauerhaft und nachts, ebenso eine ausgeprägte Minderung der Kraft.
Externer Inhalt von youtube.com
Symptome bei Ruptur der Supraspinatussehne
 Beim seitlichen Abspreizen des Armes in die Horizontale treten die für eine Supraspinatussehnenruptur charakteristischen Schmerzen auf. © Gelenk-Klinik
Beim seitlichen Abspreizen des Armes in die Horizontale treten die für eine Supraspinatussehnenruptur charakteristischen Schmerzen auf. © Gelenk-Klinik
Die Beschwerden bei Ruptur der Supraspinatussehne hängen davon ab, ob sich das Geschehen schleichend auf dem Boden einer Degeneration entwickelt oder ob es sich um eine akute, z. B. unfallbedingte Verletzung handelt.
Häufiger sind verschleißbedingte Risse. Bei ihnen treten die Beschwerden nach und nach über Monate und Jahre hinweg auf und werden im Verlauf immer stärker.
- Meist beginnt es mit dumpfen, belastungsabhängigen Schmerzen seitlich und vorne am Schultergelenk. Insbesondere treten die Schulterschmerzen auf, wenn der Patient den Arm vom Körper weg in die horizontale Ebene hebt.
- Mit der Zeit nehmen die Schmerzen zu und werden oft ziehend und stechend. Häufig strahlen sie auch in den Nacken und den Arm aus, manchmal auch in die Halswirbelsäule.
- Bei fortgeschrittener Erkrankung schmerzt die Schulter auch in Ruhe und nachts.
- Mit der Zeit nimmt die Kraft im betroffenen Arm mehr und mehr ab.
Bei einer akuten Ruptur der Sehne durch einen Unfall oder massiven Aufprall kommt es meist zu einem plötzlichen, starken Schmerz, manchmal ist sogar ein reißendes Geräusch zu hören. Die Armschwäche setzt sofort ein, der Betroffene ist kaum in der Lage, den Arm zu heben. Wird die Ruptur nicht behandelt, nimmt der Patient meist eine Schonhaltung mit Ausweichbewegungen ein.
Wann sollte ich mit Schmerzen an der Supraspinatussehne zum Arzt?
Schäden an der Supraspinatussehne sollten frühzeitig diagnostiziert werden. Je weiter der Einriss der Sehne fortgeschritten ist, umso schwieriger wird die operative oder konservative Wiederherstellung.
Ob akute oder degenerative Ruptur: Ausweichbewegung und Schonhaltung führen meist zu massiven Verspannungen der Schulter-Nacken-Muskulatur bis hin zu Kopfschmerzen und Wirbelsäulenblockaden. Im weiteren Verlauf können die Schulterschmerzen unerträglich werden. Ausgelöst werden sie durch die verbliebenen Sehnenstümpfe, die jetzt im Schultergelenk einklemmen.
Folgen des Supraspinatussehnenrisses auf den Bewegungsablauf und das Schultergelenk
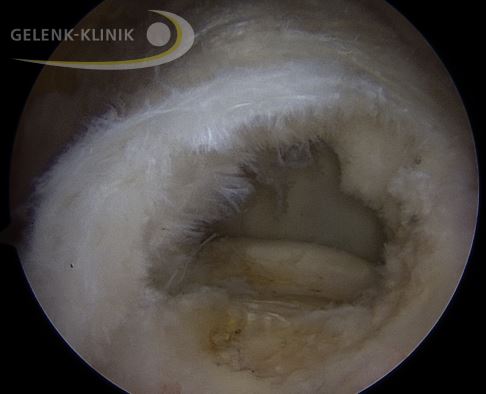 Das arthroskopische Bild zeigt einen vollständigen Riss der Supraspinatussehne. © Gelenk-Klinik
Das arthroskopische Bild zeigt einen vollständigen Riss der Supraspinatussehne. © Gelenk-Klinik
Nach vollständiger Ruptur verliert die Supraspinatussehne die Fähigkeit zur Zentrierung des Schultergelenks. Manche Patienten lernen mit Tricks und Ausweichbewegungen, den Arm weiterhin zu nutzen. Insbesondere durch Rotation des Schulterblattes unter gleichzeitiger Schonung des Schultergelenks kann der Patient die Schulter noch bewegen.
Durch das Ungleichgewicht der Muskeln und Sehnen infolge einer Verletzung der Supraspinatussehne entwickelt sich häufig eine chronische Entzündung des Schleimbeutels in der Schulter. Fehlt der Sehnenzug, tritt der Oberarmkopf höher. Bei jeder Bewegung reibt der Knochen des Oberarmkopfes am Knochen des Schulterdachs.
Infolge der Zerstörung der Rotatorenmanschette kommt es sehr rasch zur Abnutzung des Schultergelenkes (Glenohumeralgelenk). Wir sprechen dann von einer Defektarthropathie. Der Defekt der Supraspinatussehne schädigt also das Schultergelenk direkt.
Konservative Behandlung der Supraspinatussehnen-Ruptur mit Übungen
Ist die Supraspinatussehne teilweise oder vollständig gerissen, wächst sie nicht von alleine wieder zusammen. Bei kleinen degenerativen Rissen kann Physiotherapie helfen, die schmerzfreie Funktion der Schulter wiederherzustellen. Die Gelenkmobilisierung und die Verbesserung des funktionellen Ablaufs von Schulterbewegungen stehen dabei im Vordergrund. Dabei werden benachbarte Teile der Rotatorenmanschette (Musculus teres minor und Musculus infraspinatus) so auftrainiert, dass sie einen Teil der schulterzentrierenden Funktion der Supraspinatussehne übernehmen können.
Die konservative Therapie lässt sich dabei grob in drei Phasen unterteilen.
- Im ersten Schritt steht die Reduktion der Entzündung und der Schmerzen im Vordergrund.
- Übungen zur Verbesserung der Beweglichkeit und zunehmende Kräftigungsübungen stellen den Inhalt der zweiten Phase dar.
- Abschließend erfolgt die schrittweise Wiedereingliederung in sportliche und arbeitsrelevante Tätigkeiten.
Im Folgenden führen wir exemplarisch sinnvolle Übungen für die einzelnen Stadien auf. Da die Einflussfaktoren und Vorbelastungen der Schulter und der Zustand der Supraspinatussehne von Patient zu Patient sehr unterschiedlich sind, können wir an dieser Stelle keine verbindlichen Aussagen über die Dauer der einzelnen Stadien treffen. Klären Sie deshalb mit Ihrem Arzt oder Physiotherapeuten, ab welchem Zeitraum Sie Bewegungen im endgradigen Bereich und gegen Widerstände durchführen können.
1. Phase: Reduktion der Schmerzen und der Entzündung
In dieser Phase kommen Bewegungsübungen rund um den Schultergürtel zum Einsatz, welche die Schulter nicht belasten. Dabei kann die Schwerkraft unterstützend wirken. Bei der Durchführung der Übungen sollten keine Schmerzen auftreten. Für einen guten Erfolg führen Sie die Übungen einmal täglich durch.
Übung 1: Schultern hoch- und runterziehen
Ausgangsstellung: Stand oder Sitz; die Arme hängen locker neben dem Körper.
Durchführung: Ziehen Sie die Schultern Richtung Ohren und senken Sie sie anschließend wieder ab.
 Ausgangsstellung: Die Arme hängen locker neben dem Körper. © Gelenk-Klinik
Ausgangsstellung: Die Arme hängen locker neben dem Körper. © Gelenk-Klinik
 Ziehen Sie die Schultern nach oben. © Gelenk-Klinik
Ziehen Sie die Schultern nach oben. © Gelenk-Klinik
Alternative: Durchführung mit Gewichten
Hilfsmittel: Zwei Gewichte/Wasserflaschen o. Ä. von jeweils 0,5 Kilogramm.
 Ausgangsstellung. © Gelenk-Klinik
Ausgangsstellung. © Gelenk-Klinik
 Ziehen Sie die Schultern mit den Gewichten nach oben. © Gelenk-Klinik
Ziehen Sie die Schultern mit den Gewichten nach oben. © Gelenk-Klinik
Übung 2: Schulterkreisen
 Kreisen Sie abwechselnd mit der rechten und linken Schulter. © Gelenk-Klinik
Kreisen Sie abwechselnd mit der rechten und linken Schulter. © Gelenk-Klinik
 Bewegen Sie die Schultern nach hinten unten. © Gelenk-Klinik
Bewegen Sie die Schultern nach hinten unten. © Gelenk-Klinik
Ausgangsstellung: Stand oder Sitz; die Arme hängen locker neben dem Körper.
Durchführung: Führen Sie mit Ihren Schultern eine Kreisbewegung nach hinten aus. Die Arme bleiben dabei locker hängen. Die Bewegung kommt aus den Schultern. Betonen Sie bei der Kreisbewegung die Bewegung nach hinten unten.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie drei Sets mit jeweils 30 Sekunden Pause dazwischen.
Übung 3: Pendeln
 Lassen Sie den Arm langsam von vorne nach hinten pendeln. © Gelenk-Klinik
Lassen Sie den Arm langsam von vorne nach hinten pendeln. © Gelenk-Klinik
Hilfsmittel: Ein Gewicht/Wasserflasche o. Ä. von 0,5 Kilogramm.
Ausgangsstellung: Stehen Sie mit leicht vorgebeugtem Oberkörper neben einem Tisch. Stützen Sie sich mit dem gesunden Arm auf dem Tisch ab. In der Hand des betroffenen Armes halten Sie das Gewicht.
Durchführung: Führen Sie nun leichte Pendelbewegungen nach vorne und hinten aus.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
2. Phase: Erweiterung der Bewegung und Kräftigungsübungen
In der zweiten Phase können zunehmend bewegungserweiternde und kräftigende Übungen eingesetzt werden. Die Zentrierung des Oberarmkopfes und die Stabilisierung sowie funktionelle Beübung des Schulterblattes sind wichtige Zielsetzungen dieser Phase. Vor der Durchführung dieser Übungen sprechen Sie mit Ihrem Arzt oder Therapeuten, ob Sie Bewegungen im endgradigen Bereich und gegen Widerstände durchführen können. Bei der Durchführung der Übungen sollten keine Schmerzen auftreten.
Bewegungsübungen
Übung 4: Unterstütztes Strecken des Armes
 Streckung des Armes auf einer Tischplatte. © Gelenk-Klinik
Streckung des Armes auf einer Tischplatte. © Gelenk-Klinik
Ausgangsstellung: Sitzen Sie aufrecht an einem Tisch. Der betroffene Arm liegt auf einem Handtuch/Staubtuch o. Ä., um eine gute Rutschfähigkeit zu gewährleisten.
Durchführung: Strecken Sie langsam den betroffenen Arm auf dem Tisch aus. Dabei beugen Sie den Oberkörper nach vorne, um die Streckung zu verstärken. Richten Sie sich anschließend wieder auf. Der Arm bleibt immer in Kontakt mit dem Tisch und wird zu keinem Zeitpunkt abgehoben.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
Übung 5: Wände krabbeln
Ausgangsstellung: Stehen Sie mit dem Gesicht zu einer Wand. Setzen Sie die Hand des betroffenen Armes an der Wand ab.
Durchführung: “Krabbeln” Sie nun mit den Fingern der Hand an der Wand aufwärts, bis Sie zu Ihrer maximalen Streckung in der Schulter gelangen und anschließend auf die gleiche Weise wieder zurück. Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
 Ausgangsstellung: Das Gesicht zeigt zur Wand. © Gelenk-Klinik
Ausgangsstellung: Das Gesicht zeigt zur Wand. © Gelenk-Klinik
 In der Endposition ist die Schulter maximal gestreckt. © Gelenk-Klinik
In der Endposition ist die Schulter maximal gestreckt. © Gelenk-Klinik
Übung 6: Unterstütztes Abspreizen des Armes
 Seitliches Abspreizen des Armes. © Gelenk-Klinik
Seitliches Abspreizen des Armes. © Gelenk-Klinik
Ausgangsstellung: Sitzen Sie aufrecht an einem Tisch. Der betroffene Arm liegt auf einem Handtuch/Staubtuch o. Ä., um eine gute Rutschfähigkeit zu gewährleisten.
Durchführung: Spreizen Sie den Arm langsam zur Seite ab. Dabei beugen Sie den Oberkörper seitlich über den Tisch, um die Bewegung zu erweitern. Kehren Sie in die Ausgangsposition zurück. Der Arm wird nicht abgehoben, sondern bleibt immer in Kontakt mit dem Tisch.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
Kräftigungsübungen
Übung 7: Außenrotation gegen Widerstand
Übungsziel: Aktivierung der Außenrotatorenmuskeln zur Schulterzentrierung.
Ausgangsstellung: Stehen Sie aufrecht. Halten Sie ein Gymnastikband etwas weniger als schulterbreit und leicht gespannt in den Händen. Die Ellenbogen sind dicht am Körper und 90 Grad angewinkelt.
Durchführung: Ziehen Sie das Gymnastikband auseinander, indem Sie die Arme nach außen drehen und die Schulterblätter nach hinten und unten ziehen. Achten Sie dabei darauf, dass Ihre Ellenbogen weiterhin dicht am Körper bleiben und nicht zur Seite abweichen. Kehren Sie anschließend in die Ausgangsposition zurück. Geben Sie dabei kontrolliert dem Zug des Bandes nach.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
 Die Ellenbogen sind in 90 Grad angewinkelt. © Gelenk-Klinik
Die Ellenbogen sind in 90 Grad angewinkelt. © Gelenk-Klinik
 Ziehen Sie das Gymnastikband auseinander. © Gelenk-Klinik
Ziehen Sie das Gymnastikband auseinander. © Gelenk-Klinik
Variante: Außenrotation ohne Widerstand
Sie können die vorherige Übung zunächst auch ohne Theraband durchführen.
 Übung: Außenrotation ohne Widerstand. © Gelenk-Klinik
Übung: Außenrotation ohne Widerstand. © Gelenk-Klinik
Übung 8: Pull down mit gestreckten Armen
Übungsziel: Aktivierung der Extensoren- und Außenrotatorenmuskeln.
Ausgangsstellung: Ein Gymnastikband ist sicher und fest in höherer Position vor Ihnen befestigt (z. B. in einem Türspalt). Die Enden des leicht gespannten Gymnastikbandes halten Sie in den Händen. Beugen Sie nun Ihren Oberkörper aus der Hüfte nach vorne und gehen Sie dabei leicht in die Knie.
Durchführung: Ziehen Sie Ihre gestreckten Arme gegen den Widerstand des Bandes nach unten, bis sich Ihre Hände auf Höhe Ihrer Hüfte befinden. Achten Sie darauf, dass Ihre Arme während des gesamten Bewegungsweges gestreckt bleiben und kein Hohlkreuz im Rücken entsteht. Kehren Sie anschließend in die Ausgangsposition zurück. Geben Sie dabei kontrolliert dem Zug des Bandes nach. Sie können zusätzlich die Außenrotatoren aktivieren, indem Sie die Hände während der Ausführung nach außen drehen und die Schulterblätter nach hinten unten ziehen.
Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
 Das Gymnastikband ist leicht gespannt. © Gelenk-Klinik
Das Gymnastikband ist leicht gespannt. © Gelenk-Klinik
 Achten Sie darauf, dass die Arme während der gesamten Bewegung gestreckt bleiben. © Gelenk-Klinik
Achten Sie darauf, dass die Arme während der gesamten Bewegung gestreckt bleiben. © Gelenk-Klinik
Übung 9: Adduktion (Arm heranziehen)
Übungsziel: Aktivierung der Adduktorenmuskeln.
Ausgangsstellung: Befestigen Sie ein Band sicher und hoch vor sich. Eine Möglichkeit besteht darin, es in der Tür einzuklemmen. Stehen Sie seitlich mit dem betroffenen Arm zur Wand/Tür.
Durchführung: Greifen Sie das Band so, dass sie mit leicht abgespreiztem Arm etwas Spannung auf dem Band haben. Ziehen Sie nun den Arm seitlich an den Körper. Halten Sie die Position für ca. 5 Sekunden. Kehren Sie in die Ausgangsposition zurück. Geben Sie dabei kontrolliert dem Zug des Bandes nach. Wiederholen Sie diese Übung 15-mal. Absolvieren Sie 3 Sets mit jeweils 30 Sekunden Pause dazwischen.
 Schulter gegen Widerstand nach unten ziehen. © Gelenk-Klinik.de
Schulter gegen Widerstand nach unten ziehen. © Gelenk-Klinik.de
Übung 10: Wegdrücken von der Wand
Ausgangsstellung: Stand vor der Wand; das Gesicht ist der Wand zugekehrt. Stützen Sie sich mit beiden Armen gestreckt an der Wand ab.
Durchführung: Drücken Sie den oberen Rücken von der Wand weg, indem Sie versuchen, den Brustkorb so weit wie möglich von Ihren Händen wegzustemmen. Die Bewegung kommt aus den Schulterblättern und ist sehr klein. Sie spüren, wie sich die Schulterblätter auseinanderbewegen. Halten Sie diese Position kurz und lassen sich wieder zurücksinken.
 Stützen Sie sich mit beiden Armen an der Wand ab. © Gelenk-Klinik
Stützen Sie sich mit beiden Armen an der Wand ab. © Gelenk-Klinik
 Drücken Sie Ihren Brustkorb von den Händen weg. Die Schulterblätter bewegen sich auseinander. © Gelenk-Klinik
Drücken Sie Ihren Brustkorb von den Händen weg. Die Schulterblätter bewegen sich auseinander. © Gelenk-Klinik
3. Phase: Wiedereingliederung in sportliche Tätigkeiten
Die schrittweise Wiedereingliederung in sportliche Tätigkeiten sollte weiterhin durch die regelmäßige Durchführung der Übungen zur Kräftigung der schulterzentrierenden und -stabilisierenden Muskulatur begleitet werden (mindestens 2-mal pro Woche). Weitere passende Übungen, u. a. zur Schulterblattkontrolle, finden Sie auf unserer Webseite zur Schleimbeutelentzündung der Schulter, zur Schulterarthrose und zu Schulterschmerzen.
Operation: Naht der Supraspinatussehne
Nach einem Riss der Supraspinatussehne kann die Schulter ohne Naht (Rekonstruktion) nie mehr ”normal” funktionieren. Daher wird der Schulterspezialist versuchen, die Supraspinatussehne wieder anzunähen. Die Naht hat zwei Ziele:
- Die Supraspinatussehne soll wieder stabil werden und als flächige Haube den Oberarmkopf abdecken. Dafür werden die Fragmente der Sehne zusammengefasst und genäht.
- Die Supraspinatussehne soll wieder stabil am Oberarmknochen (Humeruskopf) verankert sein. Dafür wird eine spezielle Faden-Anker-Methode angewendet, um die Verbindung wiederherzustellen.
Wie ist die Prognose nach einer Naht der Supraspinatussehne?
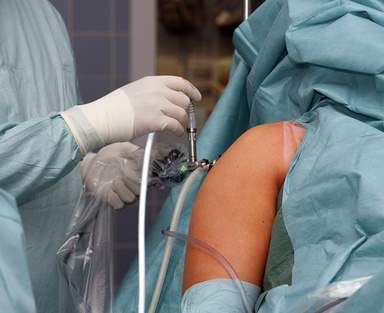 Der Schulterspezialist kann den Riss der Supraspinatussehne im Frühstadium noch arthroskopisch (minimalinvasiv) operieren. Dabei setzt er einen Nahtanker, der die Rotatorenmanschette wieder stabil im Oberarmknochen verankert. © Fotolia
Der Schulterspezialist kann den Riss der Supraspinatussehne im Frühstadium noch arthroskopisch (minimalinvasiv) operieren. Dabei setzt er einen Nahtanker, der die Rotatorenmanschette wieder stabil im Oberarmknochen verankert. © Fotolia
Die frühzeitige Erkennung der Sehnenruptur ist unabdingbar, um sie arthroskopisch behandeln zu können. Dabei näht der Operateur durch mehrere kleine Hautschnitte die abgerissene Supraspinatussehne wieder an. Dieser Eingriff wirkt der fortschreitenden Gelenkzerstörung und dem Verlust der Armhebefunktion mit den daraus resultierenden Schmerzen entgegen. Leider wird dies oft versäumt, sodass der Schulterverschleiß (Schulterarthrose) eine häufige Folge der Supraspinatussehnenruptur ist.
Lösungsmöglichkeiten bei irreversibler Schädigung der Supraspinatussehne
Bei irreversibler Schädigung kann auch eine Naht die Supraspinatussehne nicht mehr rekonstruieren. Betroffene haben dann nicht mehr die Möglichkeit, durch Physiotherapie die zentrierende Funktion der anderen Bestandteile der Rotatorenmanschette (Musculus infraspinatus und Musculus teres minor) zu trainieren. Mithilfe eines besonderen Implantates kann aber über mehrere Monate die Funktion der Supraspinatussehne kompensiert werden.
Wie ein Ballon liegt dieser Platzhalter im subakromialen (unter dem Schulterdach liegenden) Raum. Er wird mit physiologischer Kochsalzlösung gefüllt und hilft bei der Zentrierung des Schultergelenks. Das nach etwa zwei Jahren selbstauflösende Implantat verschafft den Patienten mit einer Ruptur (Riss) der Supraspinatussehne die Zeit für eine gelenkzentrierende physiotherapeutische Behandlung der Schulter. Dieses sogenannte Inspace™-Implantat kann minimalinvasiv (arthroskopisch) eingebracht werden. Danach ist bei den meisten Patienten die Schulter wieder hinreichend stabil.
"Inverse Schulterprothese" bei Zerstörung der Supraspinatussehne
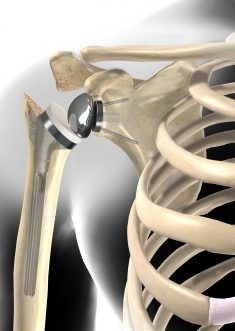 Bei einer Supraspinatusruptur hilft eine spezielle inverse Schulterprothese. Dabei ist die Gelenkpfanne am Oberarmkopf angebracht und der Kopf des Gelenks am Schulterblatt.
Bei einer Supraspinatusruptur hilft eine spezielle inverse Schulterprothese. Dabei ist die Gelenkpfanne am Oberarmkopf angebracht und der Kopf des Gelenks am Schulterblatt.
Wenn eine Operation die Funktion der Schulter nicht mehr verbessern kann und die Defektarthropathie (Erkrankung des Schultergelenks) voranschreitet, ist meist nur noch eine Reduktion der Schmerzen möglich. Die folgende Abnutzung des Schultergelenks kann schließlich mit einer Schulterprothese (künstliches Schultergelenk) behandelt werden. Weil dem Schultergelenk "Getriebe" (Sehne) und "Motor" (Muskel) fehlen, benötigt man eine besondere Schulterprothese, die genau für diesen Fall der defekten Supraspinatussehne konzipiert wurde: die inverse Schulterprothese. Das Besondere an dieser Prothese ist, dass die Positionen von Gelenkpfanne und Oberarmkopf vertauscht sind.
Nachbehandlung nach einer Operation der Supraspinatussehne
In den ersten Tagen nach der Operation sollten Sie Ihre Schulter schonen und gut kühlen. Vermeiden Sie Bewegungen, die die Supraspinatussehne auf Spannung bringen. Dies ist beispielsweise beim Heben des Armes der Fall. Sie können eine Orthese tragen, welche die aktive Bewegung der Schulter limitiert. Die Ruhigstellung sollte für ca. 4 bis 6 Wochen erfolgen.
Eine physiotherapeutische Begleitung des Patienten für etwa drei Monate nach der Operation ist sinnvoll. Bei der Krankengymnastik lernen Sie, die Hand und den Ellenbogen zu mobilisieren. Zudem führt der Physiotherapeut mit Ihnen Übungen durch, die den Muskeltonus in der Schulter regulieren und den Supraspinatusmuskel entlasten.
Literaturangaben
- Spezialgebiete aus der Schulter- und Ellenbogenchirurgie 2: Update 2006 (German Edition). (1. ed). Steinkopff.
- Baysal, D., Balyk, R., Otto, D., Luciak-Corea, C. & Beaupre, L. (2005). Functional outcome and health-related quality of life after surgical repair of full-thickness rotator cuff tear using a mini-open technique. The American journal of sports medicine, 33, 1346–55.
- Chiang, E.-R., Ma, H.-L., Wang, S.-T., Hung, S.-C. & Chen, T.-H. (2009). Arthroscopic treatment for pigmented villonodular synovitis of the shoulder associated with massive rotator cuff tear. Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 25, 716–21.
- Daecke, W., Kusnierczak, D. & Loew, M. (2002). [Extracorporeal shockwave therapy (ESWT) in tendinosis calcarea of the rotator cuff. Long-term results and efficacy]. Der Orthopäde, 31, 645–51.
- Drake, G. N., D. P. & Edwards, T. B. (2010). Indications for reverse total shoulder arthroplasty in rotator cuff disease. Clinical orthopaedics and related research, 468, 1526–33.
- Echtermeyer, V. & Bartsch, S. (2005). Praxisbuch Schulter : Verletzungen und Erkrankungen systematisch diagnostizieren, therapieren, begutachten, 10 Tabellen. Thieme.
- Georgousis, H., van Bevern, T., & Bachmann, J. (2019). Schultergelenke – Indikationen operativer Behandlung in einer hochkomplexen Region. Deutsche Zeitschrift für Akupunktur, 62(2), 128–131.
- Gohlke, F. & Hedtmann, A. (2002). Handbuch Orthopädie, Schulter. Thieme, Stuttgart.
- Haeni, D., Müller, A. M., & Tamborrini, G. (2017). Schulterschmerzen: Was tun bei einer symptomatischen, degenerativen Rotatorenmanschettenruptur? Praxis.
- Kloth, J. K., Zeifang, F., Rehnitz, C., & Raiss, P. (2017). Bildgebung des Schultergelenkes und der Rotatorenmanschette. Kompendium Orthopädische Bildgebung, 73–98. Springer, Berlin, Heidelberg.
- Kluger, R., Mayrhofer, R., Kröner, A., Pabinger, C., Pärtan, G., Hruby, W. et al. (2003). Sonographic versus magnetic resonance arthrographic evaluation of full-thickness rotator cuff tears in millimeters. Journal of shoulder and elbow surgery/American Shoulder and Elbow Surgeons ... [et al.], 12, 110–6.
- Kuhn, J. E. (2009). Exercise in the treatment of rotator cuff impingement: a systematic review and a synthesized evidence-based rehabilitation protocol. Journal of shoulder and elbow surgery/American Shoulder and Elbow Surgeons ... [et al.], 18(1), 138–160.
- Nho, S. J., Slabaugh, M. A., Seroyer, S. T., Grumet, R. C., Wilson, J. B., Verma, N. N. et al. (2009). Does the literature support double-row suture anchor fixation for arthroscopic rotator cuff repair? A systematic review comparing double-row and single-row suture anchor configuration. Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 25, 1319–28.
- Nho, S. J., Frank, R. M., Thiel, G. S., Wang, F. C., Wang, V. M., Provencher, M. T. et al. (2010). A Biomechanical Analysis of Anterior Bankart Repair Using Suture Anchors. The American journal of sports medicine.
- Ozaki, J., Nakagawa, Y., Sakurai, G. & Tamai, S. (1989). Recalcitrant chronic adhesive capsulitis of the shoulder. Role of contracture of the coracohumeral ligament and rotator interval in pathogenesis and treatment. The Journal of bone and joint surgery. American volume, 71, 1511–5.
- Peetrons, P., Rasmussen, O. S., Creteur, V. & Chhem, R. K. (2001). Ultrasound of the shoulder joint: non "rotator cuff" lesions. European journal of ultrasound, 14(1), 11–19.
- Rupp, S., Seil, R. & Kohn, D. (2000). [Tendinosis calcarea of the rotator cuff]. Der Orthopäde, 29, 852–67.
- Schofer, M. D., Hinrichs, F., Peterlein, C. D., Arendt, M. & Schmitt, J. (2009). High- versus low-energy extracorporeal shock wave therapy of rotator cuff tendinopathy: a prospective, randomised, controlled study. Acta orthopaedica Belgica, 75, 452–8.
- Takase, K., Yamamoto, K. & Imakiire, A. (2004). Therapeutic results of acromioclavicular joint dislocation complicated by rotator cuff tear. Journal of orthopaedic surgery (Hong Kong), 12(1), 96–101.
- Waldt, S., Bruegel, M., Mueller, D., Holzapfel, K., Imhoff, A. B., Rummeny, E. J. et al. (2007). Rotator cuff tears: assessment with MR arthrography in 275 patients with arthroscopic correlation. European radiology, 17, 491–8.
- Wieser, K., Bouaicha, S., & Grubhofer, F. (2019). Rotatorenmanschettenruptur: Wann ist die konservative und wann die operative Therapie indiziert? Praxis.
- Zingg, P. O., Jost, B., Sukthankar, A., Buhler, M., Pfirrmann, C. W. & Gerber, C. (2007). Clinical and structural outcomes of nonoperative management of massive rotator cuff tears. The Journal of bone and joint surgery. American volume, 89, 1928–34.
- De Jesus, J. O., Parker, L., Frangos, A. J. & Nazarian, L. N. (2009). Accuracy of MRI, MR arthrography, and ultrasound in the diagnosis of rotator cuff tears: a meta-analysis. AJR. American journal of roentgenology, 192, 1701–7.
- Van der Heijden, G. J. (1999). Shoulder disorders: a state-of-the-art review. Baillièretextquoterights best practice & research. Clinical rheumatology, 13, 287–309.




