- Beschwerden bei einer Beinachsenfehlstellung
- Ursachen: Wie entstehen X-Beine?
- Ursachen: Wie entstehen O-Beine?
- Diagnose: Wie lassen sich X-Beine oder O-Beine feststellen?
- Behandlung: Was kann man gegen X-Beine bzw. O-Beine tun?
- Ab wann müssen X-Beine oder O-Beine operiert werden?
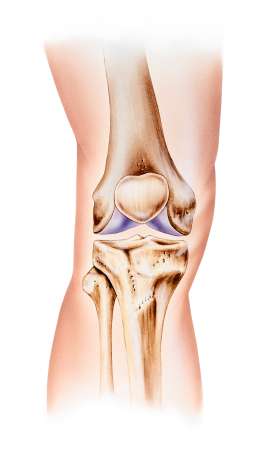 Bei einer geraden Beinachse wird die Knorpelfläche im Knie gleichmäßig belastet. © istockphotos.com/MedicalArtInc
Bei einer geraden Beinachse wird die Knorpelfläche im Knie gleichmäßig belastet. © istockphotos.com/MedicalArtInc
Eine Fehlstellung der Beinachsen im Kniegelenk ist eine der wichtigsten Ursachen von Kniearthrose. Die Fehlstellung ist als X-Bein oder O-Bein sichtbar.
X-Beine (Genu valgum) überlasten den äußeren Meniskus und den äußeren Anteil (Kompartiment) des Kniegelenks. Das führt langfristig zu einer lateralen (äußeren) Kniearthrose (Gonarthrose).
Bei O-Beinen (Genu varum) wird das innere Kniekompartiment überlastet. Die Folge ist eine mediale (innere) Kniearthrose. Eine Knorpeltherapie reicht bei Fehlstellungen im Kniegelenk nicht aus. Die Fehlbelastung kann von den Kniespezialisten durch eine chirurgische Knochenumstellung im Kniegelenk ausgeglichen werden. Man spricht von einer Umstellungsosteotomie des Kniegelenks.
Beschwerden bei einer Beinachsenfehlstellung
Eine beginnende Beinachsenfehlstellung verläuft meist symptomlos. Viele Betroffene wissen nicht, dass sie an einem O-Bein oder X-Bein leiden. Erst bei zunehmender Fehlstellung kommt es nach Jahren zur einseitigen Abnutzung der Gelenkfläche im vermehrt belasteten Bereich des Kniegelenks. Patienten mit X-Beinen haben dadurch Knieschmerzen außen, während O-Beine zu Knieschmerzen innen führen. Zusätzlich ist eine Schädigung der Menisken möglich.
Aufgrund der veränderten Belastung kommt es häufig zu Knochenödemen (Flüssigkeitsansammlung im Knochen), die ebenfalls zu heftigen Knieschmerzen führen. Betroffene leiden meist unter Anlaufschmerzen und Schmerzen bei kaltem Wetter. Die Knieschmerzen schränken die Patienten im Alltag und beim Sport enorm ein.
Ursachen: Wie entstehen X-Beine?
- Vitamin-D-Mangel (Rachitis)
- Knick-Senkfuß
- Knochendysplasie (Veränderung der Knochensubstanz)
- Trauma/Unfall
- Übergewicht
- Fehlhaltung
- Wachstumsstörung
- Hypogonadismus (Testosteronmangel)
- Adduktionskontraktur der Hüfte
- Hüftgelenksluxation (bei einseitiger Fehlstellung)
- Tumore/Metastasen
- Stoffwechselstörungen
Im Säuglingsalter ist eine leichte Varusstellung der Beine (O-Beine) normal. Kleinkinder entwickeln zwischen dem 2. und 5. Lebensjahr hingegen eine leichte Valgusstellung (X-Beine). Erst später stellt sich die Beinachse gerade. Achsfehlstellungen der Beine bei Kindern und Babys sind also physiologisch.
Bei Erwachsenen gehen X- oder O-Beine auf eine angeborene oder erworbene Ursache zurück. Während sich die Beinachsenfehlstellung im Kindesalter noch auswachsen kann, ist das bei Erwachsenen nicht mehr möglich.
Ursachen: Wie entstehen O-Beine?
- Störung im Bereich der Epiphysen (Wachstumsfuge)
- Unfall
- Vitamin-D-Mangel (Rachitis)
- Blount-Krankheit (Deformation des Schienbeins durch Wachstumsstörung)
- Hüftarthrodese in abgespreizter Stellung (Abduktion)
- Lähmung
- Tumore/Metastasen
- Pes equinovarus (Klumpfuß)
- Übergewicht
- Fehlhaltung
- Stoffwechselstörungen
Ursächlich ist in vielen Fällen ein Vitamin-D-Mangel (Rachitis) im Säuglingsalter. Der Knochen braucht Vitamin D, um Kalzium einzubauen. Bei einem Vitamin-D-Mangel kann der Knochen sich nicht richtig entwickeln und wird weich. Fehlstellungen wie X- oder O-Beine sind die Folge, da der Knochen sich unter der Gewichtsbelastung verformt.
Weitere mögliche Ursachen für veränderte Beinachsen sind Unfälle mit Knochenbrüchen, Störungen der Epiphysenfuge (Wachstumsfuge) oder Übergewicht.
X- und O-Bein als Folge von Fußfehlstellungen
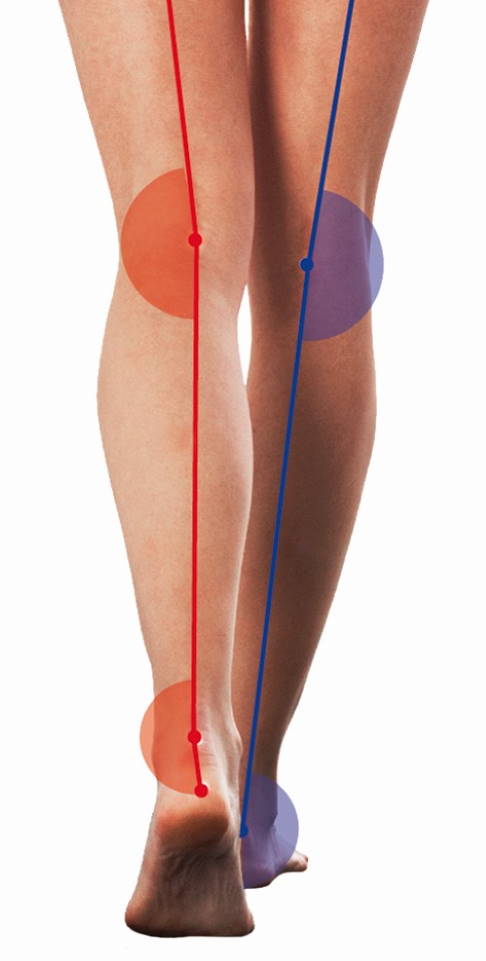 Mittels orthopädischer Ganganalyse untersucht der Arzt die Beinachsen und erkennt mögliche Fußfehlstellungen. © DIERS
Mittels orthopädischer Ganganalyse untersucht der Arzt die Beinachsen und erkennt mögliche Fußfehlstellungen. © DIERS
Fußfehlstellungen wirken sich auf die Statik des gesamten Bewegungsapparates aus. Da das Kniegelenk versucht, die Fußfehlstellung zu kompensieren, kann sich eine Beinachsenfehlstellung entwickeln. Häufige Fußfehlstellungen sind beispielsweise der Knick-Senkfuß oder der Hohlfuß.
Andersrum wirkt sich die Beinachse auf die Kraft aus, die der Fuß auf den Boden ausübt. X- oder O-Bein-Fehlstellungen können also auch ursächlich für Fußfehlstellungen sein. Es resultiert eine veränderte Belastung der Fuß- und Sprunggelenke, die zu Folgeschäden wie Arthrose führen kann.
Eine dynamische Ganganalyse kann das Knie in die Untersuchung des Abrollvorgangs des Fußes einbeziehen. Über aufgeklebte Messpunkte, die das System mittels Kameras beim Gehen auf dem Laufband scannt, beurteilt der Orthopäde die gesamte Bewegungskette der unteren Extremität. Diese Untersuchung ergänzt das Röntgenbild, welches die knöcherne Situation lediglich statisch abbilden kann.
Warum haben Frauen X-Beine?
 Bei X-Beinen stehen die Oberschenkelknochen nach innen. © samunella, Adobe Stock
Bei X-Beinen stehen die Oberschenkelknochen nach innen. © samunella, Adobe Stock
Frauen haben tendenziell ein breiteres Becken als Männer. Die Beinachse weist daher eine leichte Valgisierung auf. Das bedeutet, dass der Oberschenkelknochen im Hüftgelenk nach innen steht.
Warum haben Fußballer O-Beine?
 Bei vielen Fußballern krümmen sich die Beine nach einiger Zeit in die typische O-Bein-Form. © gballgiggs, Adobe Stock
Bei vielen Fußballern krümmen sich die Beine nach einiger Zeit in die typische O-Bein-Form. © gballgiggs, Adobe Stock
Viele Fußballer, vor allem im Leistungsbereich, haben ein Genu varum (O-Beine). Grund dafür ist die verstärkte Belastung, die beim Passen und Schießen auf den Muskelapparat des Beines wirkt. Die fußballtypischen Bewegungsmuster belasten die Muskeln auf der Innenseite des Beines mehr als die Muskeln auf der Beinaußenseite. Die kräftigeren Muskeln ziehen das Bein in die typische O-Form.
Diagnose: Wie lassen sich X-Beine oder O-Beine feststellen?
Eine X-Bein-Fehlstellung (Genu valgum) zeigt sich bei der klinischen Untersuchung durch einen vergrößerten Abstand der Innenknöchel. Der Unterschenkel ist dabei nach außen gedreht. Für die Blickdiagnose des O-Beins (Genu varum) ist der Abstand der Kniegelenke zueinander relevant. Dieser ist bei einem O-Bein vergrößert. Der Unterschenkel ist dabei nach innen rotiert.
Zudem erfragt der Arzt in der Anamnese, ob der Patient unter Schmerzen leidet. Anzeichen für eine X-Fehlstellung sind Knieschmerzen außen. Bei O-Beinen schmerzt das Kniegelenk auf der Innenseite. Eine beginnende Kniearthrose (Gonarthrose) äußert sich zudem durch Anlaufschmerzen.
Wenn die Fehlstellung noch nicht sehr ausgeprägt ist und der Patient keine Beschwerden äußert, ist sie durch eine Blickdiagnose möglicherweise noch nicht erkennbar. Daher ist ein Röntgenbild erforderlich, auf dem sich die Beinachse exakt bestimmen lässt. Dieses Röntgenbild hilft auch bei der Planung einer möglicherweise erforderlichen Operation.
Behandlung: Was kann man gegen X-Beine bzw. O-Beine tun?
Konservative Maßnahmen bei X- oder O-Beinen:
- O-Bein: Schuhe mit Außenranderhöhung
- X-Bein: Schuhe mit Innenranderhöhung
Im Gegensatz zu kindlichen Beinachsenfehlstellungen hilft Abwarten im Erwachsenenalter nicht, da das Wachstum die Fehlstellung nicht ausgleichen kann. Bei einem beginnenden O- bzw. X-Bein kann eine orthopädietechnische Versorgung mit Einlagen oder speziellem Schuhwerk sinnvoll sein. Eine physiotherapeutische Behandlung zum Muskelaufbau an Knie, Oberschenkel und Hüfte ist zudem empfehlenswert. Bestehen bereits entzündliche Veränderungen im Kniegelenk, die auf die vermehrte Belastung zurückzuführen sind, können Maßnahmen wie Hyaluronsäureinjektionen oder Eigenbluttherapien ausprobiert werden. Zudem sollte der Betroffene Übergewicht und schweres Heben vermeiden, um das Kniegelenk nicht zusätzlich zu belasten.
Eine fortgeschrittene Achsfehlstellung erfordert stets eine operative Knochenumstellung (Osteotomie), damit es nicht zu Folgeschäden wie Arthrose kommt.
Wie kann eine Umstellungsosteotomie X- oder O-Beinen entgegenwirken?
Die Umstellungsosteotomie des Kniegelenks ist vergleichbar mit dem Begriff des sog. negativen Radsturzes aus der Fahrzeugtechnik. Dabei steht das Rad nicht in der optimalen Neigung zur Längsachse der Fahrbahnebene eines Fahrzeugs. Die Reifen verschleißen einseitig und weisen eine verminderte Laufleistung auf. Ohne Korrektur der Radstellung löst das Auswechseln des Reifens das Problem nicht. Auch der neue Reifen würde ungleichmäßig abnutzen.
Nur durch eine Achskorrektur lässt sich eine gleichmäßige Druckverteilung der Auflageflächen erreichen. In der Orthopädie ist die Beseitigung der Achsfehlstellung zur Verhinderung von vorzeitigem Gelenkverschleiß häufig schon dann angezeigt, wenn noch keine Symptome vorhanden sind.
Reichen dazu die konservativen Maßnahmen wie Schuhzurichtungen oder achskorrigierende Schienen nicht aus, muss die Beinachse neu ausgerichtet werden. Dies erfolgt im Rahmen einer Umstellungsosteotomie durch den Kniespezialisten. Die Operation beseitigt den durch die Fehlstellung verursachten Druck und die geschädigten Knorpelanteile werden entlastet.
Ab wann müssen X-Beine oder O-Beine operiert werden?
Wurde bereits eine konservative Therapie versucht, die über einen längeren Zeitraum nicht zum Erfolg geführt hat, kann eine Knochenumstellung (Osteotomie) die Achsfehlstellung korrigieren. Ohne operative Korrektur würden sich die Fehlstellung und die Schmerzen weiter verschlimmern. Durch die Fehlbelastung des Kniegelenks entsteht ein großflächiger Knorpelschaden.
Kontraindikationen: Was spricht gegen eine Operation?
Die Osteotomie ist nur bei Patienten möglich, bei denen die weniger belastete Seite des Kniegelenks keinen Knorpelschaden aufweist, da diese Seite nach der Operation mehr Last tragen muss als vorher. Zudem sollte der Patient nicht älter als 60 Jahre sein.
Literaturangaben
- Assennato, G., Bachetti, A., Baviera, M., Assennato, P. & Barci, V. (1990). [Surgical treatment of gonarthrosis]. La Clinica terapeutica, 133(6), 355–364.
- Brouwer, R. W. & Verhaar, J. A. (2004). [Osteotomy at knee level for young patients with gonarthrosis]. Nederlands tijdschrift voor geneeskunde, 148(40), 1955–1960.
- DeMeo, P. J., Johnson, E. M., Chiang, P. P., Flamm, A. M. & Miller, M. C. (2010). Midterm follow-up of opening-wedge high tibial osteotomy. The American journal of sports medicine, 38(10), 2077–2084.
- Frings, J., Krause, M., Akoto, R., Wohlmuth, P., & Frosch, K. H. (2018). Combined distal femoral osteotomy (DFO) in genu valgum leads to reliable patellar stabilization and an improvement in knee function. Knee Surgery, Sports Traumatology, Arthroscopy, 26(12), 3572–3581.
- Grifka, J. (2005). Einlagen, Schuhzurichtungen, orthopädische Schuhe. Thieme Georg Verlag.
- Kort, N. P., Deutman, R., van Raay, J. J. & van Horn, J. R. (2004). [Medial unicompartmental knee prosthesis for patients with unicompartmental gonarthrosis]. Nederlands tijdschrift voor geneeskunde, 148(40), 1960–1965.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Pape, D. & Kohn, D. (2007). [Soft tissue balancing in valgus gonarthrosis]. Der Orthopäde, 36(7), 657–666.
- Pongsoipetch, B. & Tantikul, C. (2009). Open-wedge high tibial osteotomy in varus knee osteoarthritis: a 5-year prospective cohort study. Journal of the Medical Association of Thailand = Chotmaihet thangphaet, 92 Suppl 6.
- Sherman, C. & Cabanela, M. E. (2010). Closing wedge osteotomy of the tibia and the femur in the treatment of gonarthrosis. International orthopaedics, 34(2), 173–184.
- Rippke, J. N., Ellermann, A., & Mengis, N. (2019). Physiological mechanical axes and clinical effects of malalignment of the lower extremity. OUP, 8, 462–467.
- Simenach, B. I. & Remizov, V. B. (1982). [Osteotomy of the tibia as a method of treating gonarthrosis]. Ortopediia travmatologiia i protezirovanie(5), 68–74.
- Sobczak, S., Baillon, B., Feipel, V., Jan, S. V., Salvia, P. & Rooze, M. (2011). In vitro biomechanical study of femoral torsion disorders: effect on tibial proximal epiphyseal cancellous bone deformation. Surgical and radiologic anatomy: SRA, 33(5), 439–449.
- Walker, J. L., Hosseinzadeh, P., White, H., Murr, K., Milbrandt, T. A., Talwalkar, V. J., ... & Muchow, R. (2019). Idiopathic genu Valgum and its association with obesity in children and adolescents. Journal of Pediatric Orthopaedics, 39(7), 347–352.
- Wright, J. M., Crockett, H. C., Slawski, D. P., Madsen, M. W. & Windsor, R. E. (2005). High tibial osteotomy. The Journal of the American Academy of Orthopaedic Surgeons, 13(4), 279–289.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart : Thieme.
- Yoon, J. R., Lee, J. K., Ryu, J., Um, R., & Yang, J. H. (2020). Increased external rotation of the osteoarthritic knee joint according to the genu varum deformity. Knee Surgery, Sports Traumatology, Arthroscopy, 1–8.
- Zügel, N., Kundel, K., Braun, W. & Rüter, A. (1995). [Stabilization of interligamentous valgus procedure in tibial head osteotomy using staples]. Zeitschrift für Orthopädie und ihre Grenzgebiete, 133(5), 437–441.