- Warum muss eine Hüftkopfnekrose operiert werden?
- Selbstheilung einer Hüftkopfnekrose?
- Grenzen der Versorgung der Hüftnekrose mit einer Hüftprothese
- Ziele der gelenkerhaltenden Operationen der Hüftkopfnekrose
- Welche OP-Methoden gibt es zur Behandlung der Hüftkopfnekrose?
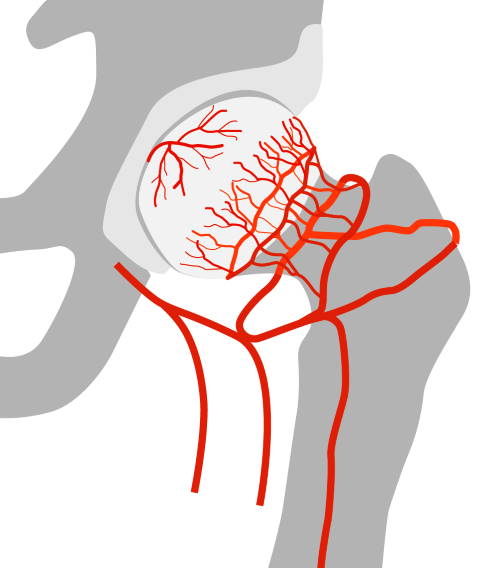 Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
Als avaskuläre Hüftkopfnekrose bezeichnet man das Absterben von Knochenbereichen des in der Hüftpfanne liegenden Oberschenkelkopfes. Betroffen ist meist der Bereich unter der Knorpelfläche des Hüftgelenks. Die Nekrose entsteht aufgrund einer Minderdurchblutung des Knochengewebes. Warum es zu dieser Minderdurchblutung kommt, bleibt in vielen Fällen ungeklärt. Neben Verletzungen gelten Stoffwechselstörungen wie Diabetes, Alkoholmissbrauch und die Einnahme von Steroiden als Risikofaktoren.
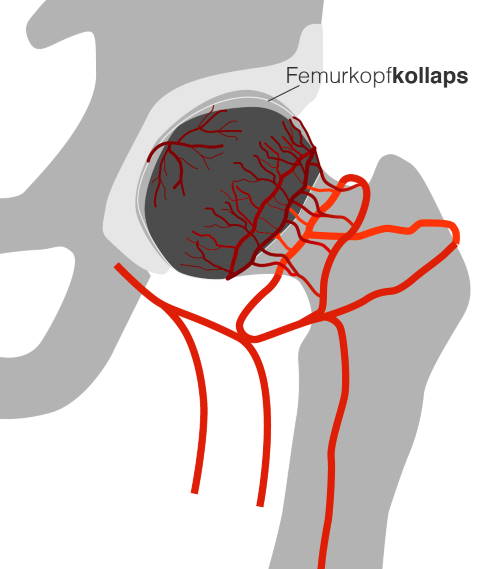 Wenn es aufgrund einer Minderdurchblutung des Hüftkopfes zu einer Nekrose kommt, kann der Bereich unter der Knorpelfläche einbrechen. © Gelenk-Klinik
Wenn es aufgrund einer Minderdurchblutung des Hüftkopfes zu einer Nekrose kommt, kann der Bereich unter der Knorpelfläche einbrechen. © Gelenk-Klinik
In den meisten Fällen führt eine konservative Therapie der Hüftkopfnekrose nicht zum Erfolg. Als operative Behandlungsmöglichkeiten stehen Knochenanbohrungen (Core Dekompression) oder eine Umstellung des Hüftkopfes (Osteotomie) zur Verfügung. In sehr schweren Fällen kann nur noch ein Gelenkersatz (Hüftprothese) die Gelenkfunktion wiederherstellen.
Warum muss eine Hüftkopfnekrose operiert werden?
Die konservative Therapie der avaskulären Hüftkopfnekrose (Absterben des Hüftkopfes aufgrund einer Minderversorgung mit Nährstoffen) bringt häufig keine guten Ergebnisse. Patienten mit avaskulärer Nekrose (AVN) des Hüftgelenks leiden weiterhin unter starken Einschränkungen und Hüftschmerzen.
Im Vergleich zu den konservativen Therapien wirkt die operative Therapie der avaskulären Nekrose im Hüftgelenk meist deutlich krankheitsverzögernd oder heilend. Das bedeutet nicht, dass jede Operation einer Hüftkopfnekrose erfolgreich ist. Der Krankheitsverlauf ist auch nach einer OP schwierig einzuschätzen. Wir sehen bei der operativen Therapie der AVN aber eine deutlich höhere Erfolgsrate in Bezug auf einen Gelenkerhalt als bei der abwartenden konservativen Therapie.
Selbstheilung einer Hüftkopfnekrose?
Es ist immer sinnvoll, Verhaltensweisen einzustellen, die direkt eine Hüftkopfnekrose verursachen können: Dazu gehört z. B. hoher Alkoholkonsum oder der Gebrauch von Steroiden, entweder als Therapie einer entzündlichen Erkrankung (Kortison) oder die missbräuchliche Verwendung als Anabolika.
In aller Regel empfehlen wir Patienten mit Hüftnekrose, die Belastung des betroffenen Hüftgelenks zu reduzieren und möglicherweise über Wochen oder Monate Gehstöcke oder Unterarmgehstützen zu verwenden. Wir können aber häufig nicht nachweisen, dass diese Maßnahmen die Krankheitsentwicklung positiv beeinflussen. Im Endstadium bricht der Hüftkopf mit Nekrose ein und die Gelenkfläche wird zerstört.
Grenzen der Versorgung der Hüftnekrose mit einer Hüftprothese
Wenn sich durch die Hüftnekrose eine schwere Hüftarthrose entwickelt, wird die Implantation einer Hüftprothese erforderlich. Für unsere meist jüngeren Patienten mit Hüftnekrose bietet eine Hüftendoprothese wegen dem nach spätestens 25 Jahre notwendigen Prothesenwechsel allerdings keine gute Prognose.
Ziele der Operationen bei der Hüftkopfnekrose
Ein wesentliches Ziel der operativen Therapie in der Frühphase der Hüftkopfnekrose ist die Druckentlastung im absterbenden Knochen. Dies ist deshalb zielführend, weil ein Druckanstieg im Hüftkopf zu einer geringeren Durchblutung des Knochens führt. Ein operativer Eingriff kann die Durchblutung (Rezirkulation) allerdings nur in frühen Stadien einer Hüftkopfnekrose wiederherstellen. Eine vollständige Wiederherstellung erreicht man nur im ARCO-Stadium I der Hüftkopfnekrose. Im ARCO-Stadium II ist die Druckentlastung bei kleinen und mittelgroßen Schäden im Hüftkopf die Therapie der Wahl.
Welche OP-Methoden gibt es zur Behandlung der Hüftkopfnekrose?
Für die Entscheidung, welche Operation bei der Hüftkopfnekrose aussichtsreich ist, ist es notwendig, das Krankheitsstadium zu ermitteln. Wir richten uns dabei nach der ARCO-Klassifikation (ARCO = Association Research Circulation Osseous). Nach dieser Einteilung ist beim Übergang von Stadium II zu Stadium III ein Einbruch des Hüftkopfes zu erkennen.
Ist dies der Fall, sind gelenkerhaltende Therapien des Hüftgelenkes nicht mehr sinnvoll. Bevor es zum Einbruch des Hüftkopfes kommt (ARCO: Stadium I und II der Hüftkopfnekrose) können gelenkerhaltende Operationen wie Hüftkopfanbohrung und Umstellungsoperationen zur Heilung beitragen.
Nach dem Einbruch des Hüftkopfes (Hüftnekrosestadien III-IV) sind gelenkerhaltende Operationen wie Hüftkopfanbohrung und Umstellungsoperationen wenig Erfolg versprechend und ein künstlicher Hüftgelenkersatz mittelfristig notwendig.
- Hüftoperationen mit Anbohrung des betroffenen Knochens (Core Dekompression)
- Knochenumstellungs-Operationen (z. B. Varisationsosteotomie bei Morbus Perthes)
- Künstlicher Hüftgelenkersatzdurch Endoprothetik bei eingebrochenem Hüftkopf
Umstellung des Hüftkopfes (Osteotomie)
Eine operative Stellungsänderung des Hüftkopfes soll die geschädigten Knochenanteile des Hüftgelenkes aus der Belastungszone herausdrehen. Der Orthopäde muss dafür den Oberschenkelknochen (Femur) vollständig durchtrennen.
Dies mindert die Scherkräfte am Hüftkopf, wodurch die Reparaturmechanismen weniger behindert werden. Da es sich um ein aufwändiges Verfahren handelt, ist die Indikation zur Operation streng zu stellen.
Anbohrung des Hüftkopfes bei Hüftkopfnekrose
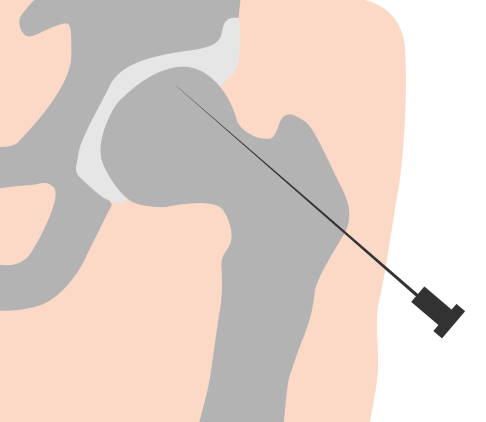 Behandlungsmethode der Hüftkopfnekrose im Frühstadium: Durch die Anbohrung des Femurkopfes reduziert sich der Druck im Knochen und die Durchblutung kann wiederhergestellt werden. © Gelenk-Klinik
Behandlungsmethode der Hüftkopfnekrose im Frühstadium: Durch die Anbohrung des Femurkopfes reduziert sich der Druck im Knochen und die Durchblutung kann wiederhergestellt werden. © Gelenk-Klinik
Im Frühstadium ist eine Anbohrung (Core Dekompression) des Nekroseareals mit eventueller Ausräumung der Nekrose ein bewährtes Mittel zur Behandlung einer Hüftkopfnekrose. Das Ziel dieser Maßnahme ist es, den Druck auf das Knochengewebe zu reduzieren und die Durchblutung auf diese Weise wiederherzustellen.
Die Anbohrung des abgestorbenen Knochens im Hüftkopf wird unter Röntgenkontrolle durchgeführt und dokumentiert. Der Eingriff erfolgt in Voll- oder Regionalanästhesie. Dafür wird der Patient auf dem Rücken gelagert. Sein Bein ist frei beweglich abgedeckt, sodass eine Kontrolle des Eingriffes in 2 Ebenen möglich ist. Dann wird der Oberschenkelknochen mit einem Zieldraht angebohrt. Die Lage der vorgebohrten Drähte wird dokumentiert. Anschließend führt der Operateur den Bohrer über den Zieldraht in den Knochen ein.
Gelenkersatz bei ARCO Stadium III der Hüftkopfnekrose
Ab Stadium III ist die Versorgung der Hüftkopfnekrose nur noch mit einem künstlichen Gelenkersatz möglich.
Meist erkranken sehr junge Patienten an der Hüftkopfnekrose. Aus diesem Grund ist die Frage nach einer Hüftprothese mit möglichst vielen Rückzugsmöglichkeiten wichtig, da eine Prothese meist nicht bis ans Lebensende hält. Eine Möglichkeit ist der Oberflächenersatz des Hüftgelenkes nach McMinn (Hüftkappenprothese). Diese schonende Variante des Gelenkersatzes überkront den Hüftkopf lediglich, statt ihn komplett zu entfernen.
Die klassische Hüftendoprothese opfert bei der Erstversorgung den Kopf und Schenkelhals des Oberschenkels. Diese Art der Hüftprothese verfügt aber auch über die größte Erfahrung.
Literaturangaben
- Bimmel, R., Bakker, A., Bosma, B. & Michielsen, J. (2010). Paediatric hip fractures: a systematic review of incidence, treatment options and complications. Acta orthopaedica Belgica, 76(1), 7–13.
- Clegg, T. E., Roberts, C. S., Greene, J. W. & Prather, B. A. (2010). Hip dislocations – epidemiology, treatment, and outcomes. Injury, 41(4), 329–334.
- Giannoudis, P. V., Kontakis, G., Christoforakis, Z., Akula, M., Tosounidis, T. & Koutras, C. (2009). Management, complications and clinical results of femoral head fractures. Injury, 40(12), 1245–1251.
- Harreld, K. L., Marker, D. R., Wiesler, E. R., Shafiq, B. & Mont, M. A. (2009). Osteonecrosis of the humeral head. The Journal of the American Academy of Orthopaedic Surgeons, 17(6), 345–355.
- Larousserie, F. (2009). [A femur head--does it have anything to say?]. Annales de pathologie, 29 Spec No 1.
- Lee, M. S., Hsieh, P.-H., Shih, C.-H. & Wang, C.-J. (2010). Non-traumatic osteonecrosis of the femoral head – from clinical to bench. Chang Gung medical journal, 33(4), 351–360.
- Martí-Carvajal, A. J., Solà, I. & Agreda-Pérez, L. H. (2009). Treatment for avascular necrosis of bone in people with sickle cell disease. Cochrane database of systematic reviews (Online)(3).
- Mont, M. A., Zywiel, M. G., Marker, D. R., McGrath, M. S. & Delanois, R. E. (2010). The natural history of untreated asymptomatic osteonecrosis of the femoral head: a systematic literature review. The Journal of bone and joint surgery. American volume, 92(12), 2165–2170.
- Na. Komplikationen in Orthopädie und Unfallchirurgie: vermeiden; erkennen; behandeln.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Steffen, R. T., Athanasou, N. A., Gill, H. S. & Murray, D. W. (2010). Avascular necrosis associated with fracture of the femoral neck after hip resurfacing: histological assessment of femoral bone from retrieval specimens. The Journal of bone and joint surgery. British volume, 92(6), 787–793.
- Tosounidis, T., Stengel, D., Kontakis, G., Scott, B., Templeton, P. & Giannoudis, P. V. (2010). Prognostic significance of stability in slipped upper femoral epiphysis: a systematic review and meta-analysis. The Journal of pediatrics, 157(4).
- Unknown. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Varenna, M. & Gatti, D. (2010). [The role of rank-ligand inhibition in the treatment of postmenopausal osteoporosis]. Reumatismo, 62(3), 163–171.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.