- Was ist das femoropatellare Schmerzsyndrom?
- Wie verläuft die Verlängerung der seitlichen Haltebänder an der Kniescheibe?
- Wie sind die Erfolgschancen und Risiken der lateralen Retinakulumverlängerung?
- Was sind die Vorteile der lateralen Retinakulumverlängerung?
- Ist eine langwierige Nachbehandlung nach der Operation erforderlich?
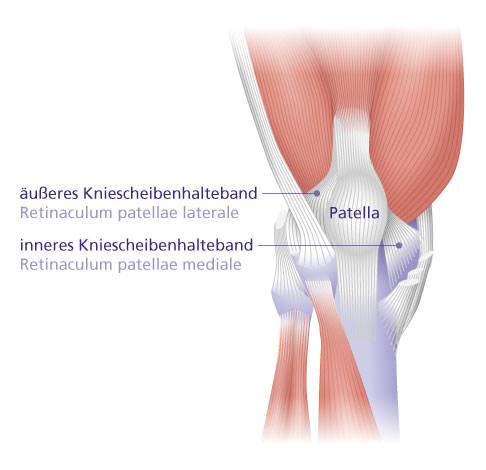 Bandapparat des Knies: Die sternförmig auf die Kniescheibe zulaufenden seitlichen Haltebänder stabilisieren sie. © Gelenk-Klinik
Bandapparat des Knies: Die sternförmig auf die Kniescheibe zulaufenden seitlichen Haltebänder stabilisieren sie. © Gelenk-Klinik
Durch eine Fehlstellung der Kniescheibe lastet zu viel Druck auf ihren seitlichen (lateralen) Anteilen. Langfristig kann dies zu Knorpelverschleiß (Kniescheibenarthrose) mit anschließendem Knochenschaden führen. Betroffene leiden unter starken vorderen Knieschmerzen unterhalb der Kniescheibe. Die Kniespezialisten der Gelenk-Klinik verringern die Druckbelastung mithilfe einer Verlängerung des an der Außenseite liegenden Haltebandes (Retinaculum patellae laterale).
Diese laterale Retinakulumverlängerung hat das bisher gängige Verfahren der Retinakulumspaltung (lateral Release) abgelöst, da bei gleichem therapeutischen Nutzen die Gefahr einer Instabilität der Patella geringer ist.
Was ist das femoropatellare Schmerzsyndrom?
Das femoropatellare Schmerzsyndrom (FPS) äußert sich durch vordere Knieschmerzen, die in der patellaren Führungsrinne zwischen Oberschenkel (Femur) und Kniescheibe (Patella) entstehen. Auslöser können Fehlstellungen der Beinachse (X- bzw- O-Beine), Verkippungen der Kniescheibe oder eine nicht vollständig ausgebildete Gleitrinne sein. Auch Schwächen in der Oberschenkelmuskulatur können dazu führen, dass die Kniescheibe nicht exakt in ihrer Gleitrinne zentriert ist. Die dabei entstehenden vorderen Knieschmerzen treten vor allem unter Belastung auf.
Wie verläuft die Verlängerung der seitlichen Haltebänder an der Kniescheibe?
 Der Arzt schneidet das äußere Halteband oberflächlich an (blau) und löst es von seinen tiefen Schichten (gelb). © Gelenk-Klinik
Der Arzt schneidet das äußere Halteband oberflächlich an (blau) und löst es von seinen tiefen Schichten (gelb). © Gelenk-Klinik
 Im nächsten Schritt schneidet der Arzt die tiefe Schicht des Haltebandes (gelb) ein. © Gelenk-Klinik
Im nächsten Schritt schneidet der Arzt die tiefe Schicht des Haltebandes (gelb) ein. © Gelenk-Klinik
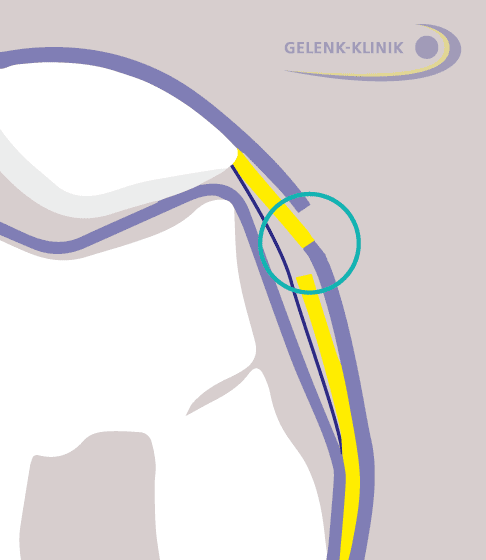 Die neu entstandene Schnittfläche der tiefen Schicht vernäht der Arzt mit der oberen Schicht des Haltebandes. Das Band wird insgesamt länger. © Gelenk-Klinik
Die neu entstandene Schnittfläche der tiefen Schicht vernäht der Arzt mit der oberen Schicht des Haltebandes. Das Band wird insgesamt länger. © Gelenk-Klinik
Zunächst öffnet der Arzt das Operationsgebiet über einen kleinen Hautschnitt am äußeren Rand der Kniescheibe. Eine Operation im Ramen einer Gelenkspiegelung (Arthroskopie) ist bei der lateralen Retinakulumverlängerung nicht möglich, da die Gefahr besteht, dass kreuzende Blutgefäße verletzt werden.
Nun legt der Operateur das laterale Retinakulum frei und verschließt die Blutgefäße. Die Durchblutung der Kniescheibe wird dadurch nicht gefährdet, da andere Blutgefäße deren Versorgung übernehmen.
Im nächsten Schritt schneidet der Kniespezialist das äußere Halteband auf einer Länge von ca. 4–5 cm am Außenrand der Kniescheibe oberflächlich ein und löst es von seinen tiefen Schichten. Die tiefe Schicht schneidet er anschließend ebenfalls ein, wobei die Gelenkinnenhaut (Synovialis) intakt bleibt. Die so entstandene tiefe Schnittfläche vernäht er mit der oberflächlichen Schnittfläche.
Auf diese Weise verlängert sich das vorher verkürzte Band, ohne seine Kontinuität zu verlieren. Es wird zwar dadurch etwas dünner, ist aber weiterhin kräftig genug, um die Kniescheibe zu führen. Die Kniescheibe positioniert sich wieder in der Kniemitte und zentriert sich in der dafür vorgesehenen Gleitrinne. Durch den verringerten Zug des Haltebandes steht die Kniescheibe nicht mehr verkippt und der Knorpel der äußeren retropatellaren Gelenkfläche hinter der Kniescheibe wird druckentlastet. Die Verlängerung des Haltebandes beugt also dauerhaft einem Knorpelverschleiß hinter der Kniescheibe (Retropatellararthrose) vor. Zudem lassen die Knieschmerzen nach.
Gegenüber der konventionellen Methode der Retinakulumspaltung (Lateral Release), die lange Zeit als gängiges Verfahren zur Behandlung des patellofemoralen Schmerzsyndroms galt, bietet die laterale Retinakulumverlängerung wesentliche Vorteile. Bei gleichem therapeutischen Effekt vermeidet der Orthopäde, dass die Ausrichtung der Kniescheibe instabil wird.
Wie sind die Erfolgschancen und Risiken der lateralen Retinakulumverlängerung?
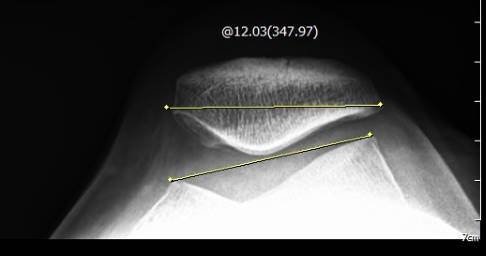 Vor OP: Kippstellung der Patella von 12° durch starken Zug der seitlichen Haltebänder. © Gelenk-Klinik
Vor OP: Kippstellung der Patella von 12° durch starken Zug der seitlichen Haltebänder. © Gelenk-Klinik
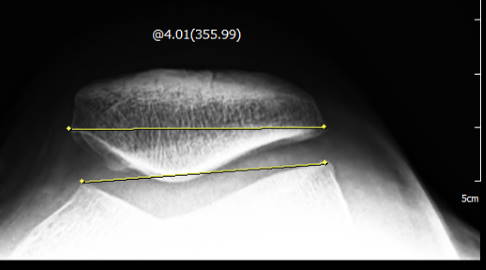 Nach OP: Die operative Retinakulumverlängerung hat beim Patienten den Zug des Haltebandes auf die Kniescheibe reduziert. Die Kippung der Kniescheibe wurde auf 4° verringert. © Gelenk-Klinik
Nach OP: Die operative Retinakulumverlängerung hat beim Patienten den Zug des Haltebandes auf die Kniescheibe reduziert. Die Kippung der Kniescheibe wurde auf 4° verringert. © Gelenk-Klinik
Wie jede Operation birgt auch dieser minimalinvasive Eingriff gewisse Risiken wie eventuelle Thrombosen, Embolien oder Blutungen. Es kann zu Infektionen und Wundheilungsstörungen kommen oder benachbarte Strukturen und Weichteile könnten verletzt werden. Derartige Komplikationen treten bei erfahrenen Chirurgen äußerst selten auf.
Ob die Kniescheibe durch die Operation an den gewünschten Ort zurückgleitet und dadurch entlastet wird, kann erst nach einer gewissen Zeit beurteilt werden. Studien zeigen, dass sich durch diesen Eingriff das Druckzentrum hinter der Kniescheibe zur Mitte hin verschiebt und es zu einer signifikanten Druckentlastung kommt. Die Schmerzen verringern sich und Spätfolgen wie Arthrose werden verzögert oder gar aufgehalten.
Woran erkennt man den Erfolg der Patella-Operation?
Zur Darstellung der Kniescheibe verwenden die Orthopäden der Gelenk-Klinik routinemäßig eine Defilee-Aufnahme. Dieses spezielle Röntgenbild zeigt das Ausmaß der seitlichen Abweichung der Kniescheibe aus der Mittellinie sowie eine Kippfehlstellung. Etwa sechs Wochen nach der lateralen Retinakulumverlängerung wird ein erneutes Röntgenbild angefertigt, um den korrigierten Sitz der Patella im Vergleich zum Ausgangsbefund darzustellen.
Was sind die Vorteile der lateralen Retinakulumverlängerung
Die Verlängerung des seitlichen Haltebandes ist eine Operation, bei der verhältnismäßig selten Komplikationen auftreten. Durch den kleinen Hautschnitt werden Muskeln und Sehnen geschont. Es besteht nur eine sehr geringe Tendenz zur Narbenbildung, was zu einem guten kosmetischen Ergebnis führt. Bereits am OP-Tag darf der Patient mit der Vollbelastung beginnen. Die laterale Retinakulumverlängerung minimiert Folgeschäden und das Risiko einer Ausrenkung der Kniescheibe (Patellaluxation).
Ist eine langwierige Nachbehandlung nach der Operation erforderlich?
Da dieser minimalinvasive Eingriff an der Kniescheibe gewebeschonend verläuft, ist eine schnelle Mobilisierung möglich. Der Patient sollte nach der Operation seine Oberschenkelmuskulatur besonders trainieren, um die Stabilität der Kniescheibe positiv zu beeinflussen. Übungen hierfür bietet die Physiotherapie, die sich an die Operation anschließt.
Literaturangaben
- Collado, H. & Fredericson, M. (2010). Patellofemoral pain syndrome. Clinics in sports medicine, 29(3), 379–398.
- Flanigan, D. C., Harris, J. D., Trinh, T. Q., Siston, R. A. & Brophy, R. H. (2010). Prevalence of chondral defects in athletes' knees: a systematic review. Medicine and science in sports and exercise, 42(10), 1795–1801.
- Kodali, P., Islam, A. & Andrish, J. (2011). Anterior knee pain in the young athlete: diagnosis and treatment. Sports medicine and arthroscopy review, 19(1), 27–33.
- Lesi'c, A. R., Bumbasirevi'c, M., Sudji'c, V. S., Mitkovi'c, M. M., z. Tuli'c, G. D., Ivancevi'c, N. et al. (2010). Patellofemoral disorders and instability. Acta chirurgica Iugoslavica, 57(4), 39–45.
- Lorenzen, J., Krämer, R., Vogt, P. M. & Knobloch, K. (2010). [Systematic review about eccentric training in chronic patella tendinopathy]. Sportverletzung Sportschaden: Organ der Gesellschaft für Orthopädisch-Traumatologische Sportmedizin, 24(4), 198–203.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Ostermeier, S., Holst, M., Hurschler, C., Windhagen, H., & Stukenborg-Colsman, C. (2007). Dynamic measurement of patellofemoral kinematics and contact pressure after lateral retinacular release: an in vitro study. Knee Surgery, Sports Traumatology, Arthroscopy, 15(5), 547–554.
- Ostermeier, S. (2008). Retropatellare Druck-, Bewegungs- und Bandspannungsanalyse nach Rekonstruktion des medialen patellofemoralen Ligaments. Dynamische In-vitro-Studie unterschiedlicher Operationsverfahren im Vergleich zur Operation nach Insall. Phd Thesis.
- Ostermeier, S. & Becher, C. M. (2011). Vorderes Knieschmerzsyndrom patellofemoraler Schmerz – patellare Instabilität; mit 8 Tabellen. Dt. Ärzte-Verl..
- van Linschoten, R. & Koëter, S. (2010). [Patellofemoral pain: physiotherapy and surgery]. Nederlands tijdschrift voor geneeskunde, 154.
- Vielitz, A. (2018). Patellofemorales Schmerzsyndrom – vielfältige Therapiemöglickeiten. manuelletherapie, 22(03), 101–101.
- White, B. J. & Sherman, O. H. (2009). Patellofemoral instability. Bulletin of the NYU hospital for joint diseases, 67(1), 22–29.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.