MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
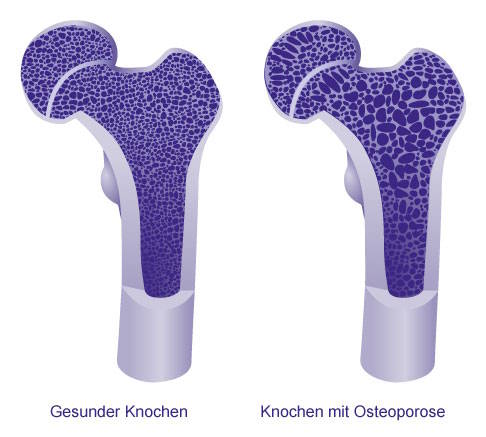
 Ca. 206 Knochen bilden das menschliche Skelett. © Natis, Adobe
Ca. 206 Knochen bilden das menschliche Skelett. © Natis, Adobe
Das Skelett des erwachsenen Menschen setzt sich aus etwa 206 Knochen zusammen. Diese haben verschiedene Aufgaben. Zusammen mit Knorpel und Bändern bilden sie den passiven Bewegungsapparat und schützen die Bauch- und Beckenorgane sowie das Gehirn. Zusätzlich dienen Knochen als Kalziumspeicher des Körpers, und außerdem wird im Knochenmark der langen Röhrenknochen und der platten Knochen das Blut gebildet.
Knochengewebe besteht aus Knochenzellen (Osteozyten, Osteoklasten und Osteoblasten) und einer speziell mineralisierten Matrix aus Bindegewebsfasern, Zuckern und Proteinen, die für die besondere Festigkeit sorgen. Fünf Knochentypen werden unterschieden: Röhrenknochen wie Humerus (Oberarmknochen) oder Tibia (Schienbein), kurze Knochen wie Hand- oder Fußwurzelknochen, platte Knochen wie das Schulterblatt oder die Schädelknochen, luftgefüllte Knochen wie die Paukenhöhle und irreguläre Knochen wie die Wirbelkörper.