- Wie entsteht die Hüftkopfnekrose?
- Ursachen der Hüftkopfnekrose
- Hüftkopfnekrose beim Kind: Morbus Perthes
- Welche Symptome treten bei einer Hüftkopfnekrose auf?
- Diagnose der Hüftkopfnekrose
- Welche Therapie kann das Absterben der Knochenzellen bei einer Hüftkopfnekrose stoppen?
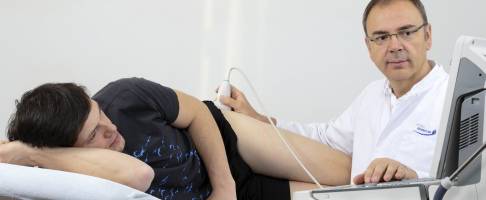
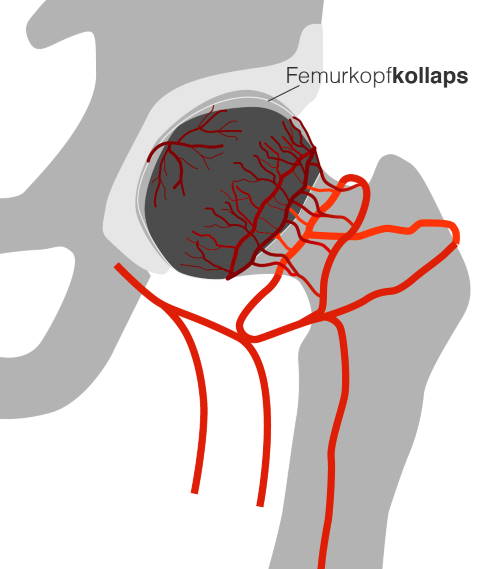 Durch eine Minderdurchblutung wird der Hüftkopf nicht mehr ausreichend mit Nährstoffen versorgt. Es kommt zu einer Hüftkopfnekrose. Im schlimmsten Fall kann der Knochen unter der Knorpelfläche des Hüftgelenkes einbrechen. © Gelenk-Klinik
Durch eine Minderdurchblutung wird der Hüftkopf nicht mehr ausreichend mit Nährstoffen versorgt. Es kommt zu einer Hüftkopfnekrose. Im schlimmsten Fall kann der Knochen unter der Knorpelfläche des Hüftgelenkes einbrechen. © Gelenk-Klinik
Als Hüftkopfnekrose (Femurkopfnekrose) bezeichnet man ein Absterben des lebenden Knochengewebes im Hüftgelenk. Aufgrund einer Minderdurchblutung demineralisiert der Hüftknochen und verliert seine Stabilität. Betroffene verspüren bei Belastung Schmerzen in der Leiste, die vor allem bei einer Innenrotation des Beines auftreten. In späteren Stadien treten die Schmerzen auch in Ruhe auf.
Die Hüftkopfnekrose des Erwachsenen scheint eine typische Zivilisationskrankheit zu sein. Vergleichbar mit einem Herzinfarkt sind auch beim Hüftinfarkt Risikofaktoren wie Rauchen, zu hohe Blutfettwerte und übermäßiger Alkoholkonsum ursächlich. Daher erkranken pro Jahr mehrere tausend Menschen in Deutschland an einer Hüftkopfnekrose.
Die Hüftkopfnekrose tritt vorrangig bei Patienten zwischen dem 35. und 45. Lebensjahr auf. Männer sind häufiger betroffen als Frauen. Der absterbende Hüftkopf vermindert die Lebensqualität der Betroffenen massiv. In 30–70 % der Fälle tritt eine beidseitige Hüftkopfnekrose auf. Wird nicht frühzeitig stadiengerecht therapiert, entstehen irreparable Schäden am Hüftgelenk, die zu einer beschleunigten Arthrose im Hüftgelenk (Coxarthrose) führen, obwohl der Knorpel selbst gar nicht direkt von der Durchblutungsstörung betroffen ist.
Wie entsteht die Hüftkopfnekrose?
Externer Inhalt von youtube.com
Die Hüftkopfnekrose oder aseptische Knochennekrose ist eine schwere Knochenerkrankung des Hüftgelenks. Durch eine gestörte Durchblutung des Knochens entsteht eine Unterversorgung an Sauerstoff und Nährstoffen. Das Knochengewebe an der Gelenkfläche stirbt ab und es kommt zu einer örtlich begrenzten Zerstörung des Knochens am Oberschenkelkopf (griech. nekros “abgestorben”).
Ursachen der Hüftkopfnekrose
Aktueller Fachartikel zur Hüftkopfnekrose von Dr. Martin Rinio
Bei der Hüftkopfnekrose handelt es sich um die Zerstörung des gelenknahen Knochens des Femurkopfes (Oberschenkelkopfes) im Rahmen einer Durchblutungsstörung.
Häufige Ursachen für eine Hüftkopfnekrose bei Erwachsenen sind:
- Unfallverletzungen mit Schädigung der Hüftkopfgefäße, z. B. nach Oberschenkelhalsbruch nahe am Hüftkopf (posttraumatische Hüftkopfnekrose)
- Osteochondrose des Hüftgelenks mit Knochen- und Knorpelschäden
- alkoholbedingte Schädigung des Hüftkopfes (ethyltoxische Hüftkopfnekrose)
- strahlungsbedingte Schädigung des Hüftkopfes (Hüftkopfnekrose post radiationem)
- kortisonbedingte Knochenschädigung (Glukokortikoid-bedingte Hüftkopfnekrose)
- Zytostatika (Chemotherapeutika) mit knochenschädigender Wirkung
- Tauchschäden durch Gasbläschen bei zu schnellem Auftauchen (Caisson- oder Dekompressionskrankheit)
- Berufserkrankung bei Tauchern und Bergbauarbeitern
- stoffwechselbedingte Durchblutungsstörungen des Hüftkopfes (erhöhte Gallensäure, Blutzuckererhöhung bei Diabetes mellitus, Fettstoffwechselstörung)
- nierenerkankungsbedingte Hüfterkrankung (renale Hüftkopfnekrose)
- Gerinnungsstörungen
- Blutzelltumoren
Trotz der vielen modernen Diagnosemethoden und guter Studienlage sind noch nicht alle Ursachen für eine Hüftkopfnekrose bekannt. Regelmäßig besuchen Patienten unsere Sprechstunde, die eine Durchblutungsstörung des Hüftkopfes und alle Zeichen einer Hüftkopfnekrose haben, aber keine der oben genannten Ursachen aufweisen.
Was passiert bei der Hüftkopfnekrose im Knochen?
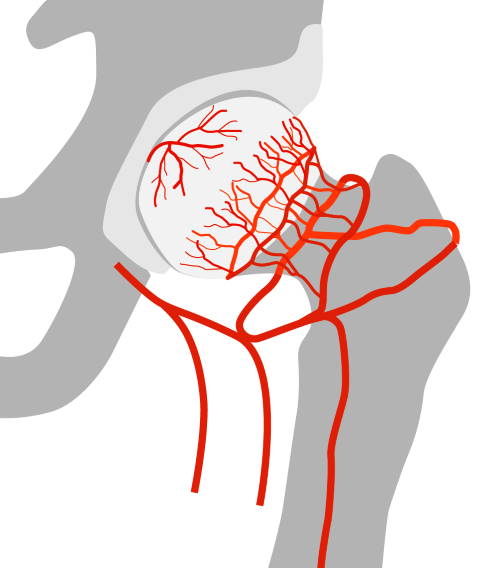 Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
Im gesunden Zustand versorgen zahlreiche Gefäße das Knochengewebe des Oberschenkelkopfes mit Nährstoffen. © Gelenk-Klinik
Bei einer Hüftkopfnekrose sterben durch die gestörte Durchblutung Knochenzellen ab. Grund dafür ist ein Verschluss der Blutgefäße, die den Oberschenkelkopf versorgen.
Die Folgen der Mangelversorgung des Hüftknochens mit Sauerstoff sowie Nähr- und Mineralstoffen sind gravierend. Um sich den wechselnden Belastungen anpassen zu können, müssen die Knochenzellen einen ständigen Knochenauf- und -abbau sicherstellen. Das abgestorbene Knochengewebe des Hüftkopfes kann diese natürlichen Prozesse nicht mehr aufrechterhalten.
Folglich werden die Knochenbälkchen im Inneren des Knochens, die für die Stabilität und Formgebung des Hüftkopfes von großer Bedeutung sind, nicht mehr erneuert: Die von der Hüftkopfnekrose betroffenen Knochenanteile brechen mangels ausreichender Festigkeit ein. Im Knochen unter der Gelenkfläche entsteht ein Loch. Das darüberliegende Knorpelgewebe kann dadurch schwer geschädigt werden – eine Hüftarthrose droht. Ein nicht umkehrbarer Schaden an Gelenk und Knochen ist die Folge. Vergleichbar mit der Eisfläche eines zugefrorenen Sees, die nicht überall ausreichend dick ist, bricht der Knochen an der dünnsten Stelle ein. Unbehandelt führt die Hüftkopfnekrose bei 85 % der Patienten zu einem Einbruch des Hüftkopfes und zur Hüftarthrose (Coxarthrose).
Die Problematik der Hüftkopfnekrose ist, dass das Krankheitsgeschehen sehr nah am Gelenk stattfindet, das dadurch Schaden nimmt. Knocheninfarkte, wie sie zum Teil als Zufallsbefunde im Röntgenbild festgestellt werden, liegen dagegen im Inneren des Knochens weit entfernt vom Gelenk und haben daher geringe Bedeutung.
Hüftkopfnekrose beim Kind: Morbus Perthes
Die aseptische (nicht durch Bakterien ausgelöste) Hüftkopfnekrose bei Kindern und Jugendlichen bezeichnet man auch als Morbus Perthes. Als ursächlich werden hormonelle Umstellungen während der Wachstumszeit oder Abweichungen im Bereich der Blutgefäße angenommen. Die genaue Entstehung des Morbus Perthes ist noch nicht abschließend erforscht.
Bei Kindern unter 7 Jahren und bei frühzeitigem Erkennen der Erkrankung ist die Chance auf eine Selbstheilung der Hüftkopfnekrose am höchsten. Je älter die Kinder werden, desto geringer stehen die Chancen, die Erkrankung mittels konservativer Therapiemethoden in den Griff zu bekommen.
Heilt eine Hüftkopfnekrose von selbst aus?
Eine selbstständige Reparatur der Knochennekrose durch eine konservative Behandlung ist bei Erwachsenen eher unwahrscheinlich. Im kindlichen und jugendlichen Alter, beim sogenannten Morbus Perthes, ist die Chance der Selbstheilung deutlich höher. Der kindliche Knochen weist einen stärkeren Reparaturmechanismus auf als bei Erwachsenen, wodurch stärkere Umbaureaktion zu erwarten sind.
Welche Symptome treten bei einer Hüftkopfnekrose auf?
 Die Schmerzen in Hüfte und Leiste entwickeln sich bei einer Hüftkopfnekrose schleichend. © yodiyim, Fotolia
Die Schmerzen in Hüfte und Leiste entwickeln sich bei einer Hüftkopfnekrose schleichend. © yodiyim, Fotolia
Die Femurkopfnekrose macht sich in frühen Stadien als schleichend beginnendes Ziehen in der Leiste oder plötzlich einschießende Schmerzen bemerkbar. Die anfänglichen Hüftbeschwerden weisen nicht auf die Ursache hin. Das Hüftgelenk toleriert die alltägliche Belastung rasch nicht mehr. Außerdem ist häufig die Beweglichkeit bei Innendrehungen eingeschränkt.
Die massiven Schmerzen in der Hüfte oder Leiste treten oft erst beim Zusammenbrechen des abgestorbenen Hüftkopfes ein. Daher kommt es häufig zu einer verspäteten Diagnose und Behandlung der Hüftnekrose.
Diagnose der Hüftkopfnekrose
Klinische Untersuchung der Hüftkopfnekrose:
Die Hüftspezialisten der Gelenk-Klinik führen mit dem Patienten ein Gespräch (Anamnese) über die Hüftbeschwerden und die möglichen Risikofaktoren für eine Femurkopfnekrose. Eine genaue Einschätzung der Hüftschmerzen und eine exakte klinische Untersuchung des Hüftgelenks schließen sich an. Dank unserer Erfahrung können wir die Symptome in der Regel richtig einschätzen und die erforderliche Behandlung einleiten.
In der Orthopädie stehen uns zudem verschiedene apparative bildgebende Diagnoseverfahren zur Verfügung. Mithilfe von Röntgen und MRT (Magnetresonanztomographie) können wir die Diagnose sichern.
Röntgenuntersuchung bei der Hüftnekrose
Die digitale Röntgenaufnahme ermöglicht eine strahlungsarme Untersuchung des Hüftgelenkes. Für die Diagnose einer sehr frühen Femurkopfnekrose eignet sich dieses Verfahren allerdings nicht optimal. Im Röntgenbild zeigen sich nur Veränderungen der Knochenstruktur. Die Knochenbälkchen werden erst Wochen nach dem eigentlichen Infarkt (Tod der Knochenzellen durch fehlende Durchblutung) abgebaut. Daher kann die Hüftkopfnekrose erst in späteren Stadien im Röntgenbild nachgewiesen werden.
MRT bei der Untersuchung der Hüftnekrose
Mithilfe der kernspintomografischen Untersuchung kann der behandelnde Arzt die Hüftkopfnekrose im Frühstadium diagnostizieren. Dies ist zugleich die einzige Methode, die Erkrankung so frühzeitig zu erkennen, dass eine vollständige Wiederherstellung oder zumindest ein Erhalt des Hüftgelenkes möglich ist.
Computertomografische Untersuchungen (CT) stellen ebenfalls nur Knochenveränderungen dar und sind erst im späteren Stadium der Hüftkopfnekrose hilfreich.
Alle drei Verfahren sind abhängig vom Stadium der Erkrankung hilfreich, um die Art und das Ausmaß der Hüftnekrose genau analysieren zu können und einen bedarfsgerechten Therapieplan zu erstellen.
Differentialdiagnose: Welche anderen Erkrankungen müssen von der Hüftkopfnekrose abgegrenzt werden?
Von der aseptischen Hüftnekrose abzugrenzen sind Entzündungen des Hüftgelenkes und entzündungsbedingte Formen der Hüftkopfnekrose (septische Hüftkopfnekrose). Hierbei sind Bakterien für die Hüfterkrankung ursächlich. Weiterhin können eine Osteomyelitis (Entzündung des Knochens und Knochenmarks), Knochenzysten im Hüftkopf oder Tumoren des Hüftkopfes (bösartig: Klarzellchondrosarkom, gutartig: Chondroblastom) sowie Metastasen für die typischen Leistenschmerzen, wie sie auch bei der Femurkopfnekrose auftreten, verantwortlich sein. Eine Verwechslung ist ebenfalls bei Prostatakarzinom möglich.
Krankheitsstadien der Hüftkopfnekrose?
Die Hüftkopfnekrose wird in verschiedene Krankheitsstadien eingeteilt. Mediziner verwenden die sogenannte ARCO-Klassifikation (Klassifikation nach der Association Research Circulation Osseous) international in Studien.
- ARCO 0 Hüftkopfnekrose: Alle bildgebenden Verfahren sind negativ.
- ARCO I Hüftkopfnekrose: Kernspintomografie und Knochenszintigrafie zeigen eine Nekrose.
- ARCO II Hüftkopfnekrose: Röntgen und CT zeigen eine leichte Entkalkung, im MRT ist der typische Nekrosebezirk nachweisbar.
- ARCO III Hüftkopfnekrose: Im Röntgen und CT erkennt man eine Bruchlinie unter dem Knorpel, im weiteren Verlauf verformt sich der Hüftkopf.
- ARCO IV Hüftkopfnekrose: Zeichen einer Hüftarthrose (sekundäre Coxarthrose) sind sichtbar.
Welche Therapie kann das Absterben der Knochenzellen bei einer Hüftkopfnekrose stoppen?
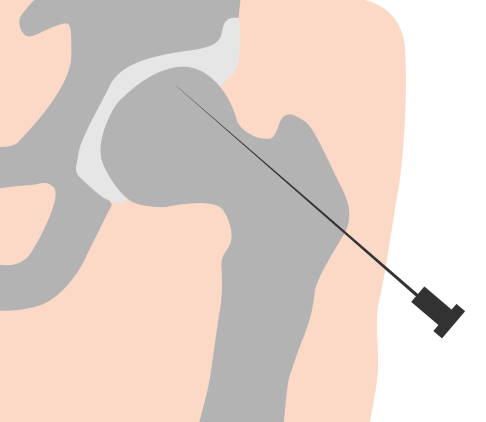 Die Anbohrung des Femurkopfes reduziert den Druck im Knochen. Auf diese Weise kann die Durchblutung wiederhergestellt werden. © Gelenk-Klinik
Die Anbohrung des Femurkopfes reduziert den Druck im Knochen. Auf diese Weise kann die Durchblutung wiederhergestellt werden. © Gelenk-Klinik
Konservative Therapie:
- medikamentöse Therapie
- physikalische Therapie
- hyperbarer Sauerstoff
- mechanische Entlastung über Gewichtsreduktion und Physiotherapie
- Schonung durch Sportpause
- Ruhigstellung des Hüftgelenkes, z. B. durch Schienen (Orthesen)
Hüftoperationen:
- Pridie-Bohrungen zur Auffrischung der Nekrosezone
- Knorpel-Knochen-Transplantation
- Varisationsosteotomie (Umstellung des Oberschenkelkopfes)
- künstlicher Hüftgelenkersatz durch Endoprothetik bei eingebrochenem Hüftkopf
Die Therapieentscheidung erfolgt anhand der ARCO-Klassifikation. Hierbei sind das Alter des betroffenen Patienten und die Ausdehnung und Lokalisation der Hüftkopfnekrose entscheidend. Beim Erwachsenen erfolgt im Gegensatz zur kindlichen Hüftkopfnekrose (Morbus Perthes) keine Selbstheilung. Der Zustand des Hüftgelenkes ebenso wie der Allgemeinzustand und die Lebenserwartung des Patienten sowie zusätzliche Erkrankungen werden ebenfalls in die Therapieentscheidung einbezogen.
Je weniger die Knochennekrose fortgeschritten ist, umso besser stehen die Chancen auf eine Linderung der Beschwerden und sogar auf völlige Heilung. In späteren Stadien hilft meist nur noch eine Operation, um die Hüftkopfnekrose zu therapieren und das Hüftgelenk zu erhalten. Ist die Gelenkfläche des Hüftgelenkes durch die Nekrose eingebrochen, kann nur noch ein künstliches Hüftgelenk die schmerzfreie Beweglichkeit der Hüfte wiederherstellen.
Literatur zur Hüftkopfnekrose
- Bimmel, R., Bakker, A., Bosma, B. & Michielsen, J. (2010). Paediatric hip fractures: a systematic review of incidence, treatment options and complications. Acta orthopaedica Belgica, 76(1), 7–13.
- Clegg, T. E., Roberts, C. S., Greene, J. W. & Prather, B. A. (2010). Hip dislocations – epidemiology, treatment, and outcomes. Injury, 41(4), 329–334.
- Giannoudis, P. V., Kontakis, G., Christoforakis, Z., Akula, M., Tosounidis, T. & Koutras, C. (2009). Management, complications and clinical results of femoral head fractures. Injury, 40(12), 1245–1251.
- Harreld, K. L., Marker, D. R., Wiesler, E. R., Shafiq, B. & Mont, M. A. (2009). Osteonecrosis of the humeral head. The Journal of the American Academy of Orthopaedic Surgeons, 17(6), 345–355.
- Larousserie, F. (2009). [A femur head--does it have anything to say?]. Annales de pathologie, 29 Spec No 1.
- Lee, M. S., Hsieh, P.-H., Shih, C.-H. & Wang, C.-J. (2010). Non-traumatic osteonecrosis of the femoral head – from clinical to bench. Chang Gung medical journal, 33(4), 351–360.
- Martí-Carvajal, A. J., Solà, I. & Agreda-Pérez, L. H. (2009). Treatment for avascular necrosis of bone in people with sickle cell disease. Cochrane database of systematic reviews (Online)(3).
- Mont, M. A., Zywiel, M. G., Marker, D. R., McGrath, M. S. & Delanois, R. E. (2010). The natural history of untreated asymptomatic osteonecrosis of the femoral head: a systematic literature review. The Journal of bone and joint surgery. American volume, 92(12), 2165–2170.
- Na. Komplikationen in Orthopädie und Unfallchirurgie: vermeiden; erkennen; behandeln.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Steffen, R. T., Athanasou, N. A., Gill, H. S. & Murray, D. W. (2010). Avascular necrosis associated with fracture of the femoral neck after hip resurfacing: histological assessment of femoral bone from retrieval specimens. The Journal of bone and joint surgery. British volume, 92(6), 787–793.
- Tosounidis, T., Stengel, D., Kontakis, G., Scott, B., Templeton, P. & Giannoudis, P. V. (2010). Prognostic significance of stability in slipped upper femoral epiphysis: a systematic review and meta-analysis. The Journal of pediatrics, 157(4).
- Unknown. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Varenna, M. & Gatti, D. (2010). [The role of rank-ligand inhibition in the treatment of postmenopausal osteoporosis]. Reumatismo, 62(3), 163–171.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.