MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
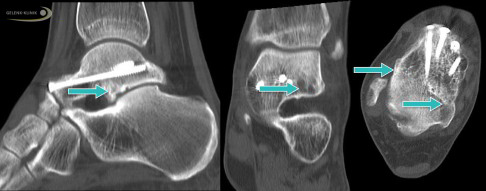
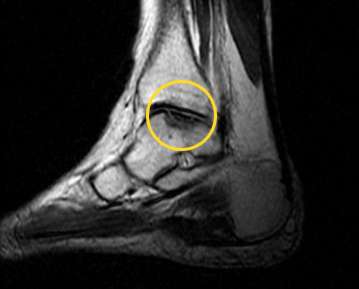
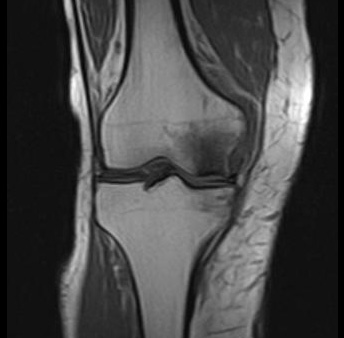 Die MRT-Aufnahme zeigt eine Knochennekrose im Knie an der inneren Oberschenkelrolle. © Prof. Dr. med. Sven Ostermeier
Die MRT-Aufnahme zeigt eine Knochennekrose im Knie an der inneren Oberschenkelrolle. © Prof. Dr. med. Sven Ostermeier
Eine Nekrose (griech. nekrosis „Tod“, „Absterben“) meint das Absterben einzelner Zellen in einem lebenden Organismus. Neben Sauerstoff- und Nährstoffmangel aufgrund einer Durchblutungsstörung können beispielsweise auch Infektionen, Verletzungen, Toxine, Erfrierungen oder Verbrennungen eine Nekrose verursachen.
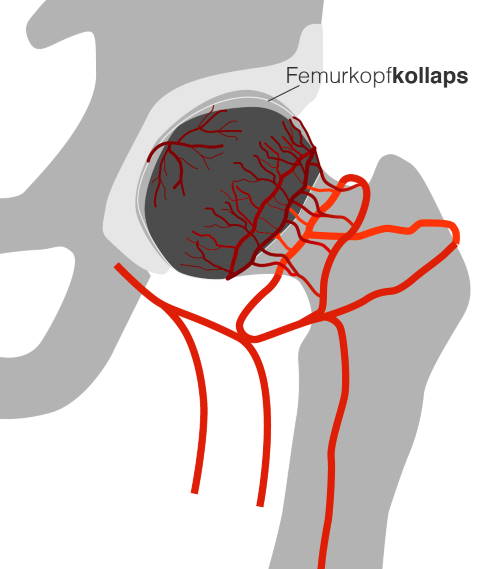
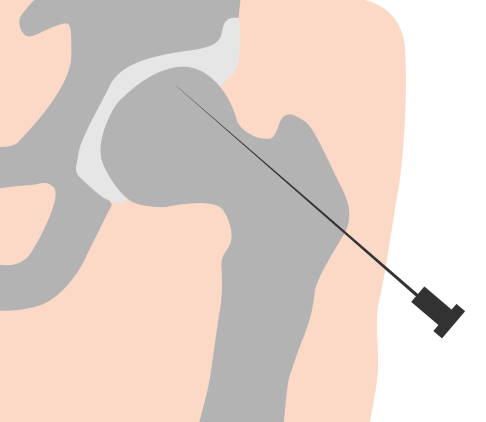
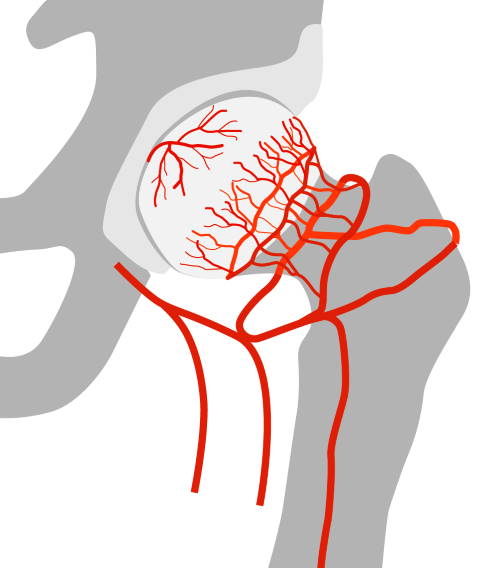
Bei dem Gewebsuntergang werden die Zellmembranen und Zellkerne zerstört, sodass der Zellinhalt ins umliegende Gewebe abgegeben wird, was wiederum zu Entzündungen führt. Grundsätzlich kann jedes Gewebe von einer Nekrose betroffen sein, also beispielsweise Muskeln, Knochen oder Organe. Behandelt wird eine Nekrose meist durch ein chirurgisches Debridement: Dabei entfernt der Operateur abgestorbenes Gewebe, um das Abheilen des umliegenden Gewebes zu fördern. In der Orthopädie beschäftigen wir uns meist mit Knochennekrosen: dem Absterben des Knochengewebes. Wenn das Knochengewebe unter einem Gewichtragenden Gelenk abstirbt, entsteht eine Arthrose. Wichtige Nekrosen des Knochengewebes sind z. B. Hüftkopfnekrose, Morbus Ahlbäck (Knochenenkrose der Femurkondylen), Osteochondrosis dissecans (OD), Talusnekrose, Morbus Köhler (Nekrose der Metatarsalknochen).