MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
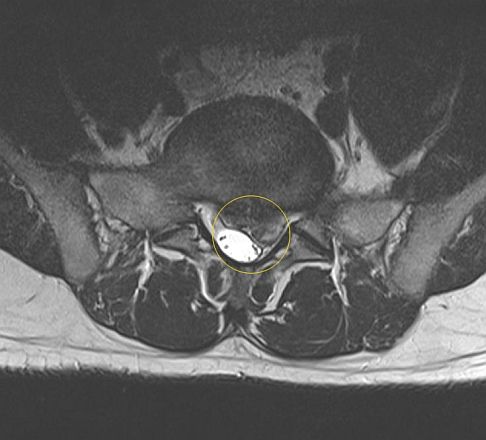 Die MRT-Aufnahme zeigt einen massiven Bandscheibenvorfall in der Lendenwirbelsäule. Das hervorgetretene Bandscheibengewebe (gelber Kreis) drückt deutlich sichtbar auf den Duralsack (weiße Struktur), der im Rückenmarkskanal das Rückenmark enthält. © Gelenk-Klinik
Die MRT-Aufnahme zeigt einen massiven Bandscheibenvorfall in der Lendenwirbelsäule. Das hervorgetretene Bandscheibengewebe (gelber Kreis) drückt deutlich sichtbar auf den Duralsack (weiße Struktur), der im Rückenmarkskanal das Rückenmark enthält. © Gelenk-Klinik
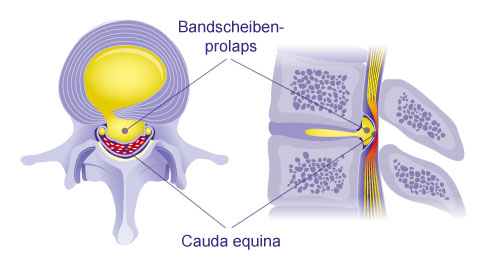
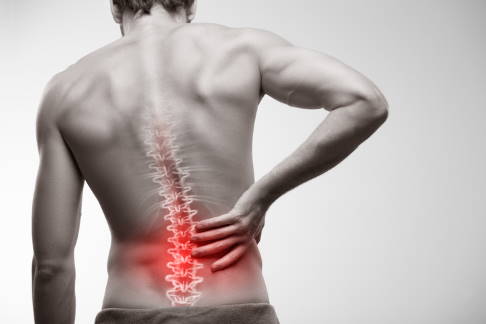
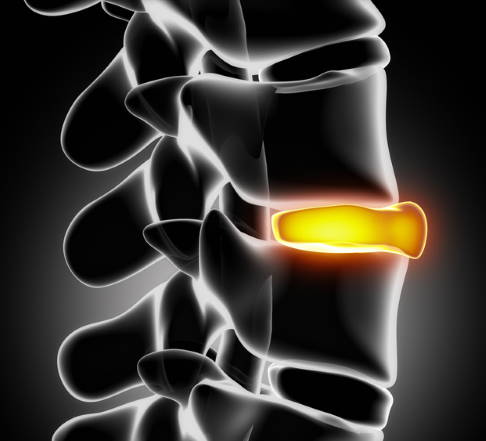
Bei einem Bandscheibenvorfall (Nucleusprolaps) tritt der innere Gallertkern (Nucleus pulposus) einer Bandscheibe durch den äußeren Faserring (Anulus fibrosus). Meist sind Risse im Faserring, die auf einen niedrigen Wassergehalt hinweisen können, dafür verantwortlich.
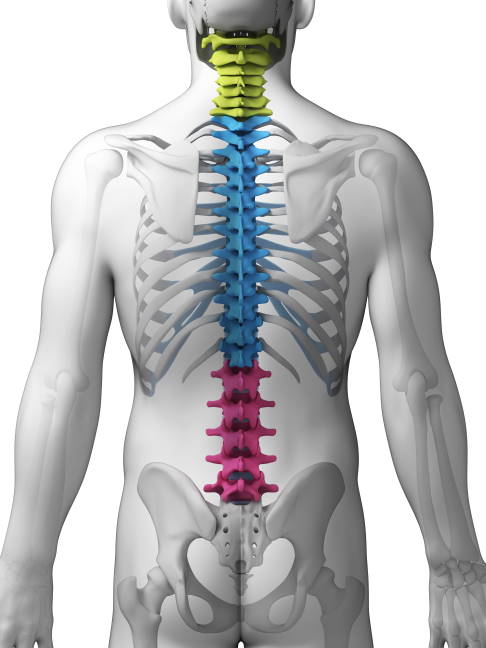
Am häufigsten sind die Bandscheiben der Lendenwirbelsäule betroffen. Risikofaktoren, die einen Bandscheibenvorfall begünstigen, sind neben dem fortgeschrittenen Alter auch Übergewicht, Überlastung (z. B. durch schweres Heben), Bewegungsmangel oder häufiges Sitzen. Durch Schonung, Wärme, Physiotherapie und schmerzlindernde Medikamente bessern sich die Symptome im Regelfall. Nur ein geringer Teil der Bandscheibenvorfälle muss operiert werden.
Synonyme:
Nucleusprolaps, Bandscheibenprolaps, Diskushernie, Discushernie