- Was ist ein Bandscheibenvorfall der Lendenwirbelsäule (LWS)?
- Warum ist der Bandscheibenvorfall der Lendenwirbelsäule so häufig?
- Symptome eines Bandscheibenvorfalls in der Lendenwirbelsäule
- Diagnose: Wie untersuchen Orthopäden einen Bandscheibenvorfall der Lendenwirbelsäule?
- Wie behandeln die Ärzte der Gelenk-Klinik einen Bandscheibenvorfall der Lendenwirbelsäule?
Der Bandscheibenvorfall der Lendenwirbelsäule (LWS) ist die häufigste Form des Bandscheibenvorfalls. 90 Prozent aller Bandscheibenvorfälle liegen im Bereich der Lendenwirbelsäule. Die Folgen sind starke Rückenschmerzen, die bis in die Beine ausstrahlen können. Auch Taubheitsgefühle oder sogar Lähmungen sind in sehr schweren Fällen möglich.
Je nach Ursache und Grad der Schädigung greifen die Wirbelsäulen-Spezialisten der Gelenk-Klinik auf verschiedene konservative und operative Behandlungsansätze zurück. Vielen Betroffenen können wir mit intensiver Wärmetherapie, bestimmten Lagerungstechniken und Physiotherapie nachhaltig helfen. Ergänzend erhalten die Patienten von den Experten Tipps, wie sie einem Bandscheibenvorfall der Lendenwirbelsäule vorbeugen können und werden über eventuell notwendige operative Eingriffe aufgeklärt.
Was ist ein Bandscheibenvorfall der Lendenwirbelsäule (LWS)?
Die Bandscheibe besteht aus zwei Anteilen, einem weichen, inneren Gallertkern (Nucleus pulposus) und einem festen Faserring (Anulus fibrosus), der diesen Kern umhüllt. Die Bandscheiben liegen zwischen den einzelnen Wirbeln der Wirbelsäule wie flüssigkeitsgefüllte Stoßdämpfer. Sie verteilen Druck und Belastungen der Wirbelsäule gleichmäßig und fangen Stöße ab.
Mit zunehmendem Alter verschlechtert sich die Versorgung der Bandscheiben mit Nährstoffen und Wasser und setzt einen fortschreitenden Abbauprozess (Degeneration) in Gang. Im zähen Faserknorpel bilden sich feine Risse, in die der Gallertkern der Bandscheiben eindringen kann. Es entsteht eine Vorwölbung der Bandscheibe (Bandscheibenprotrusion) und bei einem durchgehenden Riss des Faserringes ein Bandscheibenvorfall (Prolaps). Häufig liegt ein Bandscheibenvorfall der Lendenwirbelsäule zwischen dem 3. und 4. Lendenwirbel (L3/L4), dem 4. und 5. Lendenwirbel (L4/L5) oder dem 5. Lenden- und 1. Sakralwirbel (L5/S1).
Warum ist der Bandscheibenvorfall der Lendenwirbelsäule so häufig?
Synonyme zu Bandscheibenvorfall der LWS:
- Bandscheibenvorfall der LWS
- lumbaler Bandscheibenvorfall
- lumbaler Prolaps
- lumbaler Diskusprolaps
- lumbale Bandscheibenextrusion
Die Lendenwirbelsäule (LWS) leistet sehr viel im Laufe des Lebens: Mit nur fünf Wirbelkörpern trägt sie die Hauptlast unseres Körpergewichtes. Jedes unbedachte Heben von schweren Lasten vervielfacht die Kräfte, die auf die Lendenwirbelsäule wirken. Das macht sie anfällig für einen vorzeitigen Verschleiß der Bandscheiben der Lendenwirbelsäule und langfristig für einen lumbalen Bandscheibenvorfall. Auch in der Gelenk-Klinik liegt bei den meisten Patienten der Bandscheibenvorfall im Lendenwirbelbereich. Nicht selten sind von einem Bandscheibenvorfall der Lendenwirbelsäule jüngere Menschen betroffen.
Hinzu kommen häufig weitere Faktoren, die die Gefahr für einen lumbalen Prolaps erhöhen: weitgehend sitzende Tätigkeit am Computer, ein bewegungsarmer Lebensstil und eventuell Übergewicht. Auch eine genetische Veranlagung wird von Experten diskutiert.
Symptome eines Bandscheibenvorfalls der Lendenwirbelsäule
Symptome eines Bandscheibenvorfalls der LWS:
- Schmerzen in der Lendenwirbelsäule, die bis in Beine und Füße ausstrahlen können
- Gefühlsstörungen (Parästhesien) wie Kribbeln oder Taubheit im Bein
- Verstärken der Schmerzen durch Bewegung, Husten und Niesen
- Muskelverspannungen im unteren Rücken
- evtl. Lähmung der Bein-, Darm-, Blasenmuskulatur
Durch den Druck des Gallertkerns einer Bandscheibe im Bereich der Lendenwirbelsäule kann es zu Rückenschmerzen kommen, die in vielen Fällen über das Gesäß hinunter bis ins Bein ausstrahlen. Viele Patienten berichten von einem pelzigen Taubheitsgefühl, als ob Ameisen über das Bein laufen.
Unter Umständen kann zusätzlich der Ischiasnerv im unteren Rücken schmerzhaft gereizt werden. Bei betroffenen Patienten ist es wichtig, dass ein Wirbelsäulenspezialist mit den ihm zur Verfügung stehenden diagnostischen Methoden einen harmlosen Hexenschuss oder ein ISG-Syndrom (Schmerzen im Iliosakralgelenk) von einem lumbalen Bandscheibenvorfall abgrenzt. Alle können Ursache für das LWS-Syndrom sein, also Schmerzen im unteren Rücken. Ein Experte klärt den Auslöser für die Rückenschmerzen zweifelsfrei auf.
Mehrtägige ausstrahlende Rückenschmerzen immer vom Arzt abklären lassen!
Ein lumbaler Bandscheibenvorfall kündigt sich in manchen Fällen über mehrere Tage an: Rückenschmerzen, die sich nach etwa 5 Tagen noch nicht gebessert haben und bis in die Beine ziehen, müssen unbedingt von einem orthopädischen Facharzt untersucht werden.
In schweren Fällen löst der Prolaps Störungen bei der Fußhebung oder der Kniestreckung aus. Eine akute Notfallsituation tritt ein, wenn sich Lähmungen der Blasen- und Mastdarmfunktion einstellen. Dann muss der Patient sofort stationär versorgt werden.
Diagnose: Wie untersuchen Orthopäden einen Bandscheibenvorfall der Lendenwirbelsäule?
In einer ausführliche Befragung des Patienten ‒ der Anamnese ‒ klärt der behandelnde Orthopäde folgende Fragen:
- Wo genau liegt der Schmerz?
- Wie lässt sich der Schmerz beschreiben (grell, stechend, dumpf)?
- Seit wann bestehen die Schmerzen?
- Strahlen die Rückenschmerzen in die Beine aus?
- Gibt es Bereiche mit Gefühlsstörungen wie Taubheit?
- Verstärkt sich der Rückenschmerz zum Beispiel beim Husten?
Die körperliche Untersuchung gibt dem Arzt Aufschluss darüber, ob die Spinalnerven durch den Bandscheibenvorfall bereits in Mitleidenschaft gezogen wurden.
Bildgebende Verfahren sind wichtig beim Bandscheibenvorfall der LWS
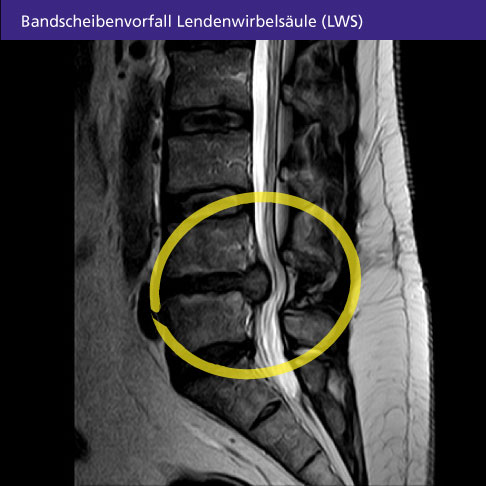 Röntgenbild eines Patienten mit einem Bandscheibenvorfall (Prolaps) der Lendenwirbelsäule (LWS). Der Bandscheibenvorfall liegt zwischen dem 4. und 5. Lendenwirbel, daher bezeichnet man ihn als LWS L4/L5 (gelber Kreis). © Gelenk-Klinik
Röntgenbild eines Patienten mit einem Bandscheibenvorfall (Prolaps) der Lendenwirbelsäule (LWS). Der Bandscheibenvorfall liegt zwischen dem 4. und 5. Lendenwirbel, daher bezeichnet man ihn als LWS L4/L5 (gelber Kreis). © Gelenk-Klinik
Im klassischen Röntgenbild der Lendenwirbelsäule (Lumbalwirbelsäule) erkennt der Orthopäde beispielsweise,
- ob sich Wirbelkörper gegeneinander verschoben haben,
- wie die Wirbelstruktur ist und
- wie groß der Abstand zwischen den Wirbeln ist.
Zusätzlich ermöglichen Aufnahmen der Kernspintomographie (MRT) oder ein Computertomogramm (CT) dem Untersucher, den exakten Ort des Bandscheibenvorfalls in der Lendenwirbelsäule festzustellen. Selten führt er eine Myelografie durch, also eine Röntgenaufnahme, nachdem direkt in den Wirbelkanal ein Kontrastmittel gespritzt wurde.
Ganganalyse und Wirbelsäulenvermessung: ganzheitliches Abklären der Schmerzursache
Die Ärzte der Gelenk-Klinik gehen mithilfe der dynamischen Untersuchung des Bewegungsapparates und des Gangbildes dem Ursprung der Rückenschmerzen auf den Grund. Das strahlungsfreie und nichtinvasive Verfahren gibt beispielsweise Auskunft über die Beweglichkeit einzelner Wirbel, einen Beckenschiefstand, Haltungsfehler und muskulären Ungleichgewichten. In enger Zusammenarbeit mit geschulten Physiotherapeuten werden die Ergebnisse der Ganganalyse und 3- bzw. 4-dimensionale Wirbelsäulenvermessung in den Therapieplan integriert und ermöglichen in vielen Fällen eine ausschließlich konservative Behandlung eines LWS-Bandscheibenvorfalls.
Wie behandeln die Ärzte der Gelenk-Klinik einen Bandscheibenvorfall der Lendenwirbelsäule?
In vielen Fällen können Patienten mit einem Bandscheibenvorfall der Lendenwirbelsäule konservativ behandelt werden, das heißt ohne operativen Eingriff. Hierfür steht eine Vielzahl von Behandlungsmethoden zur Verfügung, die individuell auf die Bedürfnisse der Patienten abgestimmt werden.
Konservative Behandlung eines LWS-Bandscheibenvorfalls
Im Therapieplan stehen neben einer körperlichen Schonung regelmäßige und konsequent durchgeführte Physiotherapie . Begleitend kann die Einnahme von schmerzlindernden Medikamenten ratsam sein, um die Bewegungsübungen möglichst schmerzfrei durchführen zu können. Auch die Entwicklung von Schonhaltungen wird durch Schmerzmittel unterbunden.
Wärmeanwendungen, Fango- und Moorpackungen, Massagen und Wassertherapie lockern die Rückenmuskulatur und beugen schmerzbedingten Verspannungen vor.
 Der Chirotherapeut kann Schmerzen und Bewegungseinschränkungen mit gezielten Handgriffen lindern. Die Chirotherapie gehört wie die Osteopathie zu den manuellen Therapien. © Kritchanut, istock
Der Chirotherapeut kann Schmerzen und Bewegungseinschränkungen mit gezielten Handgriffen lindern. Die Chirotherapie gehört wie die Osteopathie zu den manuellen Therapien. © Kritchanut, istock
Operative Behandlung eines LWS-Bandscheibenvorfalls
Wenn der Patient unter sehr starken Schmerzen leidet, die sich auch nach Wochen nicht auf ein erträgliches Maß zurückbilden, zieht der behandelnde Orthopäde eine Operation in Betracht. Auch bei bereits bestehenden Lähmungen der Muskulatur oder starken Gefühlsstörungen ist im Einzelfall die Operation einem konservativen Behandlungsversuch vorzuziehen.
Welche Operationstechnik der Operateur wählt, hängt von Art und Schwere des Bandscheibenvorfalls ab und wird individuell entschieden. Das Grundprinzip jeder Bandscheibenoperation besteht darin, so wenig invasiv wie möglich vorzugehen. Das fängt beim kleinstmöglichen Hautschnitt an und reicht bis zur minimalinvasiven Operation, wo der Wirbelsäulenspezialist mit Instrumenten im Millimeterbereich arbeitet. Es wird auf diese Weise nur wenig Gewebe verletzt und die Statik der Wirbelsäule nicht negativ beeinflusst. Der Patient kann unmittelbar nach dem Eingriff wieder aufstehen und die physiotherapeutische Behandlung beginnen.
Wenige Tage nach der Operation wird der Patient aus der Klinik entlassen. Normalerweise schließen sich dann eine ambulante Krankengymnastik und eventuell eine stationäre Anschlussheilbehandlung an. Kontrolltermine beim behandelnden Orthopäden stellen eine persönliche Betreuung über die Operation hinaus sicher.
Literaturangaben
- Magnetic Resonance Imaging of the Brain and Spine (2 Volume Set). (2008) (Fourth ed). Lippincott Williams & Wilkins.
- Abdu, A. V., Vereshchako, A. V., Bersnev, V. P., Markin, S. A. & Riabukha, N. P. (2010). [Certain aspects of the diagnostics and surgical treatment of antalgic scoliosis with hernias of the intervertebral discs of the lumbosacral area of the backbone].. Vestnik khirurgii imeni I. I. Grekova, 169(4), 103-106.
- Berman, B. M., Langevin, H. M., Witt, C. M. & Dubner, R. (2010). Acupuncture for chronic low back pain.. The New England journal of medicine, 363(5), 454-461.
- Bronfort, G., Haas, M., Evans, R., Leininger, B. & Triano, J. (2010). Effectiveness of manual therapies: the UK evidence report.. Chiropractic & osteopathy, 18, 3+.
- Donelson, R. (2011). Mechanical diagnosis and therapy for radiculopathy.. Physical medicine and rehabilitation clinics of North America, 22(1), 75-89.
- Hoppenfeld, S. Orthopaedic Neurology: A Diagnostic Guide to Neurologic Levels. J. B. Lippincott Company.
- Iordanova, E., Roe, C., Keller, A., Skouen, J. S., Rygh, L. J., Espeland, A. et al. (2010). [Long-lasting low back pain and MRI changes in the intervertebral discs].. Tidsskrift for den Norske lægeforening : tidsskrift for praktisk medicin, ny række, 130(22), 2260-2263.
- Iwamoto, J., Sato, Y., Takeda, T. & Matsumoto, H. (2010). The return to sports activity after conservative or surgical treatment in athletes with lumbar disc herniation.. American journal of physical medicine & rehabilitation / Association of Academic Physiatrists, 89(12), 1030-1035.
- Kotil, K. & Sengoz, A. (2011). The management in the C2-C3 disc herniations: a clinical study.. Turkish neurosurgery, 21(1), 15-21.
- Manchikanti, L., Singh, V., Falco, F. J., Cash, K. A. & Pampati, V. (2010). Evaluation of the effectiveness of lumbar interlaminar epidural injections in managing chronic pain of lumbar disc herniation or radiculitis: a randomized, double-blind, controlled trial.. Pain physician, 13(4), 343-355.
- Postacchini, F. (1999). Lumbar Disc Herniation (1 ed). Springer.
- Selviaridis, P., Foroglou, N., Tsitlakidis, A., Hatzisotiriou, A., Magras, I. & Patsalas, I. (2010). Long-term outcome after implantation of prosthetic disc nucleus device (PDN) in lumbar disc disease.. Hippokratia, 14(3), 176-184.
- Stelzeneder, D. & Trattnig, S. (2010). [Biochemical magnetic resonance imaging of intervertebral discs and facet joints].. Der Radiologe, 50(12), 1115-1119.
- Wilmink, J. T. (2009). Lumbar Spinal Imaging in Radicular Pain and Related Conditions: Understanding Diagnostic Images in a Clinical Context (1 ed). Springer.


