- Ablauf einer Hüftarthroskopie
- Bei welchen Krankheiten macht der Arzt eine Arthroskopie des Hüftgelenks?
- Entfernung freier Gelenkkörper mittels Hüftarthroskopie
- Labrumglättung und Labrumnaht mittels Hüftarthroskopie
- Zystenbehandlung im Knochen am Pfannenrand mittels Hüftarthroskopie
- Knorpelbehandlung und Knorpelglättung mittels Hüftarthroskopie
- Mikrofrakturierung zur Bildung einer neuen Knorpelschicht
- Knorpeltransplantation bei unfallbedingten Knorpelverletzungen
- Entzündung des Hüftgelenks: Schleimhautabtragung durch Hüftarthroskopie
- Knochenabtragende Operationen im Rahmen einer Hüftarthroskopie
- Nachbehandlung einer Hüftarthroskopie
 Hüftarthroskopie zur Behandlung einer Labrumruptur, einem Riss der Gelenklippe. © bilderzwerg, Fotolia
Hüftarthroskopie zur Behandlung einer Labrumruptur, einem Riss der Gelenklippe. © bilderzwerg, Fotolia
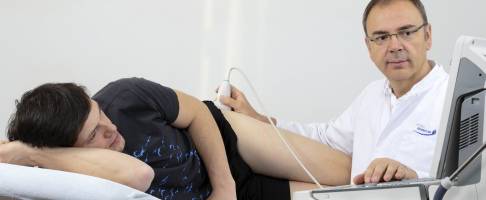
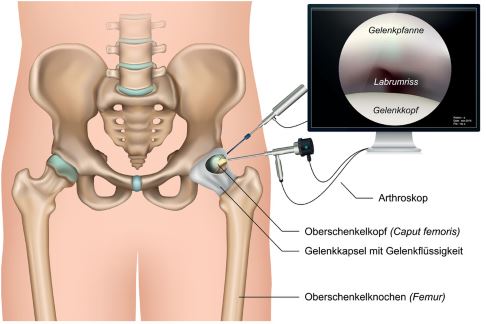
Eine Hüftarthroskopie (Gelenkspiegelung) ist ein operativer Eingriff, der auch als schlüssellochchirurgischer Eingriff bezeichnet wird. Das Arthroskop ist aus einer speziellen Kamera und einem speziellen Lichtleitersystem aufgebaut, mit dem der Chirurg im Gelenk untersuchen und behandeln kann. Vor allem tiefliegende Gelenke wie das Hüftgelenk kann der Hüftspezialist auf diese Weise genau inspizieren.
Ein besonderer Vorteil der Hüftarthroskopie ist die schonende Behandlung der Gewebe: Dank sehr kleiner Schnitte schädigt der Eingriff die Weichteile weniger als eine offenen Operation. Geringere Hüft- und Leistenschmerzen nach dem Eingriff und eine schnelle Rehabilitation der Patienten sind Vorteile des arthrokopischen Eingriffs.
Externer Inhalt von youtube.com
Ablauf einer Hüftarthroskopie
Die Hüftarthroskopie oder Gelenkspiegelung des Hüftgelenkes ist ein Verfahren, bei dem sowohl der Gelenkspalt zwischen Oberschenkelkopf und Hüftpfanne als auch der übrige Gelenkraum untersucht werden kann. Hierfür kommen spezielle Instrumente zum Einsatz, um die Operation mit der notwendigen Sicherheit durchführen zu können. Der Patient erhält für die Spiegelung eine Vollnarkose.
In der Regel sind mindestens zwei Zugangswege zum Hüftgelenk über kleinste Hautschnitte notwendig. Um während der Hüftarthroskopie den Gelenkspalt zwischen Hüftkopf und Hüftpfanne weitmöglichst zu öffnen, wird auf die starken Beinmuskeln Zug über eine Vorrichtung im Operationssaal ausgeübt, während der Patient auf dem Rücken liegt.
Zusätzliche Sichtkontrolle für den Operateur bietet ein Bildwandler. Dies ist ein mobiler Röntgenapparat, der während des Eingriffs den Ablauf der Operation in Echtzeit darstellt.
Die Bilder aus dem Hüftgelenk überträgt eine Endoskopkamera, mit der der Operateur die Behandlung am Bildschirm live überwachen kann. Nach eingehender Untersuchung des Hüftgelenkes mit dem Arthroskop leitet alle notwendigen Therapieschritte ein.
Externer Inhalt von viewmedica.com
Bei welchen Krankheiten macht der Arzt eine Arthroskopie des Hüftgelenks?
Verschiedene Krankheitsbilder können Schmerzen im Hüftgelenk verursachen. Nur eine ausgiebige Befragung und Untersuchung helfen dem Arzt bei der Diagnosestellung. Anhaltende Beschwerden im Hüftgelenk und Bewegungseinschränkungen stellen eine Indikation für eine Spiegelung des Gelenks dar.
Häufig klagen Patienten über belastungsabhängige Schmerzen in der Leiste oder in der Hüfte. Die Schmerzen im Hüftgelenk können als Anlaufschmerz oder als Ruheschmerz auftreten.
Eventuelle Bewegungseinschränkungen erkennen die Betroffenen meist erst zu spät.
Gelenkblockierungen oder plötzlich einschießende Schmerzen in der Leiste oder außen an der Hüfte sind kein seltenes Symptom und können auf freie Gelenkkörper (abgelöste Knochen- oder Knorpelstücke) hinweisen.
Im Rahmen der Hüftarthroskopie können folgende Therapien durchgeführt werden:
- Entfernung freier Gelenkkörper aus dem Hüftgelenk
- Behandlung von Knorpelschäden im Hüftgelenk
- Behandlung von Erkrankungen der Gelenkschleimhaut des Hüftgelenkes
- Behandlung von Formstörungen des Hüftgelenkes (Impingement der Hüfte)
- Therapie von Schäden der Gelenklippe: Labrumverletzungen und Labrumrisse
Entfernung freier Gelenkkörper mittels Hüftarthroskopie
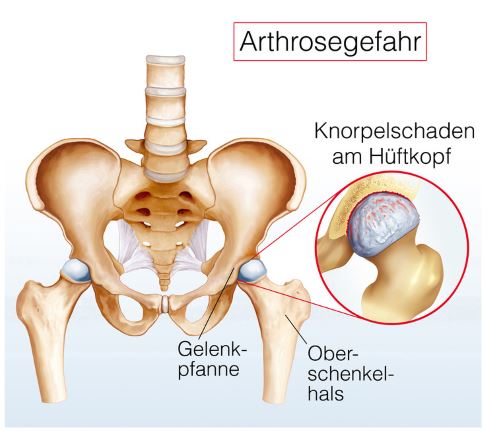 Eine schwere Hüftarthrose kann dazu führen, dass sich Knorpelstücke aus dem Gelenk lösen. In einer Hüftarthroskopie kann der Arzt solche freien Gelenkkörper entfernen. © Henrie, Fotolia
Eine schwere Hüftarthrose kann dazu führen, dass sich Knorpelstücke aus dem Gelenk lösen. In einer Hüftarthroskopie kann der Arzt solche freien Gelenkkörper entfernen. © Henrie, Fotolia
Die Entfernung und damit Beseitigung mechanisch störender Partikel aus dem Hüftgelenk ist eine Domäne der arthroskopischen Therapie.
Die freien Gelenkkörper sammeln sich zumeist im unteren Gelenkabschnitt und können durch Einklemmungen weitere Strukturen im Gelenk schädigen. Meist ist eine Hüftarthrose dafür verantwortlich, wenn sich Knorpelstücke lösen und als Dissekate zu Einklemmungen und Gelenkblockaden führen.
Diese freien Gelenkkörper folgen in Rückenlage des Patienten der Schwerkraft und sinken im Gelenk langsam nach unten.
Dort findet der Operateur sie während der Gelenkspiegelung und kann sie entfernen. Grundsätzlich können freie Gelenkkörper überall im Hüftgelenk auftreten.
Labrumglättung und Labrumnaht mittels Hüftarthroskopie
Die Gelenklippe (Labrum) erweitert den Rand der Hüftpfanne und umschließt den Femurkopf im Hüftgelenk. Eine verletzte Gelenklippe kann im Hüftgelenkspalt einklemmen.
Eine Einklemmung des Labrums kann Hüftarthrose auslösen, wenn sie nicht beseitigt wird. In einer Arthroskopie kann der Arzt das Labrum entweder glätten oder entfernen. Eine Hüftarthroskopie kann die Gelenklippe auch wiederherstellen.
Die Rekonstruktion der Gelenklippe erfolgt mit speziellen Nähten und wird vollendoskopisch und arthroskopisch durchgeführt. Wichtig ist die Untersuchung der Rissursache. Nur wenn die Ursache – etwa ein Unfall – geklärt wird, ist eine langfristige Besserung des Hüftgelenks und eine nachhaltige Prävention der Hüftarthrose möglich. Bei Glättung der Gelenklippe (Labrum) durch eine Hüftarthroskopie entfernt der Operateur die einklemmenden Gewebeanteile schonend.
Die Entscheidung, ob eine Gelenklippe entfernt oder erhalten werden soll, entscheidet der Orthopäde anhand der Beobachtungen vor der Operation. Aber auch während der Hüftarthroskopie können in direkter Sicht auf das Gelenk sogenannte intraoperative Befunde erfolgen, die zu einer Behandlungsentscheidung führen.
Wenn der Labrumriss nicht nur das Labrum selbst, sondern den angrenzenden Knorpel betrifft, lässt sich die Struktur meist nicht mehr erhalten. Es kommt häufig zu einer Hohlraumbildung im Knochen unter der Gelenklippe (paralabrale Zysten) und die Gelenklippe kann nicht mehr genäht werden.
Zystenbehandlung im Knochen am Pfannenrand mittels Hüftarthroskopie
Bei kleinen Hohlräumen (Zysten) unter dem Pfannenrand sind Anbohrungen unter der Gelenklippe im Rahmen einer Hüftarthroskopie meist als Behandlung ausreichend. Dies dient zur Druckentlastung. Bei großen Zysten füllt man die Hohlräume nach Ausräumung auf.
Knorpelbehandlung und Knorpelglättung mittels Hüftarthroskopie
Neben Strukturschäden am Gelenk und dem Bewegungsmechanismus achtet der Orthopäde bei der Hütarthroskopie vor allem auf den Zustand des Gelenkknorpels im Hüftgelenk.
Ist der Knorpel im Hüftgelenk bereits aufgeraut, hat die Hüftarthrose begonnen. Über das Endoskop erkennt der Orthopäde Hüftarthrose an der rissigen, unebenen und rauen Knorpeloberfläche.
Hüftarthrose ist ein sich selbst verstärkender Prozess. Beschädigter Knorpel kann sich ablösen und als freier Gelenkkörper im Gelenk bewegen. Dies verursacht wiederum eine vermehrte Reibung und Abnutzung an bisher noch glatten Stellen des Hüftgelenks.
Die Ablösung von Knorpelpartikeln im Hüftgelenk wird dann wahrscheinlicher, wenn der Knorpel seine elastische Konsistenz und Elastizität verloren hat. Daher ist die Hüftarthrose eine Krankheit, die im Anfangsstadium recht gut zu behandeln ist. Je weiter der Verschleiß jedoch voranschreitet, desto weniger gelenkerhaltende Behandlungsmöglichkeiten stehen dem Patienten zur Verfügung. Früherkennung ist daher wesentlich für eine gelenkerhaltende Therapie der Hüftarthrose.
Mikrofrakturierung zur Bildung einer neuen Knorpelschicht
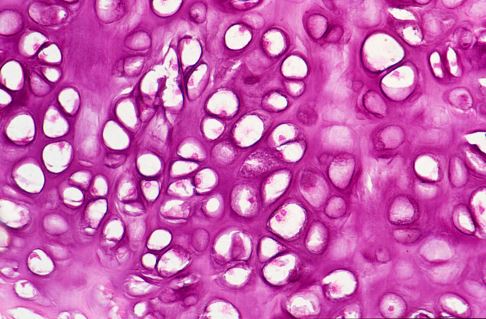 Hyaliner Gelenkknorpel unter dem Mikroskop: Gut sichtbar sind die Chondrozyten (Knorpelzellen), die von der Knorpelmatrix umgeben werden. © Josep Maria Barres, iStock
Hyaliner Gelenkknorpel unter dem Mikroskop: Gut sichtbar sind die Chondrozyten (Knorpelzellen), die von der Knorpelmatrix umgeben werden. © Josep Maria Barres, iStock
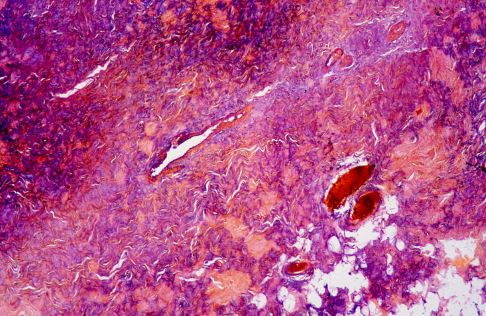 Faserknorpel unter dem Mikroskop: Im Vergleich zum hyalinen Knorpel sind weniger Chondrozyten sichtbar. Der Aufbau des Ersatzknorpels ist durch Kollagenfasern gekennzeichnet. © Josep Maria Barres, iStock
Faserknorpel unter dem Mikroskop: Im Vergleich zum hyalinen Knorpel sind weniger Chondrozyten sichtbar. Der Aufbau des Ersatzknorpels ist durch Kollagenfasern gekennzeichnet. © Josep Maria Barres, iStock
Beschädigten Knorpel kann der Orthopäde im Rahmen einer arthroskopischen Therapie vorsichtig und oberflächlich glätten. Die radikale großflächige Abtragung des Knorpels im Hüftgelenk ist für den Patienten wenig erfolgreich.
Knorpelbildende Maßnahmen mit Anfrischung des Knochens unterhalb des geschädigten Knorpels eignen sich besser zur Faserknorpelbildung. Diese Maßnahme nennt sich Mikrofrakturierung, da die Knochenoberfläche mit einem spitzen Werkzeug minimal aufgebrochen wird. Das darunterliegende Knochengewebe ist gut durchblutet. Es entstehen leicht blutende, kleine Verletzungen im geschädigten Gelenkbereich. Diese Verletzungen lösen eine natürliche Verschorfung des Gelenks durch das geronnene Blut aus. Blut und Knochenmark mit differenzierungsfähigen Stammzellen wandern in den Bereich des zerstörten Knorpels ein.
Unter dieser Schorfschicht kommt es dann zur Bildung eines faserigen Ersatzknorpels mit etwas veränderten Gleiteigenschaften. Der Patient sollte sein Hüftgelenk in der Heilungsphase entlasten.
Diese Knorpelregeneration durch Anbohrung des Knochens unter dem beschädigten Knorpel (Mikrofrakturierung) hat bei kleinen, lokal begrenzten Knorpelverletzungen im Kniegelenk einen höheren Stellenwert als im Hüftgelenk. Die klinischen Ergebnisse der Knorpelregeneration durch Mikrofrakturierung im Hüftgelenk sind nicht zufriedenstellend.
Die schlechten Ergebnisse der Mikrofrakturierung (Faserknorpelbildung nach Anbohren des Knochens) in der Hüfte im Vergleich zum Knie können an der anderen Belastung der Hüfte liegen. Anders als das Knie ist das Hüftgelenk nicht wirklich in der für die Faserknorpelbildung wichtigen Heilungszeit entlastbar. Die Bildung des Faserknorpels im Hüftgelenk wird dadurch sicherlich gestört. Daher ist die beobachtete Lebensqualität für Patienten nach der Mikrofrakturierung im Hüftgelenk für die Spezialisten der Gelenk-Klinik nicht befriedigend.
Knorpeltransplantation bei unfallbedingten Knorpelverletzungen
Knorpeltransplantationen können im Hüftgelenk kleinere Knorpelschäden – etwa nach Unfall oder akuten Sportverletzungen – sehr nachhaltig behandeln.
Die Therapie beruht auf der Verpflanzung körpereigener (autologer) Knorpelzellen. Dafür gewinnt man in einem gesunden Teil des Hüftgelenks ein höchstens reiskorngroßes Knorpelstück. In einem mehrwöchigen Laborprozess werden diese Knorpelzellen in einem speziellen Nährmedium angezüchtet und vervielfacht. Nach Einsetzen dieser Knorpelzellen an Stelle der Knorpelverletzung bildet sich nach 6–12 Monaten echter, elastischer Gelenkknorpel mit den gleichen elastischen Eigenschaften und der Stabilität des unverletzten Hüftgelenks.
Dieser Vorgang der Knorpelregeneration durch Zellwachstum ist im natürlichen, nicht durch Blutgefäße versorgten Hüftgelenk nicht zu erreichen. Weil im Hüftgelenk Nährstoffe nur durch ungerichtete Bewegung der Körperflüssigkeit in das Knorpelgewebe gelangt, sind seine Regenerationsmöglichkeiten beschränkt. Man spricht von einem gering ernährten (bradytrophen) Knorpelgewebe. Im Laborprozess zur Vermehrung des Knorpels umgeht man diese natürliche Beschränkung der Regenerationsfähigkeit.
Wann ist eine Knorpeltransplantation im Hüftgelenk erfolgreich?
Die Knorpeltransplantation im Hüftgelenk setzt eine frische, nicht durch Arthrose bedingte Knorpelschädigung voraus. Die umliegenden Knorpelbereiche müssen glatt, elastisch und belastbar sein und eine intakte Knorpeloberfläche aufweisen. Großflächige Knorpelschäden sowie entzündliche Veränderungen des Hüftgelenks sind Kontraindikationen für eine erfolgreiche Knorpeltransplantation am Hüftgelenk.
Wie sieht die Nachbehandlung einer Knorpeltransplantation am Hüftgelenk aus?
Die Nachbehandlung nach einer arthroskopisch durchgeführten Knorpeltransplantation ist wegen der hohen Belastung des Knorpels im Hüftgelenk besonders anspruchsvoll. In erster Linie ist eine sechswöchige Totalentlastung des Hüftkopfes wichtig. Das bedeutet, dass der Patient nicht auf der betroffenen Hüfte stehen darf. Beim Liegen auf der operierten Seite darf er das gestreckte Bein nicht heben.
Wann ist die Knorpeltransplantation am Hüftgelenk sinnvoll?
Allgemein muss man Knorpeltransplantationen am Hüftgelenk schon wegen der anspruchsvollen Nachbehandlung und der relativ hohen Kosten für die Knorpelzüchtung sehr gewählt einsetzen. Nur für frische, traumatische und lokal begrenzte Knorpelverletzungen in kleineren Bereichen des Hüftgelenks kommt die arthroskopische Knorpeltransplantation als wertvolle Therapiemöglichkeit infrage.
Entzündung des Hüftgelenks: Schleimhautabtragung durch Hüftarthroskopie
Viele Auslöser können eine Schleimhautentzündung im Hüftgelenk verursachen. Die Behandlung des Hüftgelenks bei einer Schleimhautentzündung muss sich an der jeweiligen Ursache orientieren.
Ursachen für Schleimhautentzündungen der Hüfte
- aktivierte Arthrose mit entzündlichen Veränderungen und erhöhten Entzündungswerten
- Autoimmunerkrankungen wie Rheuma und rheumatoide Arthritis
- Stoffwechselerkrankungen wie zum Beispiel Gicht
Wie ermittelt der Orthopäde die genaue Ursache der Schleimhautentzündung des Hüftgelenks?
Während der Hüftarthroskopie entnimmt der Arzt mithilfe einer kleinsten Stanze Gewebeproben. Diese können in einer Laboruntersuchung Auskunft über die genaue Ursache der Schleimhautentzündung in der Hüfte geben.
Die Entfernung entzündeter Gewebeanteile oder gerissener Bandstrukturen wie dem Ligamentum capitis femoris (Hüftkopfband) aus dem Gelenk ist häufig Teil der Arthroskopie des Hüftgelenks. Je nach Ursache der Schleimhautentzündung oder Knorpelschädigung verfolgt die arthroskopische Therapie unterschiedliche Ansätze.
Knochenabtragende Operationen im Rahmen einer Hüftarthroskopie
Zu den knöchernen Veränderungen des Hüftgelenks gehört vor allem die Fehlstellung des Hüftkopfes (Hüftdysplasie). Wenn Hüftgelenkskopf und Hüftgelenkspfanne mechanisch nicht zueinander passen, kann eine Anpassung der Knochen im Rahmen einer Hüftarthroskopie erforderlich sein. Die dabei erforderliche Operation bezeichnet man als hüftarthroskopische Rekonturierung des Hüftgelenks.
Die Früherkennung solcher knöcherner Fehlstellungen ist besonders wichtig, um der Entstehung einer Hüftarthrose wirksam vorzubeugen. Bleiben Formstörungen des Hüftgelenks unbehandelt, entwickelt sich fast immer eine Hüftarthrose. Die mechanischen Probleme erhöhen den Druck auf bestimmte Stellen des Gelenkknorpels erheblich. Der Knorpel kann vorzeitig abnutzen und rissig werden.
Die Korrektur der Knochenform am Schenkelhals und am Rand der Pfanne kann bei entsprechenden anatomischen Verhältnissen am Hüftgelenk arthroskopisch erfolgen. Diese Rekonturierung ist sonst nur in einer offenen Operation nach Auskugelung des Hüftgelenkes möglich.
Externer Inhalt von viewmedica.com
Nachbehandlung einer Hüftarthroskopie
Die Einschränkungen nach einer Gelenkspiegelung sind im Wesentlichen vom durchgeführten Eingriff im Hüftgelenk abhängig. Bei körperlicher Schonung, das heißt Verzicht auf Sport und Zusatzbelastungen, ist die Vollbelastung in den ersten beiden Wochen nach der Arthroskopie sinnvoll. Unterarmgehstützen können Ihnen in dieser Phase hilfreich sein. Eine krankengymnastische Behandlung verhindert Bewegungseinschränkungen nach dem Eingriff. Die Thromboseprophylaxe verringert das Risiko von Blutgerinnseln in den Beinvenen.
Wird Knochen im Rahmen eines Impingements der Hüfte abgetragen oder Knorpel bei Knorpelschäden des Hüftgelenkes behandelt, ist je nach Ausmaß des Eingriffes eine Teilbelastung des Beines nach der Operation nötig.
Patientenbeispiel: Hüftschmerzen bei einem 36-jährigen Laufsportler
Ein 36-jähriger Mann, sportlich aktiv, bewältigt intensives Lauftraining. Zuvor war er über viele Jahre Fußballspieler. Seit einigen Monaten gibt er vermehrt Beschwerden mit Einschränkungen der Alltagsaktivität an. An einen Unfall kann er sich nicht erinnern.
Die Schmerzen beschreibt er seitlich liegend wie eine Spange über der Leiste. Das Stechen kann er nicht bewusst auslösen, aber wenn die Schmerzen eintreten, kann er einige Schritte nicht gehen. Im Anschluss bessern sich die Beschwerden oft wieder. Es bleibt nur eine geringe Reizung und ein Druckgefühl in der Leiste zurück.
Nach dem Lauftraining gibt er einige Tage vermehrt Einschränkungen in der Hüfte an. Die Beweglichkeit der Hüfte empfindet der Patient schon immer als eingeschränkt. In letzter Zeit hat diese Bewegungseinschränkung eher zugenommen. Der Patient zeigt nach Untersuchung durch eine Hüftarthroskopie eine Labrumläsion (Schädigung der Gelenklippe) mit Knorpelschaden bei begleitend vorhandener anatomischer Fehlform des Hüftgelenkes. Dadurch kommt es zu einer Einklemmung im Hüftgelenk, wodurch die Knochen schmerzhaft aufeinanderstoßen. Man spricht auch von einem Hüftimpingement.
Literaturangaben
- Arnold, D. R., Keene, J. S., Blankenbaker, D. G. & Desmet, A. A. (2011). Hip pain referral patterns in patients with labral tears: analysis based on intra-articular anesthetic injections, hip arthroscopy, and a new pain "circle" diagram. The Physician and sportsmedicine, 39, 29–35.
- Ellis, H. B., Briggs, K. K. & Philippon, M. J. (2011). Innovation in hip arthroscopy: is hip arthritis preventable in the athlete? British journal of sports medicine.
- Konan, S., Rayan, F., Meermans, G., Witt, J. & Haddad, F. S. (2011). Validation of the classification system for acetabular chondral lesions identified at arthroscopy in patients with femoroacetabular impingement. The Journal of bone and joint surgery. British volume, 93, 332–6.
- Kovacevic, D., Mariscalco, M. & Goodwin, R. C. (2011). Injuries about the hip in the adolescent athlete. Sports medicine and arthroscopy review, 19, 64–74.
- Lertwanich, P., Ejnisman, L. & Philippon, M. J. (2011). Comments on "labral base refixation in the hip: rationale and technique for an anatomic approach to labral repair". Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 27, 303–4.
- Martin, H. D., Kelly, B. T., Leunig, M., Philippon, M. J., Clohisy, J. C., Martin, R. L. et al. (2010). The pattern and technique in the clinical evaluation of the adult hip: the common physical examination tests of hip specialists. Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 26, 161–72.
- Mason, J. B., McCarthy, J. C., OtextquoterightDonnell, J., Barsoum, W., Mayor, M. B., Busconi, B. D. et al. (2003). Hip arthroscopy: surgical approach, positioning, and distraction. Clinical orthopaedics and related research, 29–37.
- Nepple, J. J., Carlisle, J. C., Nunley, R. M. & Clohisy, J. C. (2011a). Clinical and radiographic predictors of intra-articular hip disease in arthroscopy. The American journal of sports medicine, 39, 296–303.
- Nepple, J. J., Carlisle, J. C., Nunley, R. M. & Clohisy, J. C. (2011b). Clinical and radiographic predictors of intra-articular hip disease in arthroscopy. The American journal of sports medicine, 39, 296–303.
- Nwachukwu, B. U., McFeely, E. D., Nasreddine, A. Y., Krcik, J. A., Frank, J. & Kocher, M. S. (2011). Complications of hip arthroscopy in children and adolescents. Journal of pediatric orthopedics, 31, 227–31.
- Parmar, R. & Parvizi, J. (2010). The multifaceted etiology of acetabular labral tears. Surgical technology international, 20, 321–7.
- Pattyn, C., Verdonk, R. & Audenaert, E. (2011a). Hip arthroscopy in patients with painful hip following resurfacing arthroplasty. Knee surgery, sports traumatology, arthroscopy: official journal of the ESSKA.
- Pattyn, C., Verdonk, R. & Audenaert, E. (2011b). Hip arthroscopy in patients with painful hip following resurfacing arthroplasty. Knee surgery, sports traumatology, arthroscopy: official journal of the ESSKA.
- Simpson, J. M., Field, R. E. & Villar, R. N. (2011). Arthroscopic reconstruction of the ligamentum teres. Arthroscopy: the journal of arthroscopic & related surgery: official publication of the Arthroscopy Association of North America and the International Arthroscopy Association, 27, 436–41.