MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
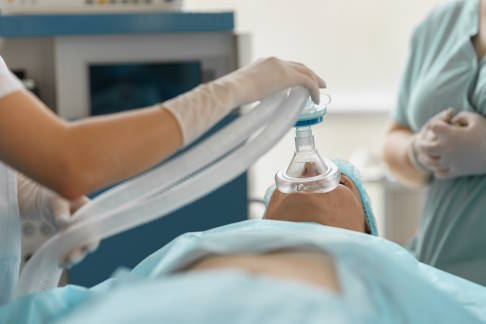 Die Vollnarkose ist eine Art Tiefschlaf, bei dem der Patient keine Schmerzen empfindet. © Friends Stock, Adobe
Die Vollnarkose ist eine Art Tiefschlaf, bei dem der Patient keine Schmerzen empfindet. © Friends Stock, Adobe
Bei einer Vollnarkose (altgriech. narkosis "Erstarrung, Lähmung, Betäubung") handelt es sich um einen medizinisch herbeigeführten schmerzfreien Tiefschlaf. Der Patient ist bewusstlos und seine Muskeln entspannt. Um diesen Zustand zu erreichen, verabreicht der Narkosearzt (Anästhesist) meist über einen venösen Zugang verschiedene Narkosemedikamente. Währenddessen wird der Patient über eine Maske oder einen Intubationsschlauch beatmet. Nach Beendigung des Eingriffs wird die Narkose langsam reduziert und abgebaut, damit der Patient allmählich aus der Bewusstlosigkeit erwacht.
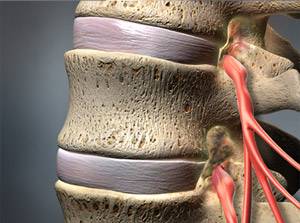
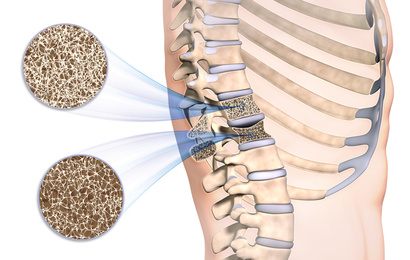
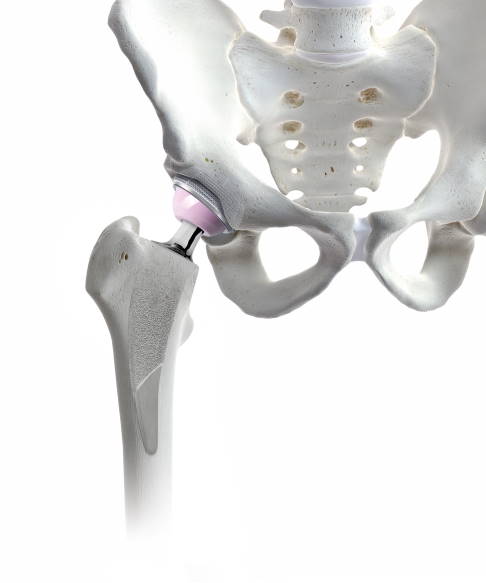
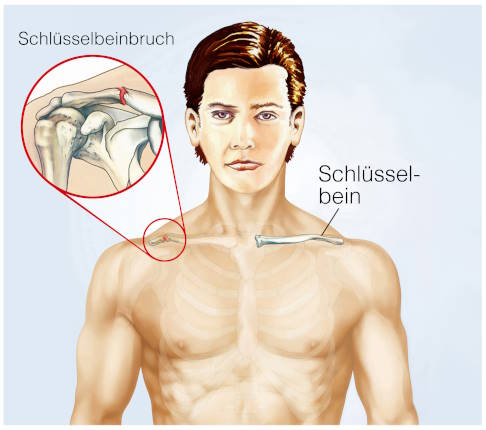
Vollnarkosen setzt man vor allem bei größeren, langwierigen oder sehr schmerzhaften Eingriffen ein. Auch Operationen, bei denen es auf eine vollständige Muskelentspannung ankommt, werden meist in Vollnarkose durchgeführt.
Insgesamt sind Vollnarkosen sicher und effektiv. Trotzdem bergen sie einige Risiken und Nachteile. So sind Übelkeit und Erbrechen nach dem Erwachen aus der Narkose häufig, manchmal kommt es auch zu Atemproblemen. Einige Patienten entwickeln eine ausgeprägte Verwirrtheit, die einige Tage lang anhalten kann. Außerdem braucht der Körper einige Zeit, um die Narkosemedikamente abzubauen. Vor allem bei gebrechlichen Patienten und Patienten mit Begleiterkrankungen kann dies zu Problemen und einer längeren Erholungszeit führen.