- Ursachen: Wie entsteht ein Knorpelschaden im Sprunggelenk?
- Was ist ein Knochen-Knorpelschaden (Osteochondrosis dissecans) im Sprunggelenk?
- Welche Therapien sind bei Knochen-Knorpelschaden im Sprunggelenk möglich?
- Wie läuft eine Knorpel-Knochentransplantation (OATS) ab?
- Welche Ziele möchte man mit der körpereigenen Knorpel-Knochentransplantation erreichen?
- Wer kann von einer Knorpel-Knochentransplantation im Sprunggelenk profitieren?
- Was müssen Patienten nach der Knorpel-Knochentransplantation am Sprunggelenk beachten?
Ursachen: Wie entsteht ein Knorpelschaden im Sprunggelenk?
Ein Knorpelschaden im Sprunggelenk hat meist einen Unfall (Trauma) als Ursache. Dabei knickt das Sprunggelenk um oder es wird verdreht (Distorsion). Bei einem Unfall können folgende Schäden auftreten:
- Verletzung, Dehnung oder Riss (Ruptur) der Außen- oder Innenbänder am Sprunggelenk, die für die Gelenkführung verantwortlich sind.
- Beschädigung von Knochen und Knorpel durch Verdrehen des Sprungbeins (Talus) im Sprunggelenk. Im Extremfall können Talus oder Sprunggelenksgabel brechen ( Sprunggelenksfraktur).
Dieser Artikel behandelt die modernen Möglichkeiten einer Knorpeltherapie nach Entstehung eines Knochen-Knorpelschadens durch Distorsion im Sprunggelenk oder durch Fehlstellung des Talus im Sprunggelenk.
Was ist ein Knochen-Knorpelschaden (Osteochondrosis dissecans) im Sprunggelenk?
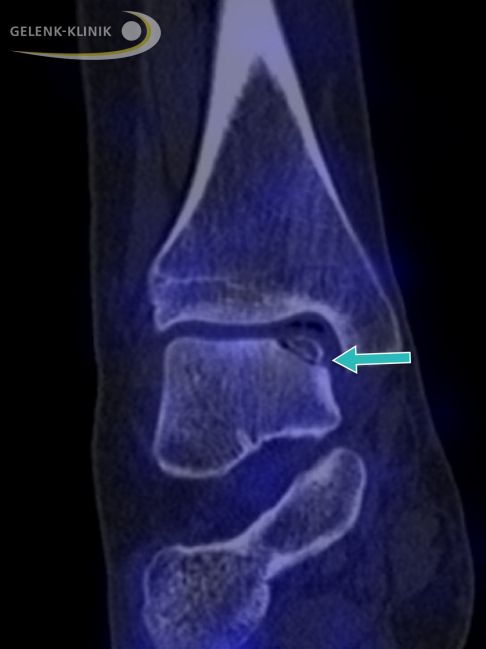 Die Bildgebung zeigt eine Osteochondrosis dissecans mit abgestorbenem Knochenbezirk auf der Innenseite des Sprungbeins (Talus). © Gelenk-Klinik
Die Bildgebung zeigt eine Osteochondrosis dissecans mit abgestorbenem Knochenbezirk auf der Innenseite des Sprungbeins (Talus). © Gelenk-Klinik
Distorsion (Verdrehung oder Umknicken) des Sprunggelenks verursachen können komplexe Schäden im Knorpelgewebe und im Knochengewebe des oberen Sprunggelenks (OSG) zur Folge haben. Diese komplexen Knochen-Knorpelschäden werden auch als Osteochondrose bzw. Osteochondrosis dissecans (OD) im Sprunggelenk bezeichnet. Aus einer osteochondralen Läsion kann langfristig eine schmerzhafte Arthrose im Sprunggelenk entstehen. Deshalb stellt sich ganz besonders bei jungen Patienten die Frage, wie diese bestmöglich behandelt werden kann.
Welche Therapien sind bei Knochen-Knorpelschaden im Sprunggelenk möglich?
Für den Knorpel-Knochenschaden stehen den Sprunggelenksspezialisten der Gelenk-Klinik heute mehrere Therapieansätze zur Verfügung:
- Anbohrung des osteochondralen Läsionsherdes, ohne durch den Knorpel zu gehen (retrograde Anbohrung)
- Auffüllung des Knochenschadens unter dem Knorpel von hinten (retrograde Spongiosaplastik)
- Anbohrung des OD-Herdes durch den Knorpel (antegrades Anbohren nach Pridie)
- Stabilisierung des Fragmentes bzw. OD-Herdes
- Mikrofrakturierung
- Osteochondrale Transplantation in den OD-Herd
- Knorpeltransplantation (autologe Knorpeltransplantation)
In einem fortgeschrittenen Stadium der Osteochondrosis dissecans (III-V mit partieller Lösung des Knochenherdes bis hin zur Zystenbildung) sind die gängigen Verfahren mit Anbohrung des Knochens und Mikrofrakturierung nach Abschluss des Knochenwachstums nicht mehr ausreichend.
Für diese Fälle steht die Knorpel-Knochentransplantation, kurz OATS für osteochondrale autologe Transplantation, am Sprunggelenk zur Verfügung.
Wie läuft eine Knorpel-Knochentransplantation (OATS) ab?
Anders als bei der Knorpeltransplantation werden hierbei runde Knorpelknochenzylinder aus einer wenig belasteten Region eines Gelenkes entnommen und verpflanzt. Häufig stammt der Zylinder aus dem Beckenkamm.
Der Knorpel-Knochenzylinder besteht aus Knochen und intaktem Knorpelüberzug. Dieser Zylinder wird - ähnlich den Pfählen beim Hausbau in sumpfigem Gelände - in den festen Knochenuntergrund des Knorpel-Knochenschadens eingefügt. Mehrere dieser Zylinder können bei großen Schäden eingesetzt werden. Mehrere dieser Knorpel-Knochenzylinder nebeneinander wirken auf den Betrachter wie ein Mosaik aus kreisrunden Knorpeldeckeln. Daher nennt man diese Art der Knorpeltherapie auch Mosaikplastik.
Am oberen Sprunggelenk ist diese Knorpel-Knochentransplantation oft nur nach einer geplanten Knochendurchtrennung (Osteotomie) während der Operation möglich. Dieser wird nach Ende der Operation wieder fixiert, damit zur Ausheilung gebracht. Zum Beispiel wird am inneren Teil des Sprunggelenkes häufig der Innenknöchel vorübergehend abgelöst, um die Sprungbeinschäden decken zu können. Dies ist im oberen Sprunggelenk nicht nur am Sprungbein (Talus) möglich, sondern auch an den gelenktragenden Anteilen des Schienbeins. Am Fuß wird diese Methode mehr und mehr bei Knorpel-Knochenverletzungen, Knochentod (Knochennekrosen) oder Früharthrosen der Mittelfußköpfchen eingesetzt.
Welche Ziele möchte man mit der körpereigenen Knorpel-Knochentransplantation erreichen?
Ziel der Knorpel-Knochentransplantation ist es, einen Knorpel-Knochenschaden mit möglichst 'vollwertigem' Knorpel zu ersetzen. Hierdurch soll das Gelenk erhalten und eine rasche Arthroseentstehung mit Schmerzen im Sprunggelenk vermieden werden. Auch der Ersatz abgestorbenen Knochens wird angestrebt. Die Wiederherstellung einer schmerzfreien Gelenkfunktion ist wichtigstes Ziel der Operation.
Wer kann von einer Knorpel-Knochentransplantation im Sprunggelenk profitieren?
Patienten, die durch einen Unfall oder eine Durchblutungsstörung des Kochens einen umgrenzten Knorpel-Knochenschaden oder eine Hohlraumbildung unterhalb des Knorpels erlitten haben.
Was müssen Patienten nach der Knorpel-Knochentransplantation am Sprunggelenk beachten?
Anfangs erfolgt eine Ruhigstellung des Sprunggelenkes mit einer Schiene in neutraler Stellung. Diese Phase dauert etwa 12 Tage bis zur gesicherten Wundheilung an. Am ersten Tag nach der Operation beginnt der Patient mit physiotherapeutischen Übungen, um die Beweglichkeit des Sprunggelenkes und die Muskulatur zu erhalten. Eine Behandlung mit einer motorgetriebenen Bewegungsschiene des Gelenks (CPM-Bewegungsschiene) kann besonderes wegen der Knorpelwirksamkeit empfohlen werden. Eine Entlastung des Sprunggelenkes ist für mindestens sechs Wochen notwendig. Nach Röntgenkontrolle mit festen Knochenverhältnissen kann der Fuß zunehmend belastet werden. Eine Thromboseprophylaxe ist bis zur vollständigen Belastung notwendig.
Literaturangaben
- Al-Shaikh, R. A., Chou, L. B., Mann, J. A., Dreeben, S. M. & Prieskorn, D. (2002). Autologous osteochondral grafting for talar cartilage defects.. Foot & ankle international / American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society, 23(5), 381-389.
- Baltzer, A. W. & Arnold, J. P. (2005). Bone-cartilage transplantation from the ipsilateral knee for chondral lesions of the talus.. Arthroscopy : the journal of arthroscopic & related surgery, 21(2), 159-166.
- Easley, M. E. & Scranton, P. E. (2003). Osteochondral autologous transfer system.. Foot and ankle clinics, 8(2), 275-290.
- Hahn, D. B., Aanstoos, M. E. & Wilkins, R. M. (2010). Osteochondral lesions of the talus treated with fresh talar allografts.. Foot & ankle international / American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society, 31(4), 277-282.
- Imhoff, A. B., Paul, J., Ottinger, B., Wörtler, K., Lämmle, L., Spang, J. et al. (2011). Osteochondral Transplantation of the Talus: Long-term Clinical and Magnetic Resonance Imaging Evaluation.. The American journal of sports medicine, 39(7), 1487-1493.
- Link, T. M., Mischung, J., Wörtler, K., Burkart, A., Rummeny, E. J. & Imhoff, A. B. (2006). Normal and pathological MR findings in osteochondral autografts with longitudinal follow-up.. European radiology, 16(1), 88-96.
- Na. Komplikationen in Orthopädie und Unfallchirurgie: vermeiden; erkennen; behandeln.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart : Thieme.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Raikin, S. M. (2004). Stage VI: massive osteochondral defects of the talus.. Foot and ankle clinics, 9(4).
- Richter, M. & Zech, S. (2010). Navigated Retrograde Drilling in OCD of the Talus.. Operative Orthopadie und Traumatologie.
- Schöttle, P. B., Oettl, G. M., Agneskirchner, J. D. & Imhoff, A. B. (2001). [Operative therapy of osteochondral lesions of the talus with autologous cartilage-bone transplantation].. Der Orthopäde, 30(1), 53-58.
- Ueblacker, P., Burkart, A. & Imhoff, A. B. (2004). Retrograde cartilage transplantation on the proximal and distal tibia.. Arthroscopy : the journal of arthroscopic & related surgery, 20(1), 73-78.
- Unknown. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Valderrabano, V., Leumann, A., Rasch, H., Egelhof, T., Hintermann, B. & Pagenstert, G. (2009). Knee-to-ankle mosaicplasty for the treatment of osteochondral lesions of the ankle joint.. The American journal of sports medicine, 37 Suppl 1.
- Wulker, N., FRCSIMater, M. M. & III, M. D. (1998). An Atlas of Foot & Ankle Surgery (1st ed). Martin Dunitz.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart : Thieme.
- Zengerink, M., Struijs, P. A., Tol, J. L. & van Dijk, C. N. (2010). Treatment of osteochondral lesions of the talus: a systematic review.. Knee surgery, sports traumatology, arthroscopy, 18(2), 238-246.