- Symptome: Welche Schmerzen und Beschwerden hat man bei einem Beckenschiefstand?
- Wie häufig ist der Beckenschiefstand?
- Ursachen: Woher kommt ein Beckenschiefstand?
- Diagnose: Wie stellt der Arzt eine Beinlängendifferenz fest?
- Therapie des Beckenschiefstandes
- Übungen zur Vorbeugung eines Beckenschiefstandes
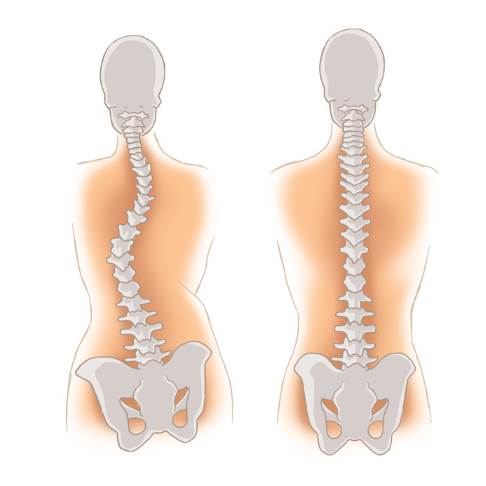 Bei einem Beckenschiefstand ändert sich auch die Stellung der Wirbelsäule. © Koterka Studio, Fotolia
Bei einem Beckenschiefstand ändert sich auch die Stellung der Wirbelsäule. © Koterka Studio, Fotolia
Ein Beckenschiefstand entsteht, wenn die Beine eine unterschiedliche Länge haben. Ein Hüftgelenk steht dann höher als das andere. Diese Beinlängendifferenz kann einerseits durch einen Unfall oder eine Krankheit hervorgerufen oder angeboren und anatomisch bedingt sein. Man spricht dann von einer reellen Beinlängendifferenz. Es kann sich auch um eine funktionelle Beinlängendifferenz handeln, der Muskelverspannungen oder Fehlhaltungen zugrunde liegen. Da das Becken von den Beinen getragen wird, passt es sich diesen an und stellt sich bei unterschiedlicher Beinlänge schief.
Symptome: Welche Schmerzen und Beschwerden hat man bei einem Beckenschiefstand?
Symptome des Beckenschiefstandes:
- Rückenschmerzen
- chronische Nackenschmerzen
- Schulterschmerzen
- Knieschmerzen
- Sprunggelenkschmerzen
- Fehlstellungen der Wirbelsäule (Skoliose)
- Bandscheibendegeneration und Bandscheibenvorfall
- Haltungsschäden der Wirbelsäule
- Muskelschwund
- Hinken
Steht das Becken schief, muss das nicht immer nachteilig sein oder direkte Symptome verursachen. Kleine Beinlängendifferenzen und Asymmetrien gleicht der Körper unbewusst aus. Der Beckenschiefstand kann jedoch auch zu Symptomen führen, die man zunächst nicht damit in Verbindung bringen würde.
Steht das Becken schief, versucht zunächst die flexible Wirbelsäule, dies auszugleichen. Der Rücken ist immer in der Lage, kleine Längendifferenzen zu kompensieren. Handelt es sich aber um einen großen Längenunterschied zwischen den Beinen, verkrümmt sich die Wirbelsäule dabei seitwärts – vor allem bei Jugendlichen. Diese skoliotische Fehlhaltung kann zu äußerst schmerzhaften Kreuzschmerzen, Abnutzungserscheinungen, Bandscheibenvorfällen, aber auch zu Muskelverspannungen mit Kopfschmerzen und Sensibilitätsstörungen führen.
Wie können Symptome im Darm zu einem Beckenschiefstand führen?
Verantwortlich für einen Beckenschiefstand bei gleichzeitigen Darmproblemen ist häufig der große Lendenmuskel (Musculus psoas major). Dieser Muskel ist für die Hüftbeugung verantwortlich. Beschwerden im Darm wirken sich durch die räumliche Nähe häufig auf den großen Lendenmuskel aus. Durch eine Darmreizung kann der Muskel einer erhöhten Belastung ausgesetzt sein und in seiner Beweglichkeit eingeschränkt werden. Dies führt in seltenen Fällen zu einem Beckenschiefstand.
Kann ein Beckenschiefstand Symptome im Bauch verursachen?
Durch die anhaltende Fehlstellung verkürzen sich Sehnen und Bänder im Hüftbereich. Dies kann zu dauerhaften Muskelverspannungen führen und Schmerzen in der Hüftmuskulatur verursachen, die in das Becken ausstrahlen. Bei chronischen Beschwerden im Bereich der Harnblase oder Leistengegend ohne erkennbare Ursache sollte deshalb immer eine muskuläre Ursache durch einen Beckenschiefstand in Betracht gezogen werden.
Test: Wie kann ich einen Beckenschiefstand bei mir feststellen?
Wenn Sie aufgrund von muskulären Verspannungen und Schmerzen den Verdacht hegen, einen Beckenschiefstand zu haben, gibt es körperliche Hinweise, die Sie selbst testen und erkennen können. Die Diagnose Beckenschiefstand muss dennoch durch den orthopädischen Facharzt gesichert werden.
Stellen Sie sich entkleidet vor einen Spiegel, der Ihren Körper vollständig abbildet. Fällt Ihnen auf, dass ein Hüftknochen höher steht als der andere oder ein Bein mehr gebeugt und belastet ist, können dies Hinweise für einen Beckenschiefstand sein. Von hinten betrachtet können eine seitlich verkrümmte Wirbelsäule oder unterschiedliche hochstehende Schulterblätter auf einen Beckenschiefstand hindeuten. Ein stark ausgeprägtes Hohlkreuz oder eine sehr gerade Wirbelsäule mit flachem Gesäß sind Anzeichen für ein zu stark nach vorne bzw. nach hinten gekipptes Becken.
Mit einer zweiten Person können Sie folgende Übung machen: Legen Sie sich mit dem Rücken flach auf den Boden. Beide Beine sind angewinkelt, beide Füße flach auf den Boden aufgestellt. Heben Sie das Gesäß an und legen es wieder ab. Die Hilfsperson zieht nun an beiden Füßen, bis beide Beine flach und entspannt am Boden liegen. Auf diese Weise lässt sich feststellen, ob beide Fersen oder die Innenknöchel auf unterschiedlicher Höhe liegen. Auch dies können Zeichen für einen Beckenschiefstand sein.
Wie häufig ist ein Beckenschiefstand?
Fast 2/3 aller Erwachsenen haben einen leichten oder schwereren Beckenschiefstand. Meistens beträgt der Beckenschiefstand lediglich einen Zentimeter. Nur Beinlängendifferenzen von mehr als zwei Zentimetern haben tatsächlich einen Einfluss auf die Körperhaltung bei Erwachsenen. Dabei sind Männer fast doppelt so häufig betroffen wie Frauen.
In den meisten Fällen ist der Beckenschiefstand aber beschwerdefrei. Die bewegliche Wirbelsäule ist meistens in der Lage, die Fehlstellung symptomlos auszugleichen.
Ursachen: Woher kommt ein Beckenschiefstand?
Ursachen des Beckenschiefstandes:
- funktionelle Unterschiede der Beine
- kontrakte Muskelabschnitte an einem Bein im Bereich der großen Gelenke (Hüfte, Knie, Sprunggelenk)
- Oberschenkelfrakturen
- Hüftendoprothesen
- Kniearthrose
- Beckenringfrakturen
- Blockade des Iliosakralgelenks (ISG-Syndrom)
- Infektion oder Trauma mit Störung der Wachstumsfuge
- Störung der Ausrichtung der Wirbelsäule (Skoliose)
- Tumore und Knochenmetastasen
- Hüftdysplasie
- Morbus Perthes
In vielen Fällen entsteht eine leichte Beinlängendifferenz nicht durch asymmetrisches Knochenwachstum, sondern durch eine asymmetrische Belastung der Beine. Man spricht in diesen Fällen von einer "funktionellen Beinlängendifferenz". Beim funktionellen Beinlängenunterschied ist ein Bein permanent stärker belastet oder seine Muskulatur kontrahiert stärker.
Auch Haltungsprobleme, die durch eine vorwiegend sitzende Lebensweise hervorgerufen werden, können einen Beckenschiefstand verursachen. Die funktionelle Beinlängendifferenz ist also – aufgrund der bewegungsarmen modernen Lebensweise, die Haltungsschäden begünstigt – ein Problem mit gesamtgesellschaftlich zunehmender Tendenz.
Auch eine Fehlstellung der Wirbelsäule – z. B. eine Skoliose – kann einen Beckenschiefstand verursachen. Hier ist unklar, was eigentlich die Ursache und was die Wirkung ist: Durch den Beckenschiefstand kann der Verlauf der Wirbelsäule ebenfalls seitlich verschoben werden. Daher wird der Beckenschiefstand gerade bei Jugendlichen in der Wachstumsphase konsequent behandelt. So erhofft man sich, langfristige Auswirkungen auf die Haltung der Wirbelsäule zu vermeiden.
Wenn Beinlängendifferenzen und Beckenschiefstand frühzeitig erkannt werden, kann diese Fehlstellung sehr gut therapiert werden.
Was ist die Ursache des reellen Beinlängenunterschiedes?
Bei der reellen Beinlängendifferenz sind tatsächlich Abschnitte des Skeletts verlängert oder verkürzt. Meist stellen sich unterschiedliche Beinlängen aufgrund von unterschiedlich langen Knochen schon im jugendlichen Wachstumsalter heraus. Verletzungen einer oder mehrerer Wachstumsfugen des heranwachsenden Skeletts können die Skelettreifung beeinträchtigen. Zu den wachstumsbeeinträchtigenden Einflüssen zählen auch Infektionserkrankungen oder Tumore des Skeletts, vor allem im Bereich der Wachstumsfugen.
Diagnose: Wie stellt der Arzt eine Beinlängendifferenz fest?
Zunächst befragt der Arzt den Patienten ausführlich zu seinen Beschwerden und seiner Krankengeschichte. Dabei werden auch alle Allgemeinerkrankungen und Begleiterkrankungen erfragt. Nach dieser ausführlichen Anamnese untersucht der Orthopäde den Patienten.
Dabei liefert schon die visuelle Inspektion des unbekleideten Patienten einen deutlichen Hinweis: Sind die Hautfalten und Hautgrübchen oberhalb des Kreuzbeins symmetrisch oder asymmetrisch ausgebildet? Stehen die Beckenkämme am Unterbauch bei geschlossenem Stand unterschiedlich hoch?
Während der Untersuchung erkennt der Arzt einen Beckenschiefstand durch Inspektion und Abtasten der Beckenknochen und der Wirbelsäule. Um die Beinlängendifferenz genau anzugeben, kann eine Messung der Beinlänge erfolgen. Diese Messung wird standardisiert vom Beckenkamm bis zum Außenknöchel durchgeführt. Will man die Messung der Beinlänge noch präziser durchführen, kann eine Ganzbeinaufnahme mithilfe von Röntgen, CT oder MRT erstellt werden.
Wollen wir die Situation der Wirbelsäule einbeziehen, führt der Arzt eine 3D-Wirbelsäulenmessung durch. Dieses schonende Diagnoseverfahren kann die Lage der Wirbelkörper strahlen- und schmerzfrei rekonstruieren, darstellen und millimetergenau vermessen. Auch eine orthopädische Ganganalyse kann einen Beckenschiefstand ermitteln.
Therapie des Beckenschiefstandes
Konservative Behandlungsmethoden:
- medikamentöse Therapie
- Krankengymnastik
- Orthopädietechnik (Schuherhöhung)
Die einfachste konservative Behandlungsmethode ist der Ausgleich der Beinlänge durch eine Schuherhöhung.
Die genaue Messung des Beinlängenunterschiedes ist erforderlich, wenn man die passende Schuherhöhung zum Ausgleich errechnen will.
Beinlängendifferenzen größer als 3 cm sind orthopädietechnisch nicht mehr leicht ausgleichbar, weil die Stabilität im Sprunggelenk verloren geht. Die Wahrscheinlichkeit eines Umknickens im betroffenen Bein steigt deutlich an. Hier muss der Orthopäde zugleich Rückfuß und Sprunggelenk orthopädietechnisch stabilisieren.
Ab wann sollte man eine Beinlängendifferenz ausgleichen?
Bei Beinlängenunterschieden ab 1,5 bis 2 cm sollte man über eine orthopädische Behandlung nachdenken.
Vor allem für Jugendliche im Wachstumsalter ist das wichtig, weil man so der Entstehung einer skoliotischen Fehlhaltung oder sogar einer Skoliose vorbeugen kann. Hier greift man bereits bei einer Beinlängendifferenz von 1,5 cm ein. Bei Erwachsenen gilt erst eine Beinlängendifferenz von 2 cm als behandlungsbedürftig.
Wachstumslenkung zur Vorbeugung bei Kindern: Epiphysiodese
Die Beinlängendifferenz kann durch Wachstumshemmung der längeren Extremität verhindert werden. Hierzu wird die Wachstumsfuge des länger gewachsenen Beines durch Platten umklammert, bis sich die Beinlängendifferenz ausgeglichen hat (Epiphysiodese). Dann werden diese Platten wieder entfernt, damit die beiden Extremitäten synchron weiterwachsen können.
Operation: Wie kann man einen Beckenschiefstand korrigieren?
Nur in Extremfällen, wenn keine andere Therapie hilft und der Arzt es für nötig hält, kann ein operativer Eingriff den Patienten von seinem Beckenschiefstand befreien. Bei entsprechender ärztlicher Indikation erfolgt eine Operation zur Verlängerung des verkürzten Beines. Dabei wird ein externes Verfahren durch einen außen am Bein angebrachten Knochenspanner (externer Fixateur) oder ein internes Verfahren durch einen in den Knochen eingebrachten Marknagel gewählt.
Externe Beinverlängerung mittels Fixateur
Bei der externen Beinverlängerung werden Ober- oder Unterschenkel kontrolliert durchtrennt. An die zu korrigierenden Knochenteile befestigt der Arzt außerhalb des Beines mittels Schrauben und Bohrdrähte einen sogenannten Knochenspanner (externer Fixateur). Über diesen Fixateur wird der Knochenspalt einen Millimeter pro Tag auseinandergezogen. Dabei entsteht zwischen den beiden Knochenenden kontinuierlich eine noch nicht verkalkte und weiche Knochengrundsubstanz, ein sogenannter Distraktionskallus. Der Kallus lässt sich nun auf die gewünschte Länge dehnen. Wenn er die Struktur des ursprünglichen Knochens angenommen hat, wird der Fixateur wieder entfernt.
Interne Beinverlängerung mittels Marknagel
Auch bei dieser Methode werden Ober- oder Unterschenkelknochen gezielt durchtrennt. Beide Knochenelemente werden anschließend durch einen implantierten intramedullären (im Knochenmark gelegenen) Nagel aus Titan verbunden. Der Marknagel lässt sich nach dem Prinzip eines Teleskops ausfahren. Ein externes Steuergerät mit Magnet bewirkt die mechanische Verlängerung des implantierten Marknagels. Die Beinverlängerung erfolgt ebenfalls um 1 mm täglich. Dabei entsteht ein winziger Spalt zwischen den Knochenstücken, der allmählich mit neuer Knochensubstanz aufgefüllt wird. Nach dem Ende der Behandlung wird der Marknagel wieder entfernt.
Abhängig von der auszugleichenden Längendifferenz und der angewandten Technik dauern diese Therapieverfahren mehrere Monate.
Übungen zur Vorbeugung eines Beckenschiefstandes
Nur dem funktionellen Beckenschiefstand lässt sich vorbeugen. Allgemein sollten Sie darauf achten, eine starke Rumpfmuskulatur und gute Körperhaltung zu haben. Die Kräftigung der Bauch- und Rückenmuskeln ist hilfreich.
Präventionsübungen gegen die funktionelle Beinlängendifferenz sind Dehnübungen. Auch das Training bestimmter Muskelgruppen kann unter Umständen Sinn machen, um muskuläre Dysbalancen (Ungleichgewichte) auszugleichen. Vorher muss der Physiotherapeut im Sinne einer gelenkbezogenen Diagnose feststellen, welche Muskeldysbalancen überhaupt für die funktionelle Beinlängenverkürzung verantwortlich sind. Die Beinlängendifferenz kann ihren Ursprung sowohl an der Hüfte als auch am Kniegelenk haben.
Bei einer reellen Beinlängendifferenz hilft Stretching natürlich nichts. Wichtig ist immer, die Muskeln zu dehnen, die in der Lage wären, Gelenke zu verkürzen. Dies sind auf der Seite des kürzeren Beines der Zwillingswadenmuskel und der Gesäßmuskel. Auf der Seite des längeren Beines ist es der Hüftbeuger. Die Oberschenkelrück- und -innenseite kann auf beiden Seiten gleichmäßig gedehnt werden.
Häufige Patientenfragen zum Thema Beckenschiefstand an Dr. Martin Rinio von der Gelenk-Klinik Freiburg
Ab wann spricht man von einer Beinlängendifferenz?
Etwa 75 % der Bevölkerung ist von einer Beinlängendifferenz betroffen. Meistens handelt es sich allerdings nur um wenige Millimeter Abweichung. Erst ab 1 bis 2 cm Abweichung wird die Längendifferenz funktionell relevant. Jugendliche sollten spätestens bei einer Beinlängendifferenz von 1,5 cm behandelt werden, damit im Erwachsenenalter keine Probleme entstehen.
Welche Seite sollte man bei einem Beckenschiefstand dehnen?
Eine häufige Ursache für Beckenschiefstände sind muskuläre Ungleichgewichte. Diese können Sie reduzieren, indem Sie bestimmte Muskeln auf der jeweiligen Seite dehnen. Vor allem Dehnungsübungen für die Wade sind auf der kürzeren Seite empfehlenswert. Auch die Dehnung des mittleren Gesäßmuskels, M. gluteus medius, kann sinnvoll sein. Die Oberschenkelrückseite und die Adduktoren sollten auf beiden Seiten gleichmäßig gedehnt werden. Auf der Seite des längeren Beines ist häufig der Hüftbeuger kontrakt und sollte gedehnt werden.
Welche Muskeln sind bei einem Beckenschiefstand betroffen?
Bei einem Beckenschiefstand mit Beinlängendifferenz kommt es zu muskulären Dysbalancen. Vor allem der Zwillingswadenmuskel (Musculus gastrocnemius) ist auf der kürzeren Beinseite häufig verkürzt. Von einer solchen Verkürzung ist auch der Gluteus medius, einer der Gesäßmuskeln, oft betroffen. Auf der Seite des längeren Beines kann der Hüftbeuger kontrakt sein.
Welche Matratze ist die richtige bei einem Beckenschiefstand?
Eine gute Matratze sollte weder zu weich noch zu hart sein. Sinkt der Körper zu weit in die Matratze ein, entstehen Fehlhaltungen. Um muskuläre Verspannungen, die zu einem Beckenschiefstand führen können, zu vermeiden, sollte die Wirbelsäule beim Liegen eine gerade Linie bilden. Das gilt sowohl in Rücken- als auch in Seitenlage.
Welcher Arzt hilft bei einem Beckenschiefstand?
Leiden Sie unter einem Beckenschiefstand oder einer Beinlängendifferenz, sollten Sie einen Facharzt für Orthopädie aufsuchen. Dieser kennt sich am besten mit Fehlhaltungen und Problemen des Bewegungsapparates aus. Sie können auch zunächst Ihren Hausarzt konsultieren. Dieser wird Sie bei Bedarf an einen Orthopäden überweisen.
Welcher Sport ist sinnvoll bei einem Beckenschiefstand?
Generell sollten Betroffene Sport mit einseitigen Belastungen für ein Bein bzw. eine Hüfte, wie z. B. bestimmte Tanzsportarten, vermeiden. Sportarten wie z. B. Brustschwimmen, die das Bewegungsspektrum der Hüfte und des Beckens ausnutzen und damit die Beweglichkeit fördern, können bei einem Beckenschiefstand sinnvoll sein.
Wie kommt es zur Beinlängendifferenz nach einer Hüft-OP?
Vor allem bei Patienten mit schlechter Knochenqualität (z. B. bei Osteoporose) kann es nach dem Einsatz einer Hüft-TEP zu einer Beinlängendifferenz kommen. Grund dafür ist eine Prothesenlockerung mit Einsinken des Schaftes in den Markraum (Sinterung).
Hilft Osteopathie bei einem Beckenschiefstand?
Alle Strukturen unseres Körpers sind miteinander verbunden. Daher wirken sich Veränderungen des Bewegungsapparates oder des Organsystems auch auf entfernte Strukturen aus. So versucht der Körper, beispielsweise eine Fehlstellung der Wirbelsäule – vor allem des obersten Halswirbels (Atlas) – oder eine vergrößerte Leber durch Veränderung der Körperstatik zu kompensieren. In vielen Fällen führt dies zu einem Beckenschiefstand. Die Osteopathie sucht die Ursachen dieser Mechanismen und versucht, gezielt einzugreifen.
Wie kann ich feststellen, ob meine Beine gleich lang sind?
Zur Messung einer Beinlängendifferenz ist es wichtig, sich an festen knöchernen Punkten zu orientieren. Halten Sie dazu ein Maßband an die Spitze des Außenknöchels und ziehen Sie es bis zum vorne tastbaren Beckenknochen. Vergleichen Sie die Werte beider Beine.
Literaturangaben
- Rehabilitation, Physikalische Medizin und Naturheilverfahren (Springer-Lehrbuch) (German Edition). (2006) (1 ed). Springer.
- Magnetic Resonance Imaging of the Brain and Spine (2 Volume Set). (2008) (Fourth ed). Lippincott Williams & Wilkins.
- Dorwart, R. H. (1984). Computed tomography of the lumbar spine: techniques, normal anatomy, pitfalls, and clinical applications. Critical reviews in diagnostic imaging, 22(1), 1–42.
- Hans-Peter Bischoff, J. H. (2007). Praxis der konservativen Orthopädie. Thieme Georg Verlag.
- Hefti, F. (1997). Kinderorthopädie in der Praxis (German Edition) (1 ed). Springer.
- Mindler, G. T. (2019). Diagnostik bei Beinlängendifferenzen, Achs-und Torsionsfehlern.
- Mizher, A., & Rüegg, A. (2016). Erhebliche Wirbelsäulenschäden schon durch kleine Beinlängendifferenzen. Manuelle Medizin, 54(3), 150–155.
- Na. Komplikationen in Orthopädie und Unfallchirurgie: vermeiden; erkennen; behandeln.
- Nguyen, D. M. (1996). The role of physical medicine and rehabilitation in pain management. Clinics in geriatric medicine, 12(3), 517–529.
- Niethard, F. U. (2010). Kinderorthopädie: 50 Tabellen. Thieme.
- Niethard, F. U., Pfeil, J. & Biberthaler, P. (2009). Orthopädie und Unfallchirurgie. Stuttgart: Thieme.
- Orthofer, P. (2003). Orthopädie und Orthopädische Chirurgie. Wirbelsäule und Thorax. Thieme Georg Verlag.
- Orthofer, P. (2004). Orthopädietechnik. Huber Hans.
- Ramsey, R. (1999). Teaching Atlas of Spine Imaging (Teaching Atlas Series) (1 ed). Thieme.
- Im Querschnitt – Rehabilitation, Physikalische Medizin und Naturheilverfahren. Urban & Fischer bei Elsev.
- Wülker, N. (2005). Taschenlehrbuch Orthopädie und Unfallchirurgie. Stuttgart: Thieme.