MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
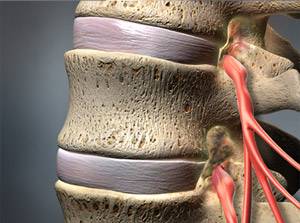
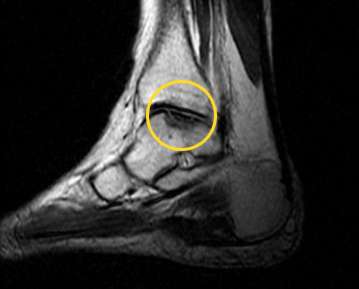
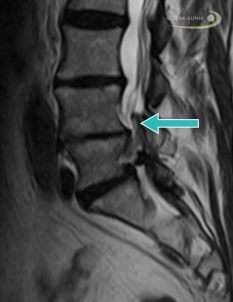
Eine Osteochondrose (griech. osteon "Knochen", chondron "Knorpel") beschreibt verschleißbedingte Veränderungen in Gelenken an Knochen und Knorpeln. Es können alle Gelenke des Körpers beteiligt sein, am häufigsten ist allerdings die Wirbelsäule betroffen. In diesem Fall spricht man von der Osteochondrosis intervertebralis.
Osteochondrose ist ein normaler Alterungsprozess, der durch Fehl- und Überbelastung verstärkt werden kann. Es gibt auch die Form der juvenilen Osteochondrose, zu der die Osteochondrose des Femurkopfes im Kinder- und Jugendalter gehört (Morbus Perthes). Personen mit Osteochondrose leiden unter starken Schmerzen und Bewegungseinbußen. Die Osteochondrose erfordert eine intensive Diagnostik, um andere Erkrankungen mit ähnlicher Symptomatik von ihr abzugrenzen. Die Behandlung besteht aus angepasster Schmerzmedikation, physiotherapeutischen Übungen und eventuell operativen Eingriffen.