- Was ist das Piriformis-Syndrom?
- Symptome: Wo hat man Schmerzen beim Piriformis-Syndrom?
- Ursachen: Warum kommt es zum Piriformis-Syndrom?
- Diagnostik: Wie erkenne ich ein Piriformis-Syndrom?
- Behandlung: Was hilft bei Piriformis-Syndrom?
- Übungen gegen Piriformis-Syndrom
- Häufige Patientenfragen zum Piriformis-Syndrom an Dr. Martin Rinio von der Gelenk-Klinik
 Das Piriformis-Syndrom verursacht Schmerzen im unteren Rücken und im Gesäß, die bis in die Beine ausstrahlen können. © doucefleur, Adobe
Das Piriformis-Syndrom verursacht Schmerzen im unteren Rücken und im Gesäß, die bis in die Beine ausstrahlen können. © doucefleur, Adobe
Vom Piriformis-Syndrom spricht man, wenn der in der tiefen Hüftmuskulatur lokalisierte Piriformis-Muskel (M. piriformis) verkürzt oder verspannt ist. Da unterhalb dieses birnenförmigen Muskels der Ischiasnerv verläuft, kann eine Verhärtung des Muskels zu Schmerzen im unteren Rücken und Gesäß führen, die in einigen Fällen bis ins Bein ausstrahlen. Etwa 6 bis 8 % aller Schmerzsyndrome im unteren Rücken sind auf das Piriformis-Syndrom zurückzuführen.
Die häufigste Ursache des Piriformis-Syndroms ist eine Überlastung. Daher zielt die Behandlung auf eine Entspannung des Piriformis-Muskels ab. In der Regel sind konservative Maßnahmen wie Physiotherapie, exzentrisches Training, spezielle Dehnübungen, Massage oder Stoßwellentherapie ausreichend.
Was ist das Piriformis-Syndrom?
Der in der tiefen Hüftmuskulatur gelegene Musculus piriformis (birnenförmiger Muskel) verläuft unterhalb des großen Gesäßmuskels von der Innenfläche des Kreuzbeins bis zur Spitze des großen Rollhügels (Trochanter major) am Oberschenkelknochen. Seine Hauptfunktionen sind die Außenrotation der gestreckten Hüfte und die Abspreizung des Oberschenkels sowie das Heben des Oberschenkels nach hinten. Außerdem sorgt er für Stabilität im Hüftgelenk, indem er den Hüftkopf in der Gelenkpfanne hält.
In seinem Verlauf zieht der Piriformis-Muskel durch das große Sitzbeinloch (Foramen ischiadicum majus) im Becken und teilt es damit in zwei Abschnitte. Unterhalb des Piriformis-Muskels verläuft der Ischiasnerv durch den unteren Teil des Foramen ischiadicum majus. An dieser Stelle, im sogenannten Foramen infrapiriforme, entsteht ein Engpass. Durch eine Verspannung oder Verhärtung des Piriformis-Muskels verringert sich der Platz im großen Sitzbeinloch und es kommt zur Einengung des Ischiasnervs. Der Druck auf den Ischiasnerv führt typischerweise zu Symptomen wie Rückenschmerzen oder Schmerzen im Po, die bis in die Beine und Füße ausstrahlen können.
Man spricht in der Medizin auch häufig vom Engpasssyndrom des Foramen infrapiriforme, was eine genauere Bezeichnung des Piriformis-Syndroms ist.
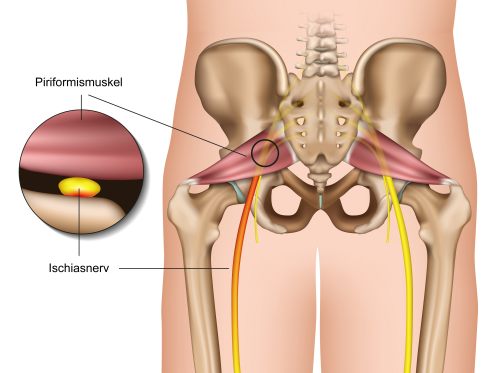 Beim Piriformis-Syndrom drückt der Piriformismuskel meist auf den Ischiasnerv und löst Schmerzen in der Gesäßregion aus. Es können aber auch andere Nerven betroffen sein, die durch das Foramen infrapiriforme verlaufen. © bilderzwerg, Adobe
Beim Piriformis-Syndrom drückt der Piriformismuskel meist auf den Ischiasnerv und löst Schmerzen in der Gesäßregion aus. Es können aber auch andere Nerven betroffen sein, die durch das Foramen infrapiriforme verlaufen. © bilderzwerg, Adobe
Symptome: Wo hat man Schmerzen beim Piriformis-Syndrom?
Die Schmerzen beim Piriformis-Syndrom treten meist einseitig im Gesäß und im unteren Rücken sowie als Beinschmerzen auf, je nachdem welcher der beiden Piriformis-Muskeln betroffen ist. Viele Patienten beschreiben die Schmerzen als stechend und quälend. In den meisten Fällen verstärken sich die Schmerzen beim Sitzen, Bücken oder längerem Gehen bzw. Laufen. Beim Strecken der Hüfte kommt es zu einer Verbesserung der Beschwerden.
Da der eingeklemmte Ischiasnerv und seine Äste die Beine und Füße innervieren, strahlen die Schmerzen oft in diese Bereiche aus. Auch Taubheitsgefühle, Kribbeln und Missempfindungen sind möglich. Häufig verspüren Patienten die Beschwerden am hinteren Oberschenkel und im Knie. Aber auch andere Nerven können durch den Piriformis-Muskel komprimiert werden und Symptome verursachen. Dazu zählen beispielsweise die Nerven, die die Gesäßmuskulatur versorgen und die Blasen- und Darmfunktion steuern.
Insgesamt sind die Symptome sehr unspezifisch und ähneln denen des Bandscheibenvorfalls oder anderer Wirbelsäulenerkrankungen, was die Diagnosestellung erschwert.
Ursachen: Warum kommt es zum Piriformis-Syndrom?
Auslöser des Piriformis-Syndroms:
- Überlastung
- Bewegungsmangel
- häufiges Sitzen
- Beckenfehlstellung
- Skoliose
- Hüftarthrose auf der gegenüberliegenden Seite
- intensives Training (z. B. Gehen, Laufen, Radfahren)
- stumpfes Gesäßtrauma
- Verletzungen
- Schwangerschaft
Die Ursachen des Piriformis-Syndroms liegen in einer Verspannung, Verkürzung oder Kompression des Piriformis-Muskels. Verschiedene Auslöser können dazu führen, dass der Piriformis-Muskel sich verspannt. Sitzen wir beispielsweise über einen längeren Zeitraum mit übereinandergeschlagenen Beinen, belastet das den Piriformis-Muskel.
Ein häufiges Problem, das bei Männern zum Piriformis-Syndrom führt, ist der Geldbeutel. Befindet er sich beim Sitzen in der Gesäßtasche, wird eine Gesäßhälfte komprimiert und mehr belastet als die andere. Es kommt zur Minderdurchblutung des komprimierten Bereichs.
Eine Hypertrophie (Vergrößerung) des Piriformis-Muskels kann aber auch durch eine Schonhaltung aufgrund von anderen Erkrankungen entstehen. Bei einer Hüftarthrose schont man beispielsweise die betroffene Seite, was auf der anderen Seite als Ausgleich zu einer Überbeanspruchung führt.
Aber auch Fehlstellungen wie z. B. Skoliose, Prellungen oder plötzliche Bewegungen, die Zerrungen des Piriformis-Muskels zur Folge haben, zählen zu den Ursachen des Piriformis-Syndroms. In einigen Fällen ist auch ein anatomisch abweichender Verlauf des Ischiasnervs ursächlich für die Beschwerden. Der veränderte Verlauf durch den Piriformis-Muskel oder seine Sehnen führt zu Nervenläsionen bei einer Innenrotation (Einwärtsdrehung) im Hüftgelenk.
 Das Piriformis-Syndrom entsteht u. a. durch Fehlbelastungen. Ein häufiger Grund für eine Überlastung des Piriformis-Muskels ist das einseitige Sitzen auf dem in der Gesäßtasche steckenden Geldbeutel. © smutnypan, Adobe
Das Piriformis-Syndrom entsteht u. a. durch Fehlbelastungen. Ein häufiger Grund für eine Überlastung des Piriformis-Muskels ist das einseitige Sitzen auf dem in der Gesäßtasche steckenden Geldbeutel. © smutnypan, Adobe
Diagnostik: Wie erkenne ich ein Piriformis-Syndrom?
Für die Diagnose eines Piriformis-Syndroms wird der Arzt zunächst ein ausführliches Gespräch mit Ihnen führen. Er erfragt unter anderem, seit wann die Schmerzen und Beschwerden bestehen, wo sie lokalisiert sind, in welchen Situationen sie auftreten und ob die Beschwerden möglicherweise auf einen Unfall, einen Sturz oder eine Verletzung zurückzuführen sind.
Im nächsten Schritt erfolgt eine körperliche Untersuchung. Der Arzt testet die Beweglichkeit Ihrer Hüften und sucht nach Anzeichen für Muskelverspannungen, Bewegungseinschränkungen oder Sensibilitätsstörungen. Eine Druckschmerzhaftigkeit des Piriformis-Muskels ist ein deutliches Zeichen für das Piriformis-Syndrom.
Klinische Tests zur Untersuchung des Piriformis-Syndroms
Menschen mit Piriformis-Syndrom verspüren bei Anspannung oder Dehnung des Piriformis-Muskels Schmerzen. Mithilfe von klinischen Tests provoziert der Arzt durch bestimmte Bewegungen bewusst den Schmerz. Dies liefert ihm Hinweise auf eine Verspannung oder Verletzung des Piriformis-Muskels.
Da bisher kein Test das Piriformis-Syndrom direkt nachweisen kann, handelt es sich um eine sogenannte Ausschlussdiagnose. Die klinischen Tests stehen bei der Untersuchung des Piriformis-Syndroms dennoch im Vordergrund, da es auch keine andere Untersuchungsmethode gibt, die ein Piriformis-Syndrom sicher feststellen kann.
- JAGAS-Test: Der Patient liegt auf dem Rücken und führt scherenartige Bewegungen der gestreckten Beine aus. Die Anspannung des Piriformis-Muskels führt bei positivem JAGAS-Test zu Schmerzen auf der betroffenen Seite.
- Freiberg-Test: Der Patient liegt auf dem Rücken auf einer Untersuchungsliege. Das betroffene Bein hängt von der Liege herunter in der Luft. Dreht er dabei den Unterschenkel nach außen, entstehen bei Patienten mit Piriformis-Syndrom Schmerzen im Gesäß.
- FAIR-Test: Der Patient liegt auf der gesunden Seite. Das obere Bein wird im Kniegelenk gebeugt, an den Körper gezogen und im Hüftgelenk nach innen gedreht. FAIR steht also für Flexion (Beugung), Adduktion (Heranziehen) und Innenrotation. Drückt der Arzt das angewinkelte Bein Richtung Unterlage, verspürt der Patient bei positivem FAIR-Test Schmerzen.
- Pace-Test: Der Patient sitzt auf der Untersuchungsliege und die Beine hängen in der Luft. Nun spreizt er das betroffene Bein gegen Widerstand ab. Verspürt der Patient Schmerzen im Gesäß, ist der Pace-Test positiv.
- Beatty-Manöver: Der Patient liegt auf der beschwerdefreien Seite. Das betroffene Bein wird im Knie und in der Hüfte angewinkelt. Nun spreizt der Patient das Bein – eventuell gegen einen Widerstand – ab. Patienten mit Piriformis-Syndrom empfinden tiefliegende Schmerzen im Gesäß.
- Lasègue-Test: Während der Patient auf dem Rücken liegt, beugt der Arzt das gestreckte Bein im Hüftgelenk. Entstehen bis zu einer Beugung von 45 Grad Schmerzen im unteren Rücken, die bis ins Bein oder ins Knie ausstrahlen, ist das Lasègue-Zeichen positiv. In diesem Fall ist von einer Reizung oder Kompression des Ischiasnervs auszugehen. Bei einem Piriformis-Syndrom lassen die Schmerzen nach, wenn der Arzt nun den Fuß nach außen dreht.
Bildgebende Verfahren
Bildgebende Verfahren wie CT oder MRT können dem Spezialisten helfen, eine Verdickung oder Formabweichung des Muskels zu erkennen und andere Ursachen für die Schmerzen auszuschließen. Eine direkte Untersuchung des Piriformis-Muskels mittels Ultraschall ist nicht möglich, da der Muskel zu tief sitzt.
Elektromyografie
Da der Piriformis-Muskel von außen schlecht erreichbar ist, ist auch die elektromyografische Untersuchung erschwert. Mit dieser Untersuchung misst der Arzt die Muskelaktivität. Aufschlussreich ist diese Untersuchung aber für andere Muskeln, die von Nerven versorgt werden, die durch das Foramen infrapiriforme ziehen. Dazu zählt beispielsweise der große Gesäßmuskel. Ist die Muskelaktivität dieser Muskeln verringert, kann das ein Hinweis auf ein Piriformis-Syndrom sein. Es sind aber noch weitere Untersuchungen notwendig, die andere Ursachen für die verringerte Muskelaktivität ausschließen.
Elektroneurografie
Eine Elektroneurografie ist bei einem Piriformis-Syndrom nicht aussagekräftig. Mit dieser Untersuchung soll die Nervenleitgeschwindigkeit des Ischiasnervs gemessen werden. Da der Ischiasnerv aber erst unterhalb des Beckens stimuliert werden kann und die Kompression bzw. Reizung oberhalb der Stimulation liegt, ist die Elektroneurografie nicht geeignet, um eine Läsion aufgrund eines Piriformis-Syndroms nachzuweisen.
Differentialdiagnosen bei Piriformis-Syndrom
Es gibt einige Krankheitsbilder, die ähnliche Symptome wie das Piriformis-Syndroms verursachen. Dazu zählen:
- Lumbaler Bandscheibenvorfall: Drückt ein Bandscheibenvorfall oder eine Bandscheibenvorwölbung im Bereich des unteren Rückens auf die Spinalnerven, kommt es zu unteren Rückenschmerzen, die bis in die Beine ausstrahlen können. Auch Taubheitsgefühle und Missempfindungen in den Beinen zählen zu den klassischen Symptomen des lumbalen Bandscheibenvorfalls.
- Spinalkanalstenose: Wenn der Wirbelkanal im Bereich der unteren Lendenwirbelsäule oder des Kreuzbeins verengt ist, kann dies die Nervenwurzeln des Ischiasnervs irritieren und ähnliche Symptome hervorrufen wie das Piriformis-Syndrom.
- Hüftarthrose: Der Knorpelverschleiß im Hüftgelenk verursacht Hüftschmerzen, die bis ins Gesäß oder in die Beine ausstrahlen können.
- Ischialgie: Das Piriformis-Syndrom ist eine mögliche Ursache für eine Reizung des Ischiasnervs. Aber auch andere Erkrankungen führen zu Schmerzen im Ischiasnerv.
- ISG-Syndrom: Schmerzen im Iliosakralgelenk, welches das Kreuzbein mit dem Becken verbindet, treten wie das Piriformis-Syndrom häufig einseitig auf. Betroffene leiden unter Schmerzen im unteren Rücken, Leistenschmerzen und Schmerzen, die bis in die Beine ausstrahlen können.
Behandlung: Was hilft bei Piriformis-Syndrom?
Ein Piriformis-Syndrom lässt sich in vielen Fällen gut durch konservative Maßnahmen wie Physiotherapie, exzentrisches Training, Stoßwellentherapie und gezielte Dehnübungen behandeln. Je nach Ausmaß der Beschwerden verbessern sich die Symptome nach wenigen Wochen oder Monaten. Viele Patienten verspüren eine Linderung der Schmerzen durch Kälteanwendungen oder Ultraschalltherapie. Die akute Schmerztherapie erfolgt zudem über entzündungshemmende Schmerzmittel aus der Gruppe der nichtsteroidalen Antirheumatika (NSAR). Diese sollten jedoch nicht über einen längeren Zeitraum eingenommen werden, da es zu Nebenwirkungen wie Magenproblemen kommen kann.
Welche Schlafposition eignet sich bei einem Piriformis-Syndrom?
Leiden Sie am Piriformis-Syndrom, sollten Sie öfter die Schlafposition wechseln, um Verspannungen zu vermeiden und die Durchblutung der Muskulatur in allen Bereichen anzuregen. Sie können sowohl auf dem Rücken als auch auf der Seite schlafen. Allerdings sollten Sie bei starken Beschwerden in Seitenlage mit der schmerzenden Seite nach oben schlafen. Ein Kissen zwischen den Beinen sorgt für Linderung der Beschwerden. Die Hüft- und Schulterregion sollte in die Matratze einsinken. Achten Sie darauf, dass die Matratze nicht zu hart ist, um die Muskulatur nicht übermäßig zu komprimieren.
Übungen gegen Piriformis-Syndrom
Der Musculus piriformis ist ein Gesäßmuskel, der die gestreckte Hüfte nach außen dreht und stabilisiert. Bei Hüftbeugung verändert er seine Funktion und spreizt das Bein nach außen ab. Gezielte Übungen helfen, den verspannten Piriformis-Muskel zu dehnen und zu kräftigen, damit er belastbarer wird, ohne die unter ihm verlaufenden Nerven zu irritieren.
Nehmen Sie sich ganz bewusst Zeit für die Übungen. Sie sollten etwa 2- bis 3-mal pro Woche trainieren, um Effekte zu erzielen.
Übung 1: Dehnung des Musculus piriformis
Ausgangsstellung: Liegen Sie auf dem Rücken und beugen Sie das zu dehnende Bein in Hüft- und Kniegelenk. Die Hand umfasst das Knie seitlich.
Durchführung: Ziehen Sie das Knie Richtung diagonaler Schulter, bis Sie die Dehnung seitlich in der Gesäßmuskulatur spüren.
Halten Sie die Dehnung etwa 15–30 Sekunden. Führen Sie auf jeder Seite 3 Wiederholungen durch.
 Diese Übung dehnt den Piriformis-Muskel. © Gelenk-Klinik
Diese Übung dehnt den Piriformis-Muskel. © Gelenk-Klinik
Übung 2: Dehnung der Glutealmuskulatur
Ausgangsstellung: Rückenlage, die Beine gebeugt. Kreuzen Sie nun die rechte Ferse über das linke Knie. Beide Hände umfassen den linken Oberschenkel.
Durchführung: Ziehen Sie den linken Oberschenkel leicht Richtung Brustkorb, bis im rechten Oberschenkel/Gesäß ein Dehnungsgefühl spürbar ist. Anschließend Seite wechseln.
Halten Sie die Dehnung etwa 15–30 Sekunden. Wiederholen Sie die Übung auf jeder Seite 3-mal.
 Diese Übung dehnt die Gesäßmuskulatur. © Gelenk-Klinik
Diese Übung dehnt die Gesäßmuskulatur. © Gelenk-Klinik
Übung 3: Mobilisation und Kräftigung der Außenrotation
Ausgangsstellung: Liegen Sie auf der Seite. Die Hüft- und Kniegelenke sind leicht gebeugt. Die Beine liegen parallel übereinander.
 Ausgangsstellung: Seitlage. © Gelenk-Klinik
Ausgangsstellung: Seitlage. © Gelenk-Klinik
Durchführung: Drehen Sie das oben liegende Knie Richtung Decke. Halten Sie dabei Fußkontakt. Das Becken bleibt stabil.
Wiederholen Sie die Bewegung 15-mal und wechseln Sie dann die Seite. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 60 Sekunden Pause zwischen den Sätzen.
 Durchführung: Knie Richtung Decke drehen. © Gelenk-Klinik
Durchführung: Knie Richtung Decke drehen. © Gelenk-Klinik
Übung 4: Entspannung der Gesäßmuskulatur
 Die Massage mit dem Tennisball entspannt die Gesäßmuskulatur. © Gelenk-Klinik
Die Massage mit dem Tennisball entspannt die Gesäßmuskulatur. © Gelenk-Klinik
Ausgangsstellung: Stand mit dem Rücken zur Wand.
Hilfsmittel: Platzieren Sie einen Tennisball eine halbe Handbreite unterhalb des Hosenbunds.
Durchführung: Massieren Sie die schmerzhafte Körperregion durch Druck auf den Tennisball.
Übung 5: Mobilisation und Kräftigung der Außenrotation
 Diese Übung kräftigt und mobilisiert die Außenrotatoren des Hüftgelenks. © Gelenk-Klinik
Diese Übung kräftigt und mobilisiert die Außenrotatoren des Hüftgelenks. © Gelenk-Klinik
Hilfsmittel: Theraband
Ausgangsstellung: Liegen Sie auf dem Bauch. Die Oberschenkel sind parallel. Wickeln Sie das Theraband um den Unterschenkel.
Durchführung: Das angewinkelte Bein zieht aktiv gegen den Widerstand des Therabandes nach innen. Der Oberschenkel hält den Kontakt zum Boden.
Wiederholen Sie die Bewegung 15-mal und wechseln Sie dann das Bein. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 60 Sekunden Pause zwischen den Sätzen.
Übung 6: Kräftigung der Oberschenkel- und Gesäßmuskeln
 Diese Übung kräftigt die Oberschenkel- und Gesäßmuskulatur. © Gelenk-Klinik
Diese Übung kräftigt die Oberschenkel- und Gesäßmuskulatur. © Gelenk-Klinik
Ausgangsstellung: Stehen Sie vor einem Stuhl. Die Knie berühren die Sitzfläche.
Durchführung: Setzen Sie sich mit dem Gesäß nach hinten unten ab. Der Rücken bleibt gerade, die Knie halten den Kontakt zum Stuhl.
Wiederholen Sie die Bewegung 15-mal. Dies entspricht einem Satz. Führen Sie 2–3 Sätze durch mit jeweils circa 60 Sekunden Pause zwischen den Sätzen.
Übung 7: Funktionelle Kräftigung der Hüftextensoren und Hüftabduktoren
 Diese Übung kräftigt die Hüftmuskulatur, die für das Abspreizen und Strecken des Beines nach hinten verantwortlich ist. © Gelenk-Klinik
Diese Übung kräftigt die Hüftmuskulatur, die für das Abspreizen und Strecken des Beines nach hinten verantwortlich ist. © Gelenk-Klinik
Hilfsmittel: Hocker/Stufe (je nach Hüftbeweglichkeit)
Ausgangsstellung: Das zu beübende Bein ist gestreckt. Der Oberschenkel ist leicht nach außen gedreht. Das Knie befindet sich exakt über dem Fuß. Das andere Bein ist auf einem Hocker bzw. einer Stufe abgestellt.
Durchführung: Spannen Sie den Bauch an, sodass der untere Rücken lang wird (kein Hohlkreuz). Heben Sie nun das Becken des hochgestellten Beines langsam an und schieben Sie das Knie leicht nach vorne. Achten Sie darauf, mit dem Hüftgelenk des Standbeines nicht seitlich wegzusinken. Die Strukturen auf der Innenseite des Oberschenkels und in der Leiste werden gedehnt.
Halten Sie die Dehnung etwa 15–30 Sekunden. Wiederholen Sie die Übung auf jeder Seite 3-mal.
Häufige Patientenfragen zum Piriformis-Syndrom an Dr. Martin Rinio von der Gelenk-Klinik
Welcher Arzt behandelt das Piriformis-Syndrom?
Der Facharzt für Orthopädie ist spezialisiert auf Erkrankungen des Bewegungsapparates und die richtige Wahl, wenn Sie ein Piriformis-Syndrom hinter Ihren Beschwerden vermuten. Alternativ können Sie zunächst Ihren Hausarzt konsultieren. Dieser wird Sie im Bedarfsfall an einen Orthopäden überweisen.
Wohin strahlt das Piriformis-Syndrom aus?
Die Symptome des Piriformis-Syndroms können einseitig (rechts oder links) oder beidseitig auftreten, je nachdem welcher der beiden Piriformis-Muskeln betroffen ist. Die Schmerzen strahlen häufig ins Gesäß, in den hinteren Oberschenkel und in die Füße aus. Auch Taubheit oder Missempfindungen in diesen Bereichen sind möglich.
Wann sollte man den Piriformis-Muskel nicht dehnen?
Ist die Ursache des Piriformis-Syndroms auf eine akute Verletzung wie z. B. eine Zerrung zurückzuführen, sollte man den Muskel zunächst nicht dehnen. Auch nach bestimmten Hüft-Operationen sollten Sie eine Dehnung der Muskulatur in dem Bereich zunächst vermeiden, um das Operationsergebnis nicht zu beeinträchtigen.
Wie lange dauert das Piriformis-Syndrom und ist es heilbar?
Das Piriformis-Syndrom ist heilbar. Es lässt sich in der Regel gut durch konservative Therapien wie Dehnübungen, Physiotherapie oder Stoßwelle behandeln. Die Dauer der Heilung und Krankschreibung hängt davon ab, wie lange die Beschwerden schon bestehen und in welchem Stadium eine Therapie begonnen wurde. Wird die Erkrankung schnell erkannt und behandelt, kann der Betroffene innerhalb weniger Wochen schmerzfrei sein.
In welchem Zusammenhang stehen Ischiasbeschwerden und das Piriformis-Syndrom?
Da der Ischiasnerv unterhalb des Piriformis-Muskels durch das große Sitzbeinloch verläuft, stehen Ischiasbeschwerden im engen Zusammenhang mit dem Piriformis-Syndrom. Komprimiert der Piriformis-Muskel den Ischiasnerv, verursacht er die typischen Symptome einer Ischialgie. Allerdings gibt es neben dem Piriformis-Syndrom noch andere Ursachen für eine Reizung des Ischiasnervs (z. B. Bandscheibenvorfall, Spinalkanalstenose etc.). Auch verursacht das Piriformis-Syndrom nicht zwangsläufig Ischias-Beschwerden. Es können neben dem Ischiasnerv auch andere Nerven durch den Piriformis-Muskel beeinträchtigt werden.
Darf man mit Piriformis-Syndrom Auto fahren?
Wie auch für eine Vielzahl anderer Erkrankungen gilt, dass Auto fahren mit Piriformis-Syndrom möglich ist, solange die Symptome nicht zu einer Verlängerung der Reaktionszeit führen. Mit starken Schmerzen oder Bewegungseinschränkungen sollten Sie nicht Auto fahren.
Wieso kann es nach einer Geburt zum Piriformis-Syndrom kommen?
Während des Geburtsvorgangs bahnt sich das Kind den Weg durch den Geburtskanal. Dabei verschieben sich bestimmte Strukturen oder werden gedehnt. Auch der Piriformis-Muskel kann während des Geburtsvorgangs überdehnt werden. Hinzu kommt, dass es in vielen Fällen bereits während der Schwangerschaft durch das Gewicht des Kindes, durch Fehlhaltungen und durch den veränderten Körperschwerpunkt zu Überlastungen des Piriformis-Muskels kommt.
Wo kommt es beim Piriformis-Syndrom zu Missempfindungen?
Beim Piriformis-Syndrom kann es zu Beschwerden wie Taubheitsgefühlen oder Kribbeln kommen. Diese treten häufig im Gesäß, im hinteren Oberschenkel oder auch in den Beinen und Füßen auf.
Welche Schmerzmittel helfen beim Piriformis-Syndrom?
Ist der Piriformis-Muskel verspannt oder überlastet, kann es zu Schmerzen im unteren Rücken, im Gesäß und in den Beinen kommen. Akute Schmerzen lassen sich durch nichtsteroidale Antirheumatika wie z. B. Ibuprofen oder Diclofenac behandeln. Lindern diese die Schmerzen nicht ausreichend, kann der Arzt stärkere Medikamente, sogenannte Opioide, verschreiben. Dazu zählen beispielsweise Fentanyl oder Tramadol.
Mit welchem Test stellt man das Piriformis-Syndrom fest?
Es gibt verschiedene Tests, die der Arzt zur Diagnose eines Piriformis-Syndroms einsetzt. Dazu zählen z. B. der Lasègue-Test, der bei einer Reizung des Ischiasnervs positiv ausfällt oder der FAIR-Test, bei dem eine Dehnung des Piriformis-Muskels Schmerzen provozieren soll. Dabei liegt der Patient auf der gesunden Seite. Das obere Bein wird im Kniegelenk gebeugt, an den Körper gezogen und im Hüftgelenk nach innen gedreht. Drückt der Arzt nun das Bein in Richtung der Unterlage, entstehen bei Patienten mit Piriformis-Syndrom Schmerzen im Gesäß. Weitere Tests, die auf ein Piriformis-Syndrom hinweisen können, sind der Pace-Test, der Freiberg-Test oder der Beatty-Test. Diese klinischen Tests liefern immer nur Anhaltspunkte, aber keine gesicherte Diagnose.
Darf ich mit Piriformis-Syndrom Radfahren?
Wenn das Radfahren keine zusätzlichen Schmerzen oder Symptome verursacht, müssen Sie darauf nicht verzichten. Radfahren ist in einigen Fällen sogar förderlich, da es die Rücken- und Beinmuskulatur trainiert, wodurch der Piriformis-Muskel entlastet wird. Achten Sie jedoch darauf, eine möglichst aufrechte Sitzposition einzunehmen. Ist der Oberkörper beim Radfahren zu weit nach vorne gebeugt, kann dies die Muskulatur im unteren Rücken und im Gesäß belasten.
Wie sollte man mit Piriformis-Syndrom sitzen?
Leiden Sie am Piriformis-Syndrom, sollten Sie darauf achten, aufrecht zu sitzen und die Sitzposition häufig zu verändern. Stehen Sie öfter auf und dehnen Sie die Muskeln, um Verkürzungen zu vermeiden. Verwenden Sie außerdem eine bequeme und gepolsterte Sitzauflage, die den Druck auf das Gesäß minimiert. Vermeiden Sie es, die Beine übereinanderzuschlagen, da diese einseitige Belastung zur Verspannung des Piriformis-Muskels beitragen kann.
Literaturangaben zum Thema Piriformis-Syndrom
- Brosch, T. (2016). Nervenkompressionssyndrome an der unteren Extremität. Zeitschrift für Komplementärmedizin, 8(03), 46–48.
- Filler, A. G. (2008). Piriformis and related entrapment syndromes: diagnosis & management. Neurosurgery Clinics of North America, 19(4), 609–622.
- Fishman, L. M., Dombi, G. W., Michaelsen, C., Ringel, S., Rozbruch, J., Rosner, B., & Weber, C. (2002). Piriformis syndrome: diagnosis, treatment, and outcome — a 10-year study. Archives of physical medicine and rehabilitation, 83(3), 295–301.
- Gruber, P., & Böni, T. (2015). Ischias. Der Unfallchirurg, 118(1), 53–65.
- Hermann, W. (2020). The piriformis syndrome — a special indication for botulinum toxin. Der Nervenarzt, 91, 99–106.
- Kirschner, J. S., Foye, P. M., & Cole, J. L. (2009). Piriformis syndrome, diagnosis and treatment. Muscle & nerve, 40(1), 10–18.
- Luomajoki, H. (2022). Akute lumbale Rückenschmerzen. Fallbuch Physiotherapie Muskuloskelettal, 17.
- Meichsner, M., Stenner, A., Reichel, G., & Hermann, W. (2005). Der JAGAS-Test: ein neuer Test zum klinischen Nachweis des Piriformis-Syndroms. Aktuelle Neurologie, 32(S 4), P582.
- Miller, T. A., White, K. P., & Ross, D. C. (2012). The diagnosis and management of Piriformis Syndrome: myths and facts. Canadian journal of neurological sciences, 39(5), 577–583.
- Parziale, J. R., Hudgins, T. H., & Fishman, L. M. (1996). The piriformis syndrome. American journal of orthopedics (Belle Mead, NJ), 25(12), 819–823.
- Reichel, G. (2010). Das Piriformis-Syndrom – Diagnostik und Therapie. Klinische Neurophysiologie, 41(03), 203–217.