- Was ist das Tarsaltunnelsyndrom?
- Was verursacht das Tarsaltunnelsyndrom?
- Von Kribbeln bis Schmerzen: Symptome des Tarsaltunnelsyndroms
- Untersuchung und Diagnose durch den Fußspezialisten
- Übungen bei Tarsaltunnelsyndrom
- Operation des Tarsaltunnelsyndroms
- Prognose nach Operation des Tarsaltunnelsyndroms
- Häufige Patientenfragen zum Tarsaltunnelsyndrom an Dr. Thomas Schneider von der Gelenk-Klinik
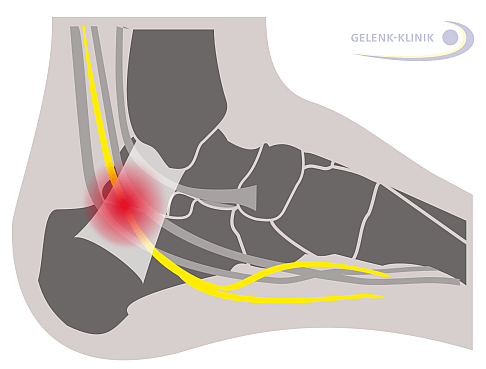 Verschiedene Nerven versorgen die Fußsohle. Sie ist die einzige Kontaktstelle zum Boden beim aufrechten Gang. Die Gefühlswahrnehmung ist sehr wichtig für die Steuerung des Gleichgewichts. Der enge Tarsaltunnel am Fuß hinter dem Innenknöchel wird gebildet zwischen dem Talus (Sprungbein) und dem Ligamentum laciniatum, einem Innenband am Knöchel. Auch Sehnen und Blutgefäße verlaufen durch diese Engstelle. Das macht den Tarsaltunnel bei Fehlstellungen, Schwellung des Knöchels oder Überlastung zu einer für die Gesundheit des Füße entscheidenden Stelle. © Dr. Thomas Schneider
Verschiedene Nerven versorgen die Fußsohle. Sie ist die einzige Kontaktstelle zum Boden beim aufrechten Gang. Die Gefühlswahrnehmung ist sehr wichtig für die Steuerung des Gleichgewichts. Der enge Tarsaltunnel am Fuß hinter dem Innenknöchel wird gebildet zwischen dem Talus (Sprungbein) und dem Ligamentum laciniatum, einem Innenband am Knöchel. Auch Sehnen und Blutgefäße verlaufen durch diese Engstelle. Das macht den Tarsaltunnel bei Fehlstellungen, Schwellung des Knöchels oder Überlastung zu einer für die Gesundheit des Füße entscheidenden Stelle. © Dr. Thomas Schneider
Beim Tarsaltunnelsyndrom handelt es sich – ähnlich wie beim Karpaltunnelsyndrom am Handgelenk – um eine Nerveneinklemmung, die durch erhöhten Druck verursacht wird. Betroffen ist in diesem Fall der Nervus tibialis (Schienbeinnerv), der durch den Tarsaltunnel im Bereich des Innenknöchels verläuft und die Fußsohle versorgt. Durch die Kompression des Nerven kommt es zu Missempfindungen wie Kribbeln und Taubheitsgefühle im Fuß, Schmerzen im Fuß sowie seitlichen Fersenschmerzen.
Ursächlich sind meist Fußfehlstellungen wie der Knick-Senkfuß oder Verletzungen. Neben Schuheinlagen und Orthesen (Schienen) werden entzündungshemmende Medikamente und der Wirkstoff Kortison zur Behandlung eines Tarsaltunnelsyndroms eingesetzt. Erst beim Versagen der konservativen Maßnahmen ziehen die Fuß-Spezialisten der Gelenk-Klinik einen operativen Eingriff in Betracht.
Was ist das Tarsaltunnelsyndrom?
Begriffe zum Tarsaltunnelsyndrom:
- Tarsaltunnel: Nervenengpass zwischen einem Band (Retinaculum flexorum) und dem Sprungbein (Talus)
- Tarsaltunnelsyndrom: ausstrahlende Nervenschmerzen wegen Kompression (Einengung) des Tibialisnervs
- Tibialisnerv: Nerv, der am Schienbein entlang über den Innenknöchel in Fuß und Fußsohle läuft
- posteriore tibiale Neuralgie: medizinischer Fachbegriff für das Tarsaltunnelsyndrom (TTS)
Der Tarsaltunnel hinter dem Innenknöchel dient als Durchtrittsstelle für Nerven und Gefäße in die Fußsohle. Er wird gebildet durch einen Knochenfortsatz am Knöchel und dem Retinaculum flexorum, einem Band, das sich vom Schienbein (Tibia) zum Fersenbein (Calcaneus) erstreckt.
Der Schienbeinnerv verläuft zwischen dem Band und dem Sprungbein (Talus) an der Innenseite des Sprunggelenks. In diesem Bereich kann der Nerv aus verschiedenen Gründen komprimiert (zusammengepresst) und in der Folge gereizt und geschädigt werden. Dadurch entstehen Fußschmerzen, seitliche Fersenschmerzen und Missempfindungen. Viele Patienten berichten von einem Taubheitsgefühl oder Ameisenlaufen (Parästhesien) in der Fußsohle.
Die Sensibilität der Fußsohle ist ein wesentlicher Aspekt der Selbstwahrnehmung des Körpers: Der einzige Kontakt zwischen dem Bewegungsapparat und dem Untergrund sendet für die Bewegungskoordination wichtige Informationen an das Gehirn. Sicherer Stand und sicherer Gang sowie die Gefühlsempfindung der Fußsohle hängen daher von einem funktionierenden Tibialisnervs ab.
Was verursacht das Tarsaltunnelsyndrom?
Ursachen und Auslöser
- Knick-Senkfuß
- Ödeme und Schwellung z. B. nach Sprunggelenksverstauchung (Distorsion)
- Arthritis und rheumatische Erkrankungen
- diabetischer Fuß
- Krampfadern
- Ganglien oder gutartige Fettgeschwülste (Lipome)
- Umknickverletzungen des Knöchels mit Schwellung
- Narbenbildung nach Unfall
- Fehlstellung des Sprunggelenks durch Arthrose im Sprunggelenk
Hochhackige oder enge, hohe Schuhe wie Wander- und Skischuhe können die Schmerzen beim Tarsaltunnelsyndrom auslösen oder sogar verstärken. Der Druck entsteht eher indirekt als Folge anderer Ursachen. Im Prinzip kann jeder Vorgang, der den Raum im Tarsaltunnel einengt, den Druck auf den Schienbeinnerv erhöhen.
Die Einengung des Tarsaltunnels kann eine Vielzahl von Ursachen haben. Die Folge ist eine chronische Schädigung des Schienbeinnerven und seiner Endäste.
Eine Änderung der Fußstellung kann ebenfalls zur Kompression des Tarsaltunnels führen: vor allem der Knick-Senkfuß oder Plattfuß und die resultierende Absenkung des Fußlängsgewölbes erhöhen den Druck auf den Tarsaltunnel.
Auch akute Verletzungen wie zum Beispiel ein verstauchtes Sprunggelenk (Sprunggelenksdistorsion) können durch die resultierende Schwellung das Tarsaltunnelsyndrom auslösen.
Entzündliche Erkrankungen wie Arthritis, Rheuma und rheumatoide Arthritis führen ebenfalls zu Schwellungen und Beschwerden im Bereich des Tarsaltunnels.
Auch Krampfadern, Knochenbrüche oder Knochensporne können auf den Tarsaltunnel drücken. Intensives sportliches Training mit entsprechendem Muskelwachstum verengt den Raum im Tarsaltunnel, der dem Nerven zur Verfügung steht, ebenfalls.
Von Kribbeln bis Schmerzen: Symptome des Tarsaltunnelsyndroms
Die Symptome des Tarsaltunnelsyndroms sind häufig für Arzt und Patient schwer zu interpretieren. Wie bei jedem Nervenkompressionssyndrom sind sie individuell verschieden und verändern sich im Laufe der Zeit. Nicht immer treten alle Veränderungen gleichzeitig auf.
Typische Schmerzen beim Tarsaltunnelsyndrom
- einschießende Schmerzen in den Fuß, Schmerzen wie Stromschläge
- Schmerzen am inneren Fußrand
- Ausstrahlende Schmerzen in Fußrücken und Fußsohle
- Taubheitsgefühl in der Fußsohle
- Ameisenlaufen und andere Gefühlsstörungen an der Fußaußenseite und der Fußsohle
- Kribbeln an der Fußsohle und am Fuß
- Kribbeln wie Strom im Fuß
- brennende Fußschmerzen
- Taubheitsgefühl an Fußsohle und Zehen
- Druckschmerzen im Bereich des Tarsaltunnels
- seitliche Fersenschmerzen
- Rückbildung (Atrophie) der Fußmuskulatur
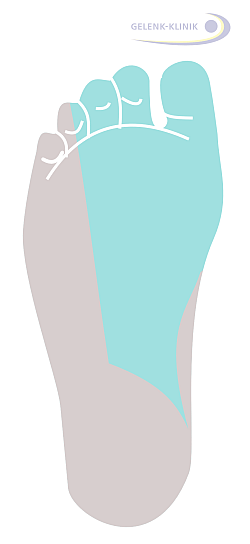 Das Versorgungsgebiet des Schienbeinnervs innen (medial) an der Fußsohle ist farbig markiert. Dieser Bereich ist beim Tarsaltunnelsyndrom besonders stark von Schmerzen, Taubheit und Missempfindungen betroffen. © Dr. Thomas Schneider
Das Versorgungsgebiet des Schienbeinnervs innen (medial) an der Fußsohle ist farbig markiert. Dieser Bereich ist beim Tarsaltunnelsyndrom besonders stark von Schmerzen, Taubheit und Missempfindungen betroffen. © Dr. Thomas Schneider
Patienten spüren unterschiedlich intensive, wechselnde Beschwerden. Zum Teil treten die Fußschmerzen als Nachtschmerzen mit Ausstrahlung in Ferse und Unterschenkel auf. Kribbeln oder Taubheit der Fußsohle – zum Teil bis in die Zehen – sind möglich. Manche haben auch das Gefühl, das ihr Fuß "einschläft". Patienten mit Tarsaltunnelsyndrom leiden teilweise auch unter Schmerzen am Fußrücken.
Häufig nehmen die Schmerzen im Verlauf des Tages zu. Vor allem aber sind sie in der Nacht und in Ruhe zu spüren. Massage und Reibung können die Fußschmerzen wieder verringern. Das ist typisch für Nervenkompressionssyndrome.
Eine Zunahme der Schmerzen bei Belastung, insbesondere bei einem Trainingsstart nach langer Ruhephase, ist kennzeichnend. Das Restless-Legs-Syndrom ("Syndrom der rastlosen Füße") tritt zwar oft nachts auf, bessert sich aber durch Bewegung.
Untersuchung und Diagnose durch den Fußspezialisten
Diagnostische Methoden:
Die Kooperation eines erfahrenen Spezialisten für Fuß- und Sprunggelenkerkrankungen mit einem Neurologen ist für die exakte Diagnose des Tarsaltunnelsyndroms vorteilhaft.
Der Orthopäde stellt eine Verdachtsdiagnose durch intensive Patientenbefragung. Dies ist der wichtigste Schritt: Bereits die Schilderung der Schmerzen durch den Patienten mit Brennen und Gefühlsstörungen an den Füßen weisen den Spezialisten eindeutig auf ein Tarsaltunnelsyndrom hin. Folgende Fragen stellt Ihnen der Fußspezialist beispielsweise:
- Wann traten die Fuß- und Fersenschmerzen erstmals auf?
- Wie intensiv treten die Beschwerden auf?
- Wann treten Beschwerden auf und nehmen diese in Ruhe wieder ab?
- Gibt es Faktoren oder Belastungszustände, die die Schmerzen verschlimmern?
- Haben Sie in der Vergangenheit Fußverletzungen wie Bänderrisse, Brüche (Frakturen) des Sprunggelenks, Zerrungen oder schweren Verstauchungen des Knöchelbereichs erlitten?
- Leiden Sie an bekannten Vorerkrankungen wie Gicht, Schilddrüsenerkrankungen, Diabetes mellitus oder Rheuma?
Differentialdiagnose:
Auch andere Auslöser können Fuß- und Fersenschmerzen verursachen:
- Plantarsehnenentzündung (Fersensporn) an der Fußsohle
- Achillessehnenentzündung (Achillodynie) an der Ferse
- Morton Neurom: Schmerzen im Mittelfuß
- Stressfraktur bzw. Ermüdungsbruch im Fersenbein, vor allem bei Laufsportlern
- Bandscheibenvorfall mit Nervenkompression, die bis in den Fuß ausstrahlen kann
- Ausstrahlendes LWS-Syndrom
Druckschmerzen an einer typischen Stelle über dem Nervenverlauf des Nervus tibialis bestätigen den Verdacht während der klinischen Untersuchung durch den Fußspezialisten.
Ein wichtiges Ziel der Diagnose ist, nicht nur das Tarsaltunnelsyndrom eindeutig festzustellen, sondern auch den Verlauf, das Stadium und den Schweregrad der Nervenschädigung einzuschätzen. Vor allem für den Behandlungsplan und für die Planung eventueller operativer Maßnahmen ist dies essentiell.
Tinel-Test: So erkennt der Arzt ein Tarsaltunnelsyndrom
Der untersuchende Arzt kann durch Beklopfen des Nerven bei der klinischen Untersuchung ein elektrisierendes, in die Fußsohle ausstrahlendes Gefühl auslösen (Tinel-Zeichen). Dieses Phänomen ist bei allen Arten von Nervenkompression auslösbar. Grund dafür ist eine Depolarisation (Reizweiterleitung des Nerven), die an der Stelle ausgelöst werden kann, wo sich die Zellflüssigkeit in den komprimierten (zusammengedrückten) Nervenfortsätzen staut.
Teilweise verstärken sich dabei die Schmerzen bei plötzlicher Bewegung des Fußes in Richtung Schienbein. Der Arzt veranlasst dann eine neurologische Untersuchung, um den Befund zu bestätigen.
Neuerdings können auch Neurographien, also die Untersuchung der Nervenleitgeschwindigkeit im Rahmen einer Magnetresonanztomografie (MRT), die Nervenveränderung darstellen.
Was ist das vordere Tarsaltunnelsyndrom (Tibialis-anterior-Syndrom)?
Tritt das Tarsaltunnelsyndrom nach langen Wanderungen oder Überanstrengung auf, ist häufig der vordere Schienbeinmuskel (Musculus tibialis anterior) betroffen. Bei Beschwerden an Fußrücken oder Sprunggelenk liegt häufig das sogenannte "vordere Tarsaltunnelsyndrom" vor. Dies wird in der Medizin auch als Fibularissyndrom bezeichnet.
Der Druck auf den Tarsaltunnel beeinträchtigt nicht nur die nervöse Versorgung. Auch die Durchblutung des Fußes kann eingeschränkt sein und zu Schäden bis hin zum gefährlichen Kompartmentsyndrom führen.
Auslöser des vorderen Tarsaltunnelsyndroms
Die Ursachen für das vordere Tarsaltunnelsyndrom sind breit gestreut. Es ist möglich, dass eine Fußverletzung oder ein Überbein verantwortlich sind. Etwa die Hälfte aller Fälle besitzt keine definitive Ursache (idiopathisch). Nicht zuletzt liegt es daran, dass Betroffene die Symptome lange Zeit ignorieren, bis der Druckschmerz und die Missempfindungen zu intensiv werden.
Durch Verhärtung der vorderen Schienbeinmuskulatur erhöht sich der Gewebedruck im Bereich vor dem Sprunggelenk: Durchblutung und Nervenleitung werden blockiert. Vor allem ein stechender Schmerz an der Vorderkante des Schienbeins ist kennzeichnend für das vordere Tarsaltunnelsyndrom. Die Fußhebermuskeln können dadurch dauerhaft Schaden nehmen. Ein dauerhafter Spitzfuß mit Gefühlsstörungen der Zehen ist eine mögliche Spätfolge der aus dem vorderen Tarsaltunnelsyndrom resultierenden Fußheberschwäche.
Symptome des vorderen Tarsaltunnelsyndroms
- Schwäche des Zehenhebermuskels
- Schwäche des Fußhebers
- stechende Schmerzen in der vorderen Scheinbeinmuskulatur
- stechender Schmerz am Fußrücken
- Taubheit in den Zehenzwischenräumen
Das vordere Tarsaltunnelsyndrom zeichnet charakteristische Beschwerden aus. Das Hautareal zwischen 1. und 2. Zehe ist vermindert sensibel. Betroffene bemerken dies beispielsweise beim Tragen von Flip-Flops. Hinzu kommen weitere Empfindungsstörungen im Fuß und in den Zehen und der obligatorische Druckschmerz. Zusätzlich können die Muskeln der Zehenstrecker schwächer sein als zuvor. Wenn Betroffene enges und hochhackiges Schuhwerk oder Schuhe mit hohem Schaft tragen (Bergschuhe, Skischuhe), treten die bekannten Symptome verstärkt auf.
Therapie des vorderen Tarsaltunnelsyndroms
Bei Verdacht auf das Tibialis-anterior-Syndrom muss der betroffene Fuß sofort entlastet werden. Hochlagerung des Fußes und abschwellende Mittel reduzieren die Schwellung. Warme Umschläge lösen die Verkrampfung der vorderen Wadenmuskulatur und verbessern den Stoffwechsel.
Bringt die konservative Therapie innerhalb von spätestens 48 Stunden keine Besserung, muss unbedingt ein Arzt aufgesucht werden. Bei Operation des vorderen Tarsaltunnelsyndroms werden die Muskelfaszien am vorderen Unterschenkel gespalten, um Nerven und Blutgefäße schnellstmöglich zu entlasten und ein Absterben von Gewebe (Nekrose) zu vermeiden.
Was ist das hintere Tarsaltunnelsyndrom (Tibialis-posterior-Syndrom)?
Beim hinteren Tarsaltunnelsyndroms handelt es sich um eine krankhafte Einengung des tiefen hinteren Unterschenkelbereichs. Diese betrifft den Bereich hinter und unter dem Innenknöchel, in dem zahlreiche Blutgefäße sowie die Sehnen des Großzehenstreckers und des Wadenbeinmuskels verlaufen.
Symptome des hinteren Tarsaltunnelsyndroms
- Kribbeln oder Ameisenlaufen
- Brennende Fußschmerzen
- Taubheit der Zehen
- Nachtschmerzen mit Kribbeln
Das hintere Tarsaltunnelsyndrom macht sich bei Betroffenen unterschiedlich intensiv bemerkbar. Es kann allmählich auftreten und wirkt sich oft nicht so drastisch aus, wie das vordere Tarsaltunnelsyndrom. Die Bandbreite der Beschwerden ist groß. Es beginnt mit Taubheitsgefühl in den Zehen und geht über Kribbeln oder Prickeln im Fuß bis hin zu starken und brennenden Schmerzen im Bereich der Fußsohle. Diese Schmerzen weiten sich dann auf die Innenseite der Ferse aus und treten auch am Fußgewölbe auf. Gerade dieser Schmerz ist recht intensiv.
Je länger und häufiger die Patienten stehen oder je weiter die Strecken sind, die sie gehend oder gar laufend zurücklegen, desto intensiver und nachhaltiger wird das Schmerzempfinden. Auch in der Nacht nimmt der Schmerz häufig nicht ab. Diese Schmerzqualität ist besonders belastend, denn die bekannten Schmerzmittel zeigen keinerlei Wirkung, wodurch der Nachtschlaf und die Erholung sehr leiden.
Therapie des hinteren Tarsaltunnelsyndroms
Auch beim hinteren Tarsaltunnelsyndrom stehen Abschwellung und Schonung des betroffenen Fußes im Vordergrund der Behandlungen.
Übungen bei Tarsaltunnelsyndrom
 Spezielle Übungen kräftigen die Muskulatur in Fuß und Schienbein. © Gelenk-Klinik
Spezielle Übungen kräftigen die Muskulatur in Fuß und Schienbein. © Gelenk-Klinik
Wann immer es möglich ist, behandeln wir das Tarsaltunnelsyndrom konservativ, also ohne operativen Eingriff. Der Arzt therapiert die schmerzhafte Nervenveränderung am Tarsaltunnel primär durch Einspritzungen von lokalen Betäubungsmitteln.
Bei starken Entzündungen als Auslöser des Tarsaltunnelsyndroms sind schmerzstillende und entzündungshemmende Medikamente erforderlich. Dazu gehören nichtsteroidale Antirheumatika (NSAR), die als abschwellende Entzündungshemmer eingesetzt werden. Bei schweren Entzündungen und Schwellung des Nerven ist zudem eine Kortisoninjektion möglich. Das Abschwellen des Gewebes soll den Druck auf den Nerven reduzieren.
Sportliche Aktivitäten und körperliche Belastungen, welche die Symptome verstärken, sollte der Patient nach Möglichkeit reduzieren oder vorübergehend aussetzen. Unter bestimmten Voraussetzungen sind Übungen zur sanften Mobilisation der Nerven in Zusammenarbeit mit einem Physiotherapeuten sinnvoll.
Folgende Übungen dienen einer schmerzfreien sanften Mobilisation des Sprunggelenks und verbessern die Körperwahrnehmung. Auf diese Weise kann der Patient den Heilungsprozess unterstützen, ohne zusätzlichen Stress auf die Strukturen auszuüben.
Wichtig: Diese Übungen ergänzen lediglich die oben beschriebenen Maßnahmen. Sollten Sie bei der Durchführung der Übungen eine Verstärkung der Symptome (z. B. Kribbeln, Schmerzen) bemerken, stoppen Sie die Übung und halten Rücksprache mit Ihrem Arzt oder Physiotherapeuten!
Übung 1: Belastungsvorbereitung des Fußes
 Belastungsverteilung der Fußsohle nach hinten gebeugt. © Gelenk-Klinik
Belastungsverteilung der Fußsohle nach hinten gebeugt. © Gelenk-Klinik
 Belastungsverteilung der Fußsohle nach vorne gebeugt. © Gelenk-Klinik
Belastungsverteilung der Fußsohle nach vorne gebeugt. © Gelenk-Klinik
 Belastungsverteilung der Fußsohle nach links gebeugt. © Gelenk-Klinik
Belastungsverteilung der Fußsohle nach links gebeugt. © Gelenk-Klinik
 Belastungsverteilung der Fußsohle nach rechts gebeugt. © Gelenk-Klinik
Belastungsverteilung der Fußsohle nach rechts gebeugt. © Gelenk-Klinik
Übungsziel: Neues Bewusstsein der Druckverteilung im Fuß
Ausgangsstellung: Stand
Ausführung: Pendelbewegungen des Körpers nach vorne/hinten, rechts/links.
Hinweise: Vergleichen sie die Änderungen der Druckverteilung zwischen rechtem und linkem Vorfuß und Rückfuß, Außen- und Innenseite. Erspüren Sie die Hauptbelastungszonen, Auflageflächen, Hohlräume und den Spannungszustand der Zehen. Nehmen Sie wahr, in welcher Position Sie eine Entlastung der Symptome verspüren. Versuchen Sie, diese Position im Alltag immer wieder einzunehmen.
Variante: Führen Sie die Übung mit geschlossenen Augen durch.
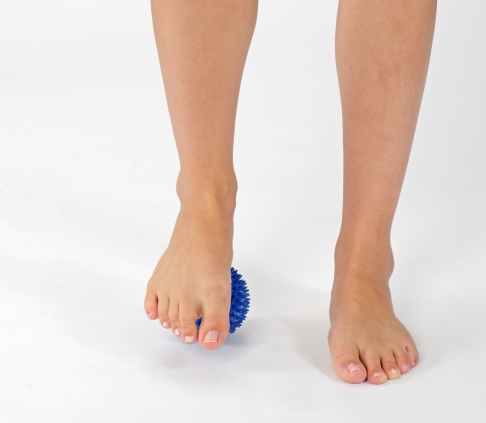
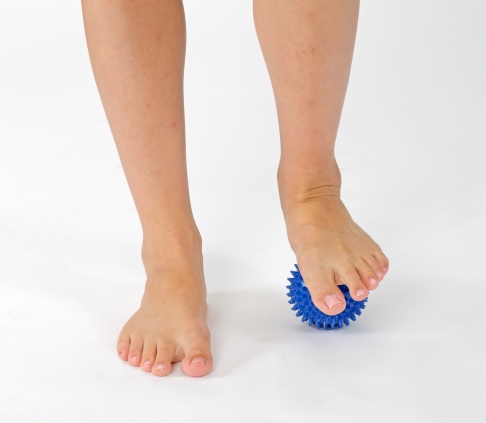
Übung 2: sanfte Massage der Fußsohle
Übungsziel: sanfte Durchblutungs- und Stoffwechselförderung der Fußsohle
Hilfsmittel: Tennisball oder Igelball
Ausgangsstellung: Sitz. Das betroffene Bein ist leicht auf dem Ball abgestellt.
Ausführung: Rollen Sie mit dem Ball die verschiedenen Bereiche der Fußsohle aus. Achten Sie dabei auf einen sanften Druck. Die Übung sollte sich angenehm anfühlen.
 Durchblutungsförderung mit Igelball. © Gelenk-Klinik
Durchblutungsförderung mit Igelball. © Gelenk-Klinik
 Sanfte Massage der Fußsohle. © Gelenk-Klinik
Sanfte Massage der Fußsohle. © Gelenk-Klinik
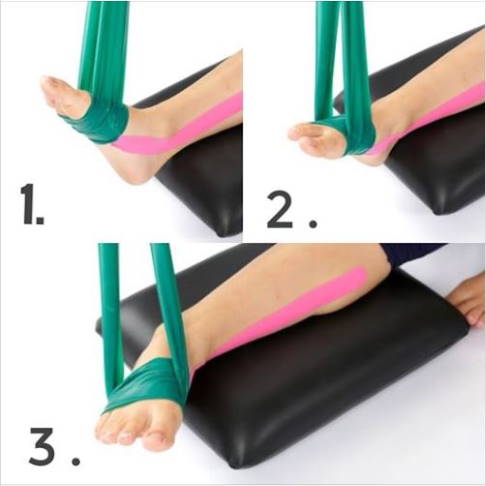
Übung 3: Geradestellung des Fersenbeins durch Fersenpendel
Übungsziel: Bewusste Regulierung der Fersenbeinstellung. Diese Übung eignet sich besonders für Patienten, die einen Knick-Senkfuß als Ursache für das Tarsaltunnelsyndrom haben.
Hilfsmittel: Spiegel
Ausführung: Lenken Sie Ihre Aufmerksamkeit auf beide Fersenbeine. Führen Sie abwechselnd eine rhythmische Gewichtsverlagerung des Rückfußes (Ferse) auf die Außenkante der Ferse und wieder in die Ausgangsposition durch. Werden Sie langsam mit den Pendelbewegungen kleiner, bis die Achillessehne gerade/senkrecht eingestellt ist. Spüren Sie nach, ob sich die Symptome unter dieser Position verbessern. Bei einer positiven Reaktion versuchen Sie, diese Haltung immer wieder in Ihrem Alltag einzunehmen.
Dauer und Wiederholung: Das Einpendeln mehrmals wiederholen und die senkrechte Stellung der Achillessehne jeweils 10 Sekunden halten.
 Bewusste Regulierung der Fersenstellung. © Gelenk-Klinik
Bewusste Regulierung der Fersenstellung. © Gelenk-Klinik
Orthesen zur Behandlung des Tarsaltunnelsyndroms
Auch Schienen eignen sich zur konservativen Behandlung des Tarsaltunnelsyndroms. Sie reduzieren den Druck und die Beweglichkeit, die beide den Tibialisnerven zusätzlich komprimieren. Sind Knick-Senkfüße die Ursache für das Tarsaltunnelsyndrom, können auch Schuheinlagen helfen. Langfristig nach Abklingen der akuten Beschwerden sollte durch ein spezifisches Training der Fuß- und Beinmuskulatur die Fußfehlstellung reduziert werden. Je nach Ursache muss der Knick-Senkfuß operiert werden.
Operation des Tarsaltunnelsyndroms
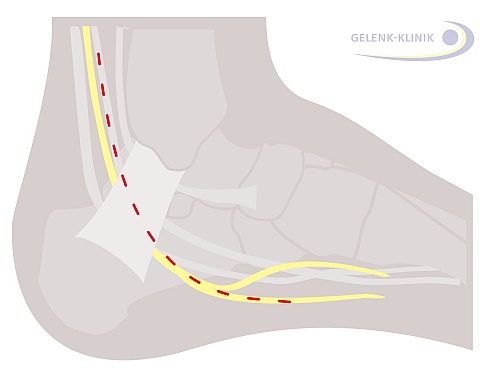 Der geplante Operationsschnitt bei einem Tarsaltunnelsyndrom: Es ist notwendig, das Retinakulum (Halteband) über dem Nerv zu eröffnen und den Nerv im Verlauf zu befreien. Der bogenförmige Schnitt imitiert den Nervenverlauf.
Der geplante Operationsschnitt bei einem Tarsaltunnelsyndrom: Es ist notwendig, das Retinakulum (Halteband) über dem Nerv zu eröffnen und den Nerv im Verlauf zu befreien. Der bogenförmige Schnitt imitiert den Nervenverlauf.
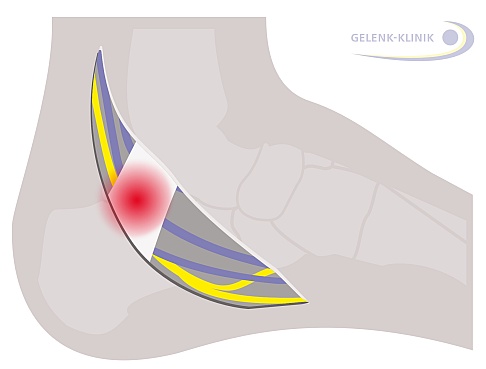 Nach Eröffnung der Haut ist das Retinakulum (Halteband) sichtbar. Es engt den darunterliegenden Nerv ein. Das Band begrenzt den Tarsaltunnel nach oben zur Haut. © Dr. Thomas Schneider
Nach Eröffnung der Haut ist das Retinakulum (Halteband) sichtbar. Es engt den darunterliegenden Nerv ein. Das Band begrenzt den Tarsaltunnel nach oben zur Haut. © Dr. Thomas Schneider
Die operative Therapie sollte erst bei Versagen der Injektionsbehandlung und Physiotherapie im Zusammenhang mit wirklich beharrlichen, eindeutigen neurologischen Beschwerden erfolgen.
Wie beim Karpaltunnelsyndrom durchtrennt der Arzt die über dem Kanal liegende bindegewebige Struktur, das Retinakulum. Dies befreit den Nerv operativ vom Druck, was unmittelbar die Schmerzen reduziert. Nach ausgiebiger Blutstillung kann der Nerv wieder zur Ruhe finden.
Prognose nach Operation des Tarsaltunnelsyndroms
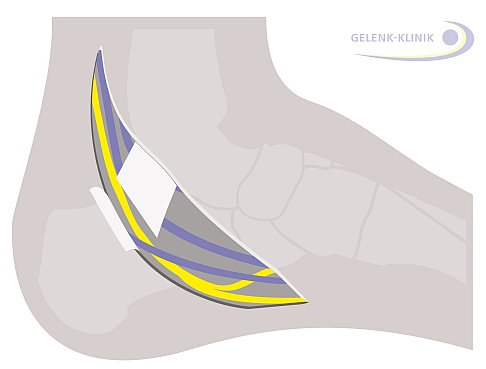 Nach Durchtrennung des Retinakulums (Haltebandes) tritt der Tibialisnerv häufig aus dem Tarsaltunnel hervor. Die Schwellung des Nerven vor dem Retinakulum verschwindet in der Regel nach wenigen Minuten. Eine Naht des Retinakulums ist nicht notwendig. Die Erholung des Nervs hängt stark von der Dauer der Kompression ab. © Dr. Thomas Schneider
Nach Durchtrennung des Retinakulums (Haltebandes) tritt der Tibialisnerv häufig aus dem Tarsaltunnel hervor. Die Schwellung des Nerven vor dem Retinakulum verschwindet in der Regel nach wenigen Minuten. Eine Naht des Retinakulums ist nicht notwendig. Die Erholung des Nervs hängt stark von der Dauer der Kompression ab. © Dr. Thomas Schneider
Nach einem operativen Eingriff erfahren Betroffene eine Besserung der Schmerzen um etwa 70 % bei entsprechend gesicherter Diagnose. Eine frühzeitige Therapie kann diese Rate deutlich erhöhen. Das bedeutet: Je früher die Behandlung des Tarsaltunnelsyndroms stattfindet, umso aussichtsreicher ist sie. Eine bereits durch Quetschung verursachte Schädigung des Nerven ist dagegen wegen des häufig zu späten Behandlungsbeginns nicht mehr umkehrbar.
Häufige Patientenfragen zum Tarsaltunnelsyndrom an Dr. Thomas Schneider von der Gelenk-Klinik
Welcher Arzt ist für ein Tarsaltunnelsyndrom zuständig?
Für die Diagnose und Behandlung eines Tarsaltunnelsyndroms ist in erster Linie ein Orthopäde zuständig, insbesondere mit Spezialisierung auf Erkrankungen der Füße und des Sprunggelenks. Die Gelenk-Klinik ist beispielsweise ein Zentrum für Fuß- und Sprunggelenkchirurgie der Maximalversorgung (ZFZmax). Dieses Zertifikat bescheinigt höchste Qualität in Patientenberatung, Diagnose, Operation und Nachsorge bei Erkrankungen und Verletzungen an Fuß oder Sprunggelenk.
Schläft beim Tarsaltunnelsyndrom der Fuß ein?
Das „Einschlafen des Fußes“ ist eine typische Beschwerde beim Tarsaltunnelsyndrom. Das Gefühl entsteht dadurch, dass der Schienbeinnerv durch Druck gereizt und geschädigt wird und es zu Missempfindungen kommt. Kribbeln, Ameisenlaufen und Taubheitsgefühl werden von den Betroffenen oft mit einem Gefühl des eingeschlafenen Fußes verglichen. Das Tarsaltunnelsyndrom ist aber nicht die einzige Erkrankung, die ein solches Gefühl auslösen kann. Weitere häufige Ursachen dafür sind Durchblutungsstörungen, eine diabetische oder alkoholtoxische Neuropathie und die Nebenwirkung mancher Medikamente.
Welcher Test spricht für das Tarsaltunnelsyndrom?
Im Rahmen der Untersuchung auf ein Tarsaltunnelsyndrom helfen dem Arzt zwei klinische Tests weiter:
- Beim Tinel-Test (Hoffmann-Tinel-Zeichen) beklopft der Arzt den Schienbeinnerv hinter dem Innenknöchel. Kommt es zu einem elektrisierenden, in die Fußsohle ausstrahlenden Kribbeln, spricht dies für eine Nerveneinengung im Tarsaltunnel.
- Beim Dorsalflexions-Eversions-Test bewegt der Arzt den Fuß des Patienten maximal nach oben (Dorsalflexion) und außen (Eversion), während die Zehen gestreckt werden. Dabei zunehmende Schmerzen sind ebenfalls ein Zeichen für ein Tarsaltunnelsyndrom.
Warum kribbeln beim Tarsaltunnelsyndrom die Füße?
Das Kribbeln beim Tarsaltunnelsyndrom entsteht dadurch, dass der im Tarsaltunnel verlaufende Schienbeinnerv eingeengt wird. Durch den Druck wird der Nerv gereizt und geschädigt. In der Folge kommt es zu Missempfindungen wie Kribbeln, Taubheitsgefühl oder „Ameisenlaufen“ an der Fußsohle und den Zehen.
Kann das Tarsaltunnelsyndrom an beiden Füßen auftreten?
Normalerweise kommt das Tarsaltunnelsyndrom nur an einem Fuß vor. In seltenen Ausnahmefällen kann es sich aber auch an beiden Füßen parallel entwickeln. Das wird dann meist durch systemische, also den ganzen Körper betreffende Erkrankungen wie Diabetes oder Rheuma oder beidseitig vorkommende Fußfehlstellung begünstigt.
Helfen beim Tarsaltunnelsyndrom Übungen?
Übungen können beim Tarsaltunnelsyndrom das Sprunggelenk sanft und schmerzfrei mobilisieren und die Körperwahrnehmung verbessern. Auf diese Weise kann der Patient den Heilungsprozess unterstützen, ohne zusätzlichen Stress auf die Strukturen auszuüben. Zu beachten ist allerdings, dass die Übungen die anderen Behandlungsmaßnahmen nur ergänzen. Verstärken sich dabei die Beschwerden, sollten sie unterbrochen und darüber der Arzt informiert werden.
Was ist das Karpaltunnelsyndrom am Fuß?
Ein Karpaltunnelsyndrom am Fuß gibt es nicht, da sich der Karpaltunnel an der Unterseite des Handgelenks befindet. Spricht jemand vom Karpaltunnelsyndrom oder Karpaltunnel am Fuß, ist das Tarsaltunnelsyndrom gemeint. Dabei handelt es sich wie beim Karpaltunnelsyndrom um ein Nervenengpasssyndrom. Das bedeutet, das ein Nerv in seinem Verlauf eingeklemmt ist und Beschwerden verursacht. Beim Tarsaltunnelsyndrom ist dies der Nervus tibials im Tarsalkanal am Sprunggelenk.
Wie ist die Prognose beim Tarsaltunnelsyndrom?
Je früher ein Tarsaltunnelsyndrom erkannt wird, desto besser ist die Prognose – vorausgesetzt, dass verursachende Fehlstellung und Überlastungen behoben oder gelindert werden. Ist eine Operation erforderlich, bessern sich bei etwa 70 % der Patienten die Beschwerden. Auch hier gilt: Je früher der notwendige Eingriff erfolgt, desto besser. Eine bereits durch Quetschung verursachte Nervenschädigung ist dagegen wegen des häufig zu späten Behandlungsbeginns nicht mehr umkehrbar, es können Empfindungsstörungen und Muskelausfälle zurückbleiben.
Literaturangaben
- Assmus, H., & Antoniadis, G. (2015). Kompressionssyndrome des N. tibialis. Nervenkompressionssyndrome, 151–161. Springer, Berlin, Heidelberg.
- Assmus, H. (2015). Zur Ätiopathogenese, Definition und Behandlung der Nervenkompressionssyndrome – eine Einleitung. Nervenkompressionssyndrome, 1–5. Springer, Berlin, Heidelberg.
- Bendszus, M., & Pham, M. (2015). MR-Neurografie bei Kompressionssyndromen peripherer Nerven. Nervenkompressionssyndrome, 25–29. Springer, Berlin, Heidelberg.
- Berlit, P. (2007). Klinische Differenzialdiagnose peripherer Nervenkompressionssyndrome. Fortschritte der Neurologie/Psychiatrie, 75(09), 560–565.
- Brosch, T. (2016). Nervenkompressionssyndrome an der unteren Extremität. Zeitschrift für Komplementärmedizin, 8(03), 46–48.
- Ellison, T., & Saxena, S. (2015). Tarsal Tunnel Syndrome: An Overview. Austin J Musculoskelet Disord, 2(3), 1022.
- Engelhardt, P., Schuh, R., & Wanivenhaus, A. (2018). Eingriffe bei Neuralgien. Orthopädische Fußchirurgie, 151–156. Springer, Berlin, Heidelberg.
- Frank, D. (2017). 5 Nervenkompressionssyndrome. Kurzgefasste Fußchirurgie, 288.
- Jerosch, J., Schunck, J., & Filler, T. (2004). Das Tarsal-Tunnel-Syndrom. Fuß und oberes Sprunggelenk, 116–122. Steinkopff, Heidelberg.
- Leiß, F., Schwarz, T., Baier, C., & Grifka, J. (2019). Klinische Untersuchung des Fußes. Der Orthopäde, 1–11.
- Savioz, P., & Andermahr, J. (2015). Neurologische Untersuchung des Fußes und des Sprunggelenks. Fuß & Sprunggelenk, 13(4), 218–226.
- Schuh, A., Handschu, R., Eibl, T., Janka, M., & Hönle, W. (2018). Das Tarsaltunnelsyndrom. DNP-Der Neurologe & Psychiater, 19(6), 30–32.
- Sitte, M., Wohlgemuth, G., & Otto, W. (2000). Tarsaltunnelsyndrom. Trauma und Berufskrankheit, 2(4), 341–343.
- Tettenborn, B., Mehnert, S., & Reuter, I. (2016). Sportverletzungen peripherer Nerven. Fortschritte der Neurologie/Psychiatrie, 84(09), 551–567.