- Was ist aseptische Knochennekrose?
- Wer bekommt aseptische Knochennekrose im Knie?
- Typischer Krankheitsverlauf einer Knochen-Nekrose
- Fall 1: Konservative Therapie des Morbus Ahlbäck
- Diagnose der Knochennekrose im Kniegelenk
- Knochennekrose im Kniegelenk konservativ behandeln
- Operative Therapie der Osteonekrose im Kniegelenk (Morbus Ahlbäck)
- Gelenksentlastung durch Korrektur der Beinachse: Osteotomie im Kniegelenk
- Knorpeltherapie: Pridie-Bohrung und ACT
- Markraumdekompression
- Spongiosaplastik mit Knorpeltherapie
- Inlays und Teilprothesen
- Fall 2: Operative Therapie mit Teilprothese
- Die Knievollprothese
Die Ahlbäck-Krankheit ist eine aseptische, also nicht durch Bakterien verursachte, Knochennekrose im Bereich des medialen Femurkondylus (innere Oberschenkelrolle). Die beiden Femurkondylen sind die Fortsätze des Oberschenkelknochens (Femur), die gemeinsam mit dem Schienbein (Tibia) im Kniegelenk zusammentreffen. Sie bilden die Gelenkfläche und sind vollständig mit Knorpel überzogen. Bei Morbus Ahlbäck wird der Femurkondylus nicht mehr richtig durchblutet und stirbt ab. Es bildet sich eine Knochennekrose (Absterben von Gewebe) unter der Gelenkfläche, die im fortgeschrittenen Stadium auch den Gelenkknorpel zerstört (Arthrose).
Bei jüngeren Patienten kann es gelingen, durch Entlastung des Gelenks den Stoffwechsel wieder zu aktivieren. Manchmal hilft ein operatives Anbohren des Knochens. Gelingt das nicht, hilft nur noch eine Knieprothese, um die Gehfähigkeit zu erhalten.
Was ist aseptische Knochennekrose (M. Ahlbäck) im Kniegelenk?
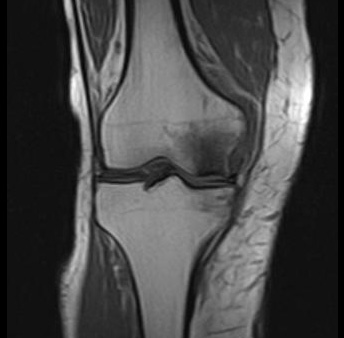 MRT Aufnahme einer Knochennekrose im Knie. Der Gelenkspalt hat eine normale Breite, ein Knorpelschaden liegt daher noch nicht vor. Deutlich sichtbar ist die Knochennekrose in der inneren Oberschenkelrolle. © Prof. Dr. med. Sven Ostermeier
MRT Aufnahme einer Knochennekrose im Knie. Der Gelenkspalt hat eine normale Breite, ein Knorpelschaden liegt daher noch nicht vor. Deutlich sichtbar ist die Knochennekrose in der inneren Oberschenkelrolle. © Prof. Dr. med. Sven Ostermeier
Wenn ein Teil eines Knochens nicht mehr richtig durchblutet wird, sterben dort einzelne Knochenzellen ab. Eine Knochennekrose bedeutet also, dass Knochensubstanz abgebaut wird. Osteonekrose heißt daher übersetzt Knochen-Sterben. Es gibt viele Arten von Knochennekrose. Befindet sich die Nekrose im Kniegelenk, spricht man von Morbus Ahlbäck.
Auch im Hüftgelenk kann eine Knochennekrose auftreten. Man spricht dann von einer Hüftkopfnekrose.
Bei vielen Patienten bleibt die Schwächung des Knochens zunächst folgenlos. Bei anderen führt sie zur schweren Beschädigung des Kniegelenks. Frauen sind dreimal so häufig wie Männer von einer Nekrose im Knie (Morbus Ahlbäck) betroffen. Nur in wenigen Fällen kann die Nekrose durch eine konkrete Ursache erklärt werden.
Medizinische Ursachen einer Knochennekrose im Knie (Morbus Ahlbäck)
- Knochenbrüche
- starkes Übergewicht
- Sichelzellanämie
- Blutgerinnungstörungen
- Immunsuppressive Behandlung nach Nierentransplantation.
Wie kann Osteonekrose (Morbus Ahlbäck) das Knie zerstören?
Bei der Osteonekrose (griechisch osteon “Knochen”) wird das Knochengewebe im Inneren des Femurs (Oberschenkelknochen) abgebaut. Ursache ist die nicht mehr funktionierende der Durchblutung des Knochens. Die Knochenzellen verlieren die Knochenzellen und sterben ab. Die Folge ist, dass der Knochen unter der Gelenkfläche brüchig wird. Auch der Knorpel wird beschädigt. Damit fehlt dem Gelenk die Dämpfung und das normale Gleiten der Gelenkfläche ist gestört. Das Kniegelenk entwickelt bei fortgeschrittener Osteonekrose eine schmerzhafte Arthrose.
Fachbegriffe zur Osteonekrose im Knie
- Avaskuläre Osteonekrose:
Knochennekrose, die aufgrund Durchblutungsstörungen entsteht. - Aseptische Knochennekrose:
Eine bakterielle Infektion ist nicht festzustellen - Morbus Ahlbäck:
Die Knochennekrose beim erwachsenen Patienten ab dem mittleren Alter im Bereich der Femurkondyle (Oberschenkelrolle) - Knocheninfarkt im Knie: Umgangssprachlich für Knochennekrose.
- Nekrose:
Absterbendes Gewebe - Osteochondrosis dissecans (OD):
Auch die OD ist durch Minderdurchblutung von gelenknahen Knochenanteilen gekennzeichnet. Im späteren Stadium verkalkt das Gewebe an der Grenze zum betroffenen Bezirk. - Morbus Osgood-Schlatter:
Osteonekrose am Knie im tibialen Knochen (Schienbein) - kommt vor allem bei Jugendlichen vor.
Externer Inhalt von viewmedica.com
Individuelle Verläufe der Osteonekrose im Knie (Morbus Ahlbäck)
Wie genau eine Prozess der aseptische Knochennekrose (Morbus Ahlbäck) entsteht, ist noch nicht im Einzelnen verstanden.
Knochengewebe ist bei den meisten Patienten – bis ins relativ hohe Alter – in der Lage, sich selbst zu regenerieren. In einigen Fällen jedoch verliert der Knochen die für diese Regeneration notwendige Vitalität. Meist findet man die Ursache dafür in der Durchblutung. Wenn diese nicht mehr so funktioniert, wie sie sollte, kommt es zu einer bedrohlichen Minderversorgung des lebendigen Knochengewebes im Knie. Daher ist jede Erkrankung, die zu Durchblutungsstörungen führen kann, eine mögliche Ursache für Morbus Ahlbäck.
Bei schweren Verläufen des Morbus Ahlbäck kann zusätzlich eine Kniearthrose entstehen. Von der Spontanheilung der Knochennekrose bis hin zur Arthrose des Kniegelenks mit nachfolgender Prothesenversorgung haben wir alle Verläufe der Knochennekrose beobachtet.
Wenn eine Knochennekrose bzw. die typischen Symptome beobachtet werden, ist daher keine Panik angebracht. Der Patient sollte sich aber darauf vorbereiten, über längere Zeit mit einem Kniespezialisten zusammenzuarbeiten. Dieser überwacht den chronischen Verlauf der Knochennekrose engmaschig. Aufgrund dieser besonderen Anforderungen ist ein vertrauensvolles, geduldiges Verhältnis zwischen Arzt und Patient über eine längere Zeit hinweg unerlässlich. Eine schnelle Lösung des Problems ist nicht zu erwarten.
Wer bekommt aseptische Knochennekrose im Knie?
Bei den meisten Patienten kann die Ursache der Knochennekrose nicht genau ermittelt werden. Frauen sind dreimal häufiger als Männer betroffen.
Im jüngeren Lebensalter (10-20 J.) kann auch der Knorpel betroffen sein (Osteochondrosis dissecans). Doch erst ab dem 40. Lebensjahr spricht man von Morbus Ahlbäck. Verschiedene Verläufe sind möglich: von leichtem Knochenabbau mit kleinen Knorpelschäden bis hin zur schweren Arthrose im Kniegelenk.
Fall 1: Osteonekrose im Knie bei 47-jährigem Läufer
Der männliche Patient, Hobby-Läufer, beobachtete zunächst starke belastungsabhängige Schmerzen im rechten Kniegelenk. Das Gelenk war vor allem im inneren (medialen) Gelenkspalt druckschmerzhaft. Gehen und Joggen waren sehr schmerzhaft und nicht mehr möglich.
Anamnese: Ein Trauma oder Unfall lag nicht vor.
Klinische Untersuchung: Hinweise auf eine Fehlfunktion der Bänder und der Menisken gab es nicht. Die Untersuchung der Beinachse zeigte eine leichte O-Bein-Stellung mit Belastung des inneren Gelenkspaltes im Knie.
Labor: Eine Blutuntersuchung zeigte keine Anzeichen für Rheuma oder Arthritis.
Differentialdiagnose Meniskusschaden:Eine Differenzialdiagnose ist eine Verdachtsdiagnose, die neben der eigentlichen Diagnose in Betracht gezogen wird. In Folge der Reizung im Gelenkspalt beobachtete man in Folge der Reizung im Gelenkspalt auch eine Bakerzyste (Schwellung in der Kniekehle). Da diese häufig im Zusammenhang mit Meniskusschäden beobachtet wird, musste eine solche Schädigung als mögliche Ursache der Symptome zunächst ausgeschlossen werden. Die Meniskusreizung bestätigte sich bei weiterer Untersuchung aber nicht.
Radiologie: Das Röntgenbild war unauffällig.
Die Magnetresonanztomografie (MRT) zeigt eine Flüssigkeitseinlagerung im unterhalb des Knorpels im inneren (medialen) Bereich des Oberschenkelknochens. Symptome und MRT zeigten Stadium II einer medialen Knochennekrose.
Therapie: Mit Schmerzmitteln wurde die Bewegungsfähigkeit im Alltag wiederhergestellt. Zudem sollte der Patient das betroffene Bein mit Unterarmgehstützen entlasten. Durch Verordnung von Schuhen mit Außenranderhöhung wurde der innere Gelenkspalt zusätzlich entlastet.
Der Patient erhielt eine Stoßwellentherapie. Die hohe Energie der Schallwellen regt die Regeneration des Knochengewebes an und fördert das Einwachsen neuer Blutgefäße. Der Patient unterzog sich außerdem, wie vorgeschlagen, einer hyperbaren Sauerstofftherapie (HBO), also einer Sauerstofftherapie unter Überdruck.
Verlauf: Nach 3 Monaten benötigte der Patient weniger Schmerzmittel. Eine MRT-Kontrolle zeigte noch keine Veränderungen.
Nach 1,5 Jahren ist die Knochennekrose vollständig zurückgegangen. Der Patient konnte wieder mit dem Lauftraining beginnen.
Ursachen einer Osteonekrose im Kniegelenk sind unbekannt
- Posttraumatische Knochennekrose:
Nach schweren Unfällen oder Gewalteinwirkungen - Septische Knochennekrose: Bei bakterieller Infektion des Kniegelenks
- Aseptische Knochennekrose:
Ohne bakterielle Infektion des Kniegelenks - Bluterkrankheit: Blutgerinnungsstörungen können sowohl zur Arthrose der Gelenkfläche als auch zur Knochennekrose führen.
- Alkohol: Alkoholmissbrauch kann zum Knocheninfarkt führen.
- Taucherkrankheit: Berufstaucher leiden häufiger an Knochennekrose.
- Biphosphonate: Bisphosphonate werden eigentlich verschrieben um die Mineralisierung des Knochens zu fördern, etwa in der Osteoporosetherapie. Eine der Nebenwirkungan nach langjähriger Biphosphonat-Therapie sind jedoch mehr aseptische Knochennekrosen, vor allem im Kiefergelenk (J Rheumatol. 2008 Apr, Etminan et al.)
Die Mechanismen der Entstehung einer Knochennekrose und die Umstände, die zur Fortdauer dieser chronischen Knochenerkrankung führen, sind noch immer nicht restlos geklärt.
Daher gibt es auch keine eindeutige Therapie des Morbus Ahlbäck, sondern lediglich Therapieempfehlungen. Ob diese Erfolg haben, hängt stark von den Umständen, dem Zeitverlauf und dem Alter der Patienten ab.
Bei einer unfallbedingten Osteonekrose kann eine Verletzung der Blutgefäße die Durchblutung des Oberschenkelknochens stören.
Eine Knochennekrose im Knie aufgrund von Überlastung, etwa durch Fehlstellung des Knies, ist ebenso verbreitet: Bei X- oder O-Bein ist das Auftreten der Knochennekrose im Knie (Morbus Ahlbäck) - vor allem im Bereich der Oberschenkelrolle - deutlich erhöht.
Verschiedene Substanzen wirken toxisch auf das Skelettsystem, und können lokale Knochennekrosen verursachen. Zu den bekannten Auslösern gehören langdauernde Cortison-Behandlung (Steroid-Doping oder medikamentöse Behandlung), Alkoholmissbrauch, Nikotin.
Blutgerinnungsstörungen(Bluterkrankungen) sind Ursache der aseptischen Knochennekrose, ebenso wie der Kniearthrose.
Liegt keine dieser "Begleit- oder Vorerkrankungen" vor, spricht man von einer "idiopathischen Knochennekrose", d. h. einer spontan entstandenen Nekrose im Knie.
Symptome der Osteonekrose (Knochennekrose) im Knie
- Plötzlich auftretender Knieschmerz.
- Nachtschmerz (Ruheschmerz) oder Belastungsschmerz.
- Lokalisierung des Schmerzes innen oder außen im Knie.
- Schwellung im Kniegelenk.
- Eingeschränkter Bewegungsradius.
Es ist wichtig, die Symptome zu beachten. Der Behandlungserfolg einer Knochennekrose im Knie ist umso besser, je früher die Krankheit erkannt wird.
Ein wichtiges Signal der Erkrankung sind plötzlich auftretende Knieschmerzen tief im Gewebe, die durch einen Unfall oder ein Sporttrauma verursacht wurden. Bei der näheren Untersuchung stellt sich heraus, dass diese Schmerzen durch Wassereinlagerungen (Ödeme) im Kniegelenk verursacht werden. Der bei Ödemen erhöhte Wasserdruck im Knochen reizt die Schmerzfühler.
Bei unklaren Knieschmerzen ist die Abklärung durch den Kniespezialisten sehr wichtig.
Oft hinkt der Patient mit Knochennekrose, um die schmerzende Stelle zu entlasten.
Alle Symptome der Knochennekrose im Knie können auch durch Ursachen wie Knorpelläsionen oder Meniskusschäden verursacht werden. Eine gute allgemeine Untersuchung durch einen Kniespezialisten ist daher besonders wichtig.
Externer Inhalt von youtube.com
Diagnose der Osteonekrose im Knie
Die Diagnose der Nekrose im Knie erfolgt nicht direkt, sondern zunächst durch den Ausschluss der anderen möglichen Erkrankungen am Kniegelenk, die ähnliche Beschwerden verursachen.
Der Bericht des Patienten über die Beschwerden gibt die wichtigsten Hinweise. Der Arzt erfragt nach den Verlauf, Unfällen und bekannten Verletzungen.
Eine Röntgenaufnahme wird in jedem Fall gemacht. Allerdings sind krankhafte Knochenveränderungen (Verlust von Knochensubstanz) erst im fortgeschrittenen Stadium erkennbar. Ein weiteres wichtiges Signal im Röntgenbild ist die Sklerosierung. Diese krankhafte Verdichtung des Knochengewebes entsteht durch eine Überlastung des Knochens. Die Verstärkung des Knochens entsteht an der Grenze zwischen gesundem und nekrotischem Knochengewebe.
Eine Diagnose der Knochennekrose in einem frühen Krankheitsstadium erlaubt die kernspintomographische Untersuchung (MRT). Sie zeigt das charakteristische, schmerzhafte Knochenmarködem.
Eine Knochendichtemessung ist erforderlich, um ggf. eine Osteoporose (Knochenschwund) des gesamten Skelettsystems ausschließen zu können.
Typischer Krankheitsverlauf einer Osteonekrose (Morbus Ahlbäck)
- Stadium I: In diesem Stadium treten die stärksten Knieschmerzen auf. Es dauert 6-8 Wochen. Röntgenbilder sind unauffällig, ein MRT oder eine Knochenszintigrafie können die Knochennekrose nachweisen.
Therapie: Entlastung, Stoßwelle oder Sauerstofftherapie (HBO). - Stadium II: Nach einigen Monaten treten erste Zeichen im Röntgenbild auf. Teile des Knochens, an denen die Nekrose zum Knochenabbau geführt hat, sind aufgehellt.
Therapie: Entlastung, Schmerzmedikation, Sauerstofftherapie (HBO) oder Stoßwelle. - Stadium III: Deutliches Signal der Knochennekrose im Röntgenbild. Erste Knorpelschäden sind zu beobachten.
Therapie: Chirurgische Maßnahmen sind indiziert ( wie Entlastungsbohrung, oder Spongiosatransplantation (Transplantation von gesundem Knochengewebe). - Stadium IV: Der Knochen beginnt einzubrechen, deutliche Knorpelschäden sind sichtbar. Schwere Kniearthrose beginnt.
Therapie: Knochen- und Knorpeltransplantation oder Endoprothetik.
Der Krankheitsverlauf bei Morbus Ahlbäck ist – wie bei allen Knochennekrosen – schwer einzuschätzen. Diagnostisch zeigen sich im Knochengewebe nur langsame Entwicklungen, sei es zum Besseren oder zum Schlechteren. Daher stellt die Behandlung des Morbus Ahlbäck besondere Anforderungen an das Patienten-Arzt-Verhältnis.
Bei einer Knochennekrose wird ein Teil des Oberschenkelknochens langsam weich und brüchig. Das Knochengewebe stirbt langsam ab. Ist der Knochen weich geworden oder bricht unter der Knorpelfläche gar ein, zerstört dies den Knorpel im Kniegelenk ebenfalls.
Obwohl sie bessere Aussichten und eine höhere Regenerationsfähigkeit haben, ist der Verlauf der Knochennekrose auch bei jungen Patienten unter 30 Jahren schlecht einzuschätzen.
Knochennekrose im Knie konservativ behandeln: Sauerstoff und Stoßwelle
Übersicht konservative Therapie des M. Ahlbäck:
- Schmerzmedikation
- Entzündungshemmung
- Therapie mit Bisphosphonaten
- Schuhzurichtung (Außenrand- oder Innenranderhöhung) zur Gelenkentlastung
- Orthesen zur Entlastung des Kniegelenks
- Entlastung durch Unterarmgehstützen
- Stoßwellentherapie
- Hyperbare Sauerstoffbehandlung (HBO) in der Druckkammer
Dem Kniespezialisten stehen mehrere Therapien des Morbus Ahlbäck zur Auswahl. Die genaue Analyse des Krankheitsstadiums ist vor der Therapieentscheidung wichtig.
Fast alle Behandlungen zielen darauf ab, die Vitalität und die Regenerationsfähigkeit des nekrotischen Knochengewebes im Knie wieder zu erhöhen. Je jünger der Patient ist und je früher die Krankheit erkannt wird, desto erfolgversprechender sind konservative Therapien. Allerdings sind nur wenige Behandlungsstrategien durch wissenschaftliche Studien untersucht.
Therapie der Nekrose mit Hyperbarem Sauerstoff (HBO)
Eine erfolgversprechende Behandlung ist die hyperbare Sauerstofftherapie (HBO). Sie kann im Frühstadium die natürliche Heilungsreaktion stimulieren und das Wiedereinwachsen von Blutgefäßen in den Knochen fördern. Die Patienten befinden sich bei dieser Therapie in einer Druckkammer. Dort atmen sie Patienten bei hohem Umgebungsluftdruck einer Druckkammer hochkonzentrierten Sauerstoff ein. Auf diese Weise erhöhen sie den Sauerstoffpartialdruck im Gewebe, es kommt also auch im von Nekrose betroffenen Knochen mehr Sauerstoff an. Es besteht die Hoffnung, dass nekrotische Knochenbezirke mit Hilfe des hohem Sauerstoffangebotes wiederbelebt werden. Von den meisten gesetzlichen Kassen wird diese Therapie leider nicht bezahlt. Zudem ist der Therapieaufwand für die Patienten enorm: zwischen 30 und 40 Behandlungen, die jeweils bis zu 200 Euro kosten, sind erforderlich
Behandlung der Knochennekrose mit Stoßwelle
Eine alternative Behandlung des frühen Stadiums der Hüftkopfnekrose ist die Stoßwellentherapie. Bei dieser Therapie werden kurze, energiereiche Schallimpulse in das erkrankte Gewebe gesendet. werden, Auf diese Weise kann sich eine Die stoffwechselfördernde und regenerierende Wirkung hat einen positiven Einfluss auf nekrotisches Gewebe.
Auch bei der Stoßwellentherapie der Knochennekrose sind in der Regel einige Wiederholungen erforderlich, auch wenn der Aufwand bei weitem nicht so hoch ist, wie bei der Sauerstoffdrucktherapie. Leider erstatten gesetzliche Krankenkassen auch die Stoßwellentherapie bei dieser Morbus Ahlbäck nicht.
Operative Therapie bei der Osteonekrose im Knie
Operative Behandlungsmethoden haben zum Ziel, eine Heilungsreaktion im Knie zu provozieren, die die Prozesse im Knochengewebe wieder normalisiert. Ebenso wie bei den konservativen Maßnahmen soll der Knochen von Nekrose auf Gesundheit und Vitalität "umschalten". Als Faustregel gilt, dass alle nachfolgend beschriebenen gelenkerhaltenden operativen Verfahren (Auffüllung) noch bis zum Stadium III der Osteonekrose im Knie empfehlenswert sind. Im Stadium IV findet man meist keine lebenden Zellen im Knochen mehr, die reaktivierbar sind, im nekrotischen Knochengewebe. Der Patient benötigt in diesem Stadium eine Prothese
Gelenkentlastung durch Korrektur der Beinachse: Osteotomie im Kniegelenk
Oft ist X- oder O-Beinstellung die Ursache einer Nekrose im Kniegelenk. Die Fehlstellung erhöht den Druck auf den inneren oder äußeren Anteil des Kniegelenks. Wenn eine Schuhzurichtung nicht ausreicht, kann durch eine Osteotomie die Beinachse korrigiert werden. Der Druck auf die Knochen im Kniegelenk wird dadurch dauerhaft vermindert.
Therapie bei Knorpelschäden: Pridie-Bohrung und Knorpelverpflanzung
Wenn die Knochennekrose im Knie bereits zu Knorpelschäden geführt hat, muss neben dem Knochenverlust auch der Knorpelschaden therapiert werden, um eine Kniearthrose zu vermeiden. Bei der sog. Pridie-Bohrung wird mit einem spitzen Gerät die subchondrale Knochenoberfläche, also der Knochen unterhalb des Gelenkknorpels im Gelenkspalt durchbrochen. Verletzte Blutgefässe aus dem Knochen bluten nach dieser Verletzung in den Gelenkspalt ein.
Der sich entstehende Schorf ist Grundlage für die Bildung von Narbengewebe. Dieses Narbengewebe enthält aber keine zellulären Bestandteile, sondern nur Bindegewebe. Es ist daher kein vollwertiger Ersatz für Knorpelgewebe, das elastischer ist, Wasser binden kann und zelluläre Bestandteile enthält (sog. Chondrozyten).
In aller Regel empfehlen wir unseren Patienten als Knorpeltherapie inzwischen die autologe Knorpeltransplantation (ACT), bei der der Schaden mit körpereigenem Knorpel behoben wird. Die ACT erbringt im Vergleich zur Pridie-Bohrung dauerhafte Ergebnisse, vor allem bei jüngeren Patienten oder größeren Knorpeldefekten.
Fall 2: 64-jährige Patientin mit Morbus Ahlbäck Stadium III
Die Patientin stellte sich vor mit starken Knieschmerzen links, Überwärmung im Knie und Ruheschmerzen.
Anamnese: Die gesunde Patientin hatte keinen Unfall, der die Symptome verursacht haben könnte. Sie ist aktiv im Wanderverein und gut durchtrainiert. Seit einiger Zeit spürt sie Schmerzen und Schwellungen nach längeren Wanderungen und beim Treppensteigen.
Klinische Untersuchung: Keine Hinweise auf Bandprobleme oder Fehlfunktion der Menisken. Überwärmung des Knies mit Schwellung. Druckschmerzhaftigkeit im inneren Gelenkspalt des Kniegelenks.
Radiologie: Röntgenbild zeigt Knochennekrose Stadium III mit deutlicher Demineralisierung (Abbau von Kalzium) des subchondralen Knochens im Kniegelenk. MRT zeigt ein Knochenmarksödem auf der Innenseite des linken Oberschenkelknochens
Konservative Therapie: Entlastung, Unterarmgehstützen. Die Patientin versuchte auf eigene Initiative mit Sauerstofftherapie in der Druckkammer das Knochenwachstum wieder anzuregen, obwohl wir angesichts des Lebensalters und des Stadiums der Knochennekrose keine Perspektive für diese Therapie sahen. Nach 40 Behandlungen wurde die HBO erfolglos abgebrochen.
Operative Therapie: Nach 3 Monaten ergab die erneute Untersuchung weitere Demineralisierung und Knorpelschäden. Weil auch auf der Gegenseite Knorpelschäden beobachtet wurden, konnte keine Spongiosatransplantation mit ACT-Knorpeltherapie angeboten werden. Um das Kniegelenk zu erhalten, wurde die Gonarthrose (Arthrose des Kniegelenks) in Verbindung mit der subchondralen Knochennekrose durch eine gelenkerhaltende Schlittenprothese (Teilprothese nach Repicci) versorgt. Lediglich der gefährdete Gelenkabschnitt wurde prothetisch unterstützt.
Verlauf:Dank des guten Allgemeinzustandes der Patientin war die Rehabilitation problemlos. 3 Monate nach OP der Repicci-Prothese kann sie symptomfrei wieder längere Wanderungen durchführen.
Markraumdekompression bei Knochennekrose im Knie
Die durchblutungsfördernde „Markraumdekompression“ wird im frühen Krankheitsstadium der Osteonekrose durchgeführt: Der erkrankte Knochen wird angebohrt. Die auf diese Verletzung des Knochengewebes folgende Heilungsreaktion (Einwachsen neuer Blutgefäße) soll der Nekrose entgegenwirken.
Auch bei der Markraumdekompression sind die Ergebnisse nicht eindeutig: Je früher sie zum Einsatz kommt und je höher die Regenerationsfähigkeit des Patienten ist (Alter), um so besser ist das Resultat. Im Umkehrschluss bedeutet das: Die Markraumdekompression ist als Therapie der Knochennekrose im Knie für viele Patienten ineffizient.
Auffüllen der Osteonekrose mit körpereigenem (autologem) Knochenersatz: Spongiosaplastik
Eine Auffüllung mit Knochenersatz (retrograde Spongiosatransplantation) kann ebenfalls durchgeführt werden. Die Auffüllung mit Spongiosaplastik (Knochengewebe) ist dann sinnvoll, wenn der Knochen so weit destabilisiert ist, dass bereits ein Knorpelschaden in der Gelenkfläche sichtbar ist Das Spongiosagewebe wird meist aus dem Oberschenkelkamm des Patienten als autologes (körpereigenes) Transplantat gewonnen. Diese sog. Spongiosaplastik ist ein recht zuverlässiges Verfahren bei Knochennekrose im Kniegelenk.
Auch bei älteren Patienten haben wir die Erfahrung gemacht, dass das frische Gewebe aus dem eigenen Körper recht vital ist. Das Transplantat regt meist in recht kurzer Zeit die Vitalität des nekrotischen Oberschenkelknochens wieder an.
Die Prognose von Morbus Ahlbäck nach Spongiosaplastik ist recht gut. Begleitende Knorpelschäden in Folge der Nekrose können mit einer Autologen Knorpeltransplantation (ACT) im Knie behandelt werden.
Externer Inhalt von youtube.com
Endoprothetik bei der Therapie der Knochennekrose im Knie
Ist der Knochen der Femurkondyle (Oberschenkelrolle) eingebrochen, helfen nur noch Knieprothesen oder Knieteilprothesen.
Knietotalendoprothesen, also der Ersatz des kompletten Kniegelenks, sind bei jungen Patienten nicht die beste Lösung: Das Ausmaß der Nekrose entscheidet über die Versorgung
Als kleinstmögliche Knieprothese gilt das sog. Hemicap-System. Das Hemicap-System ist ein metallisches Knieimplantat, das die Gelenkoberfläche der beschädigten Teile des Knies wieder herstellt.
Bei größeren Knochen-Defekten kann eine Knieteilprothese (Schlittenprothese) helfen: die sog. "Repicci-Prothese". Diese Knieteilprothese verursacht nur einen minimalen Knochenverlust. Das Gefühl im Gelenk und die Beweglichkeit des Kniegelenks sind nicht beeinträchtigt.
Große Knochenschäden bei Osteonekrose benötigen eine Knievollprothese
Große Defekte lassen sich allerdings nur durch einen Knie-Totalendoprothese versorgen. Bei der Knietotalendoprothese wird das gesamte Kniegelenk ersetzt.
Die Aussichten des Patienten mit Knochennekrose im Knie
In vielen Fällen gelingt es uns, die Knochennekrose konservativ zu behandeln. Entlastung, Stoßwelle und Sauerstofftherapie helfen. Ebenso ist gesunde Ernährung und viel Bewegung wichtig für die Knochengesundheit. Ist eine schwere Schädigung des Gelenks durch die Knochennekrose eingetreten, sind häufig auch schon in jüngerem Lebensalter Inlays oder Teilprothesen notwendig. Diese prothetische Behandlung der Knochennekrose wollen wir möglichst gelenkerhaltend und knochensparend durchführen.