MVZ Gelenk-Klinik
EndoProthetikZentrum
Alte Bundesstr. 58
79194 Gundelfingen
Tel: (0761) 791170
Kontaktformular
 Das menschliche Nervensystem besteht aus einem zentralen und einem peripheren Teil. © SciePro, Adobe
Das menschliche Nervensystem besteht aus einem zentralen und einem peripheren Teil. © SciePro, Adobe
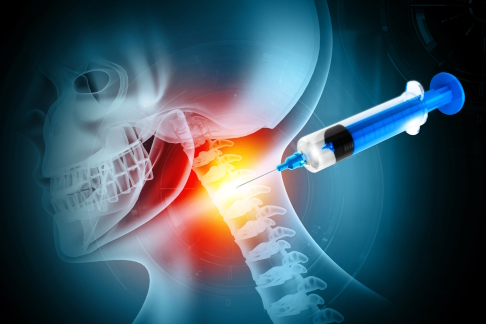
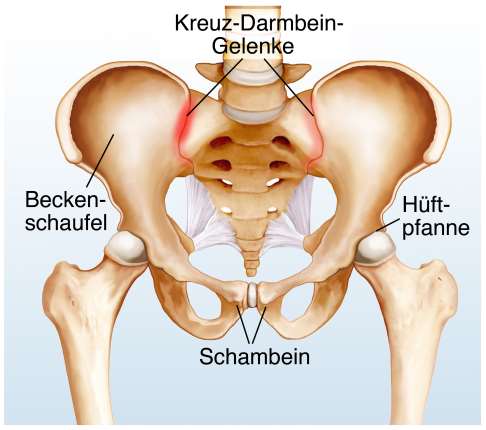
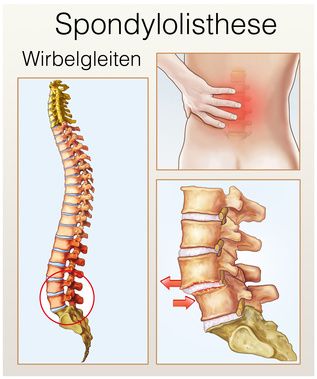
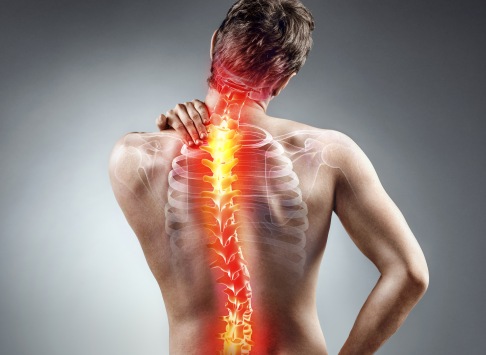
Das Adjektiv "neurologisch" beschreibt etwas, das mit dem Nervensystem in Verbindung steht (griech. neuron "Nerv"). Eine neurologische Erkrankung beispielsweise betrifft Bereiche des Nervensystems. Dazu gehören als zentrales Nervensystem Gehirn und Rückenmark, als peripheres Nervensystem die aus dem Rückenmark entspringenden Nerven. Beispiele für neurologische Erkrankungen des zentralen Nervensystems sind die Epilepsie oder die Multiple Sklerose. Erkrankungen des peripheren Nervensystems sind z. B. Neuropathien oder Radikulopathien.
Um diese Erkrankungen zu diagnostizieren oder auszuschließen, führt der Arzt eine neurologische Untersuchung durch. Dabei werden die verschiedenen Funktionen der Nerven geprüft. Dazu gehören Kraft und Motorik, Reflexe, Sensibilität, Koordination sowie Gang- und Gleichgewicht.