- Was ist eine Retropatellararthrose?
- Was sind die Ursachen der Kniescheibenarthrose?
- Symptome: Wie äußert sich eine retropatellare Arthrose?
- Stadien der patellofemoralen Arthrose
- Diagnose: Wie untersucht der Orthopäde die patellofemorale Arthrose?
- Konservative, gelenkerhaltende Therapie der Retropatellararthrose
- Operative gelenkerhaltende Therapie der Retropatellararthrose
- Patellofemorale oder retropatellare Knieteilprothese
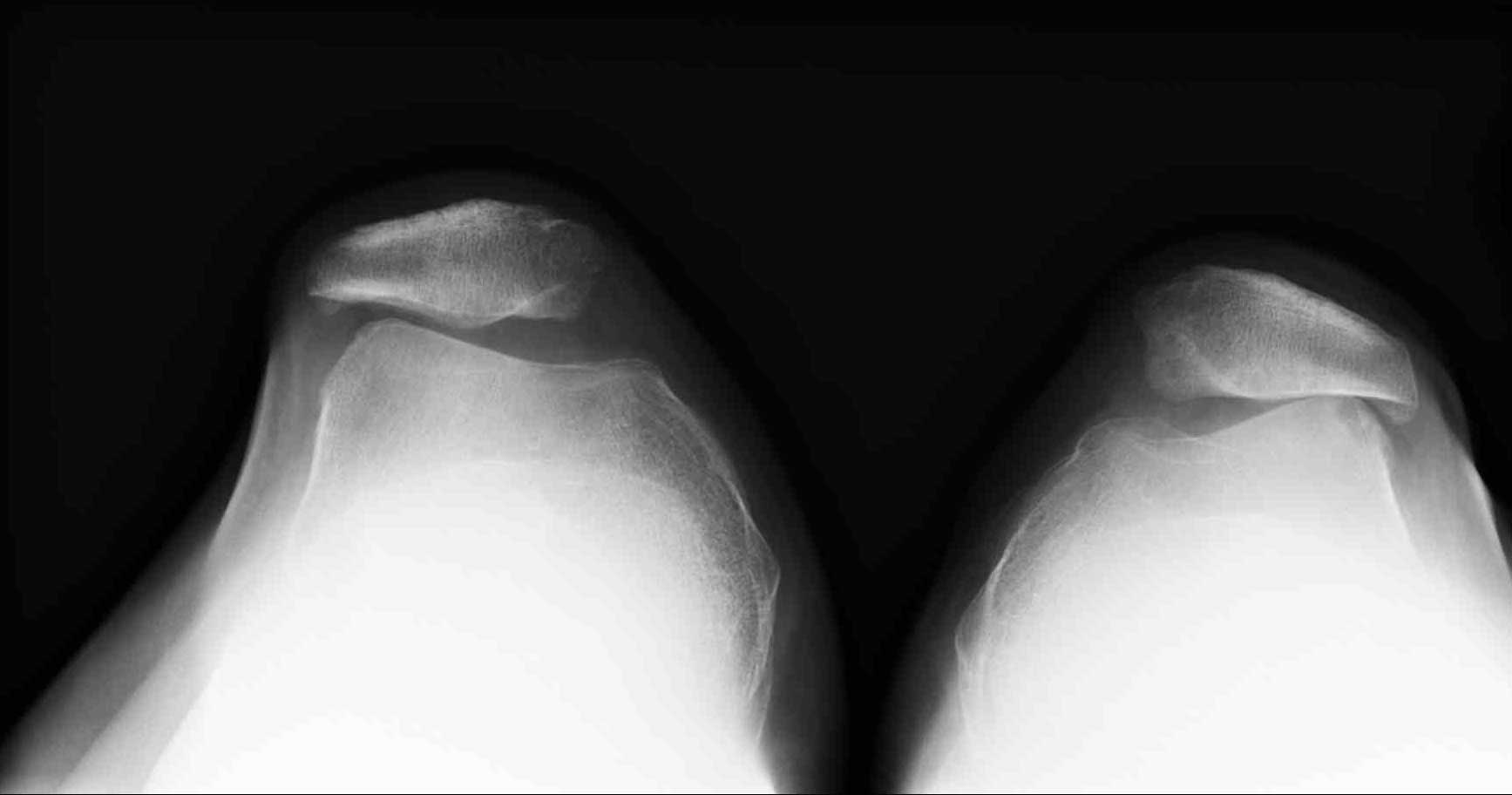 Röntgenbild einer Retropatellararthrose: Bei dieser sog. Defilee-Aufnahme liegt der Patient mit angezogenen Beinen auf dem Rücken. Das Röntgenbild zeigt bei beiden femoropatellaren Gelenken des Patienten den Zustand des Gelenkspaltes. Links ist ein Gelenkspalt mit leichter Arthrose. Patella und Trochlea (Gleitlager der Kniescheibe) haben durchweg einen Abstand von mehr als 3 mm. Rechts ist ein patellofemorales Gelenk mit fortgeschrittener Arthrose. Patella und Femur berühren sich. Die Knorpelschicht zwischen den beiden Gelenkpartnern ist komplett abgetragen. © Gelenk-Klinik
Röntgenbild einer Retropatellararthrose: Bei dieser sog. Defilee-Aufnahme liegt der Patient mit angezogenen Beinen auf dem Rücken. Das Röntgenbild zeigt bei beiden femoropatellaren Gelenken des Patienten den Zustand des Gelenkspaltes. Links ist ein Gelenkspalt mit leichter Arthrose. Patella und Trochlea (Gleitlager der Kniescheibe) haben durchweg einen Abstand von mehr als 3 mm. Rechts ist ein patellofemorales Gelenk mit fortgeschrittener Arthrose. Patella und Femur berühren sich. Die Knorpelschicht zwischen den beiden Gelenkpartnern ist komplett abgetragen. © Gelenk-Klinik
Die Kniescheibenarthrose (Retropatellararthrose) ist die seltenste Form der Kniearthrose (Gonarthrose). Hauptursachen der Arthrose des Patellofemoralgelenks, das Oberschenkelknochen (Femur) und Kniescheibe (Patella) miteinander verbindet, sind Fehlbildungen der Kniescheibe bzw. der patellaren Gleitrinne (Trochlea) im Oberschenkelknochen. Auch Verletzungen (Traumata) wie ein Kniescheibenbruch (Patellafraktur) oder osteochondrale Läsionen (Verletzungen des Gelenkknorpels und des darunterliegenden Knochens) sind häufige Ursachen.
Die gelenkerhaltende Behandlung der Retropatellararthrose steht im Vordergrund. Weichteileingriffe an den Sehnen, die die Patella führen, können die Position der Patella und die Kraftübertragung auf das femoropatellare Gelenk verbessern.
Wenn ein gelenkerhaltendes Vorgehen nicht mehr möglich ist, weil der Knorpel komplett abgenutzt ist, kann eine Knieteilprothese das patellofemorale Gelenk ersetzen.
Was ist eine Retropatellararthrose?
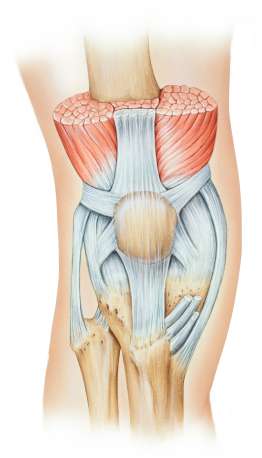 Die Patella ist neben Schienbein und Oberschenkelknochen der dritte Gelenkpartner im Kniegelenk. Sie bewegt sich in einer Gleitrinne, die am unteren Ende des Oberschenkels zwischen den beiden Oberschenkelrollen (Femurkondylen) liegt. © Istockphoto.com / MedicalArtInc
Die Patella ist neben Schienbein und Oberschenkelknochen der dritte Gelenkpartner im Kniegelenk. Sie bewegt sich in einer Gleitrinne, die am unteren Ende des Oberschenkels zwischen den beiden Oberschenkelrollen (Femurkondylen) liegt. © Istockphoto.com / MedicalArtInc
Auslöser der Arthrose des Patellofemoralgelenks sind degenerative Veränderungen hinter der Kniescheibe (Patella). Vor allem beim Treppen abwärtsgehen oder beim Bergablaufen machen sich Knieschmerzen (Gonalgie) aufgrund einer Retropatellararthrose bemerkbar.
Die Kniescheibe ist neben Oberschenkel (Femur) und Schienbein (Tibia) der dritte Gelenkpartner des komplexen Kniegelenks. Sie bewegt sich im patellaren Gleitlager des Oberschenkelknochens (Trochlea) und ist sehr wichtig für die Funktion des Kniegelenks. Vor allem bei Menschen, die schwere Lasten tragen oder beruflich häufig kniend arbeiten müssen (Bodenleger, Pflasterer), wird die retropatellare Arthrose durch Druck auf die Kniescheibe wahrscheinlicher. Auch eine mangelnde Passung von Kniescheibe und ihrer Gleitrinne am Oberschenkel (Patelladysplasie) kann ursächlich sein für die Entstehung einer Arthrose. Oftmals sind auch Läufer von dem Knorpelverschleiß hinter der Kniescheibe betroffen. Zudem bekommen Frauen häufiger eine Retropatellararthrose als Männer.
Bei der Arthrose wird der Gelenkknorpel zwischen der Kniescheibe und dem Oberschenkelknochen durch Druck und Entzündungen immer stärker abgetragen (Knorpelverschleiß).
Die Patella ist wichtig für die Streckbewegung (Extension) des Kniegelenks beim normalen Gehen und Stehen. Bei jeder Bewegung bewegt sich die Kniescheibe in der Gleitrinne am Kniegelenk hin und her. Auch nach Operation einer Knieprothese sind wir auf die normale Funktion der Patella angewiesen. Dabei ist sie frei an vertikal und horizontal verlaufenden Bändern aufgehängt.
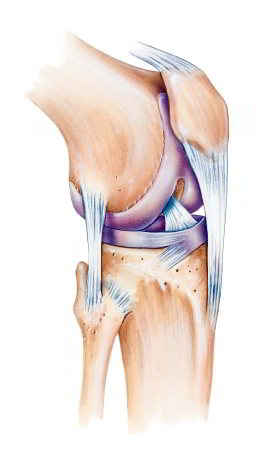 Anatomisches Bild des gesunden Knies mit Kniescheibe (Patella), Seitenbändern, Kreuzbändern und Meniskus. Die Arthrose des patellofemoralen Gelenks betrifft die femoropatellare Gleitrinne (Trochlea), also den Bereich zwischen den beiden großen Oberschenkelrollen (Femurkondylen). Kniescheibe und Trochlea sind bei jedem Menschen individuell geformt. Bei manchen Patienten führt die Form zu einer Instabilität des Femoropatellargelenks. Die Kniescheibe liegt dann zu hoch (Patella alta) oder sie springt leicht aus dem Gelenk heraus. All diese Faktoren können zu einer retropatellaren Arthrose führen. © Istockphoto.com/MedicalArtInc
Anatomisches Bild des gesunden Knies mit Kniescheibe (Patella), Seitenbändern, Kreuzbändern und Meniskus. Die Arthrose des patellofemoralen Gelenks betrifft die femoropatellare Gleitrinne (Trochlea), also den Bereich zwischen den beiden großen Oberschenkelrollen (Femurkondylen). Kniescheibe und Trochlea sind bei jedem Menschen individuell geformt. Bei manchen Patienten führt die Form zu einer Instabilität des Femoropatellargelenks. Die Kniescheibe liegt dann zu hoch (Patella alta) oder sie springt leicht aus dem Gelenk heraus. All diese Faktoren können zu einer retropatellaren Arthrose führen. © Istockphoto.com/MedicalArtInc
Eine Knorpelerweichung im patellofemoralen Gelenk steht immer am Anfang der degenerativen Veränderung in diesem Gleitlager. Man spricht von einer Chondromalazie (Knorpelerkrankung) unter der Patella. Diese Knorpelerweichung entwickelt sich unbehandelt zur Retropatellararthrose, also zu einer Arthrose unter der Kniescheibe.
Die Arthrose des Patellofemoralgelenks tritt häufig gemeinsam mit einer Kniearthrose des Tibiofemoralgelenks (Gelenk zwischen Oberschenkelknochen und Schienbein) auf. Meistens ist dann das laterale (äußere) Kompartiment des Kniegelenks ebenfalls von Arthrose betroffen. Die Arthrose hinter der Patella ist also häufig mit einer Valgusarthrose (X-Bein-Arthrose) des äußeren tibiofemoralen Anteils des Kniegelenks verbunden.
Es gibt aber auch die Möglichkeit, dass die Arthrose hinter der Patella isoliert auftritt, ohne begleitende Kniearthrose der großen Kompartimente. Sie betrifft etwa 5–10 % aller Patienten. In diesen Fällen ist die Behandlung der Patellofemoralarthrose besonders wichtig, weil ein Übergreifen der Arthrose auf das gesamte Kniegelenk verhindert werden kann.
Externer Inhalt von youtube.com
Was sind die Ursachen der Kniescheibenarthrose?
Ursachen der Retropatellararthrose:
- Patelladysplasie und Trochleadysplasie (47 %)
- Traumata: Patellafraktur, osteochondrale Läsionen (8 %)
- idiopathisch: Übergewicht, Überlastung (41 %)
- Bandlaxizität, muskuläre Dysbalancen, (4 %)
Eine häufige Ursache der patellofemoralen Arthrose ist eine instabile Patella. Auslöser dieser Instabilität ist eine zu geringe Spannung (Laxheit) der Bänder, an denen die Patella aufgehängt und geführt ist. Dazu kommen Störungen der eigentlichen Patellafunktion und Patellaform. Die Deformation der Patella führt zu einer verminderten Passung der Kniescheibe in ihr Gleitlager. Diese Störungen können zu vermehrten Patellainstabilitäten und auch zu Patellaluxationen (Verrenkung der Kniescheibe) führen.
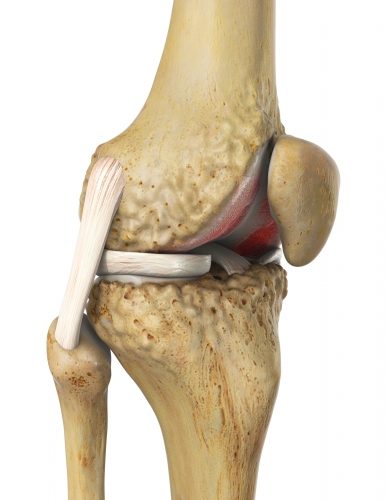 Kniegelenk mit Retropatellararthrose: Sichtbar ist die Kniescheibe mit deutlichem Knorpelabrieb im Femoropatellargelenk. Charakteristisch für die fortgeschrittene Arthrose ist die Bildung von Knochenanbauten (Osteophyten) im Kniegelenk. © Viewmedica
Kniegelenk mit Retropatellararthrose: Sichtbar ist die Kniescheibe mit deutlichem Knorpelabrieb im Femoropatellargelenk. Charakteristisch für die fortgeschrittene Arthrose ist die Bildung von Knochenanbauten (Osteophyten) im Kniegelenk. © Viewmedica
Auch allgemeine Faktoren wie Übergewicht belasten das patellofemorale Gelenk, vor allem in höherem Alter.
Bei jüngeren Patienten beruht die patellofemorale Arthrose meist auf den oben genannten Instabilitäten: Deformationen der Kniescheibe oder des patellofemoralen Gleitlagers, Überlastung, Patelladeformation. Auch Traumata (Unfälle) sind häufige Ursachen.
Zudem kann die Rekonstruktion eines vorderen Kreuzbandes nach Ruptur durch Verwendung eines Teils der Patellasehne zu einer patellofemoralen Arthrose beitragen.
Die isolierte patellofemorale Arthrose ohne Arthrose in anderen Kompartimenten des Kniegelenks sehen wir häufiger in Verbindung mit einem O-Bein (Varusfehlstellung).
Symptome: Wie äußert sich eine retropatellare Arthrose?
Symptome der Kniescheibenarthrose:
- vordere Knieschmerzen
- Schmerzen beim Treppen abwärtslaufen
- morgendliche Steifigkeit und Anlaufschmerzen
- Schwellung und Überwärmung
- Knieschmerzen in Hockstellung
- reibende Gelenkgeräusche (Krepitationen)
Patienten mit patellofemoraler Arthrose leiden meist unter vorderen Knieschmerzen. Diese Schmerzen sind vor allem in Belastungssituationen der Patella spürbar: beim Treppen abwärtslaufen oder Aufstehen aus der Sitzposition, beim Knien oder in der Hockstellung. Häufig hören die Patienten ein deutliches Knirschen (“Kaffeemühle”) des Gelenks hinter der Kniescheibe. Manche Patienten spüren auch eine Einsteifung des Kniegelenks. Manchmal scheint das Knie ganz blockiert: vor allem, wenn im Gelenk zwischen Patella und Oberschenkelknochen schon Knochen auf Knochen reiben. Bei einer entzündlich aktivierten Arthrose der Patella ist der Bereich um das patellofemorale Gelenk fühlbar überwärmt und geschwollen (Kniegelenkserguss).
 Bei einer retropatellaren Arthrose treten vor allem unter Belastung vordere Knieschmerzen auf. © motortion, Fotolia
Bei einer retropatellaren Arthrose treten vor allem unter Belastung vordere Knieschmerzen auf. © motortion, Fotolia
Stadien der patellofemoralen Arthrose
- Stadium 1: leichte Arthrose mit über 3 mm vorhandener Knorpelschicht
- Stadium 2: moderate Arthrose mit weniger als 3 mm Abstand zwischen Patella und Trochlea (Gleitrinne)
- Stadium 3: schwere Arthrose mit Kontakt zwischen Patella und Femur (Oberschenkelknochen)
- Stadium 4: sehr schwere Arthrose mit durchgehendem Knochenkontakt, Knorpel ist nicht mehr vorhanden
 Knieschmerzen mit Schwellungen und Wassereinlagerungen müssen eingehend untersucht werden. Verletzungen an Sehnen und Bändern, aber auch Knorpelschäden können die Ursache sein. Mit dem Ultraschall lassen sich vor allem die beweglichen Strukturen des Kniegelenks gut untersuchen. © Gelenk-Klinik / Prof. Dr. Sven Ostermeier
Knieschmerzen mit Schwellungen und Wassereinlagerungen müssen eingehend untersucht werden. Verletzungen an Sehnen und Bändern, aber auch Knorpelschäden können die Ursache sein. Mit dem Ultraschall lassen sich vor allem die beweglichen Strukturen des Kniegelenks gut untersuchen. © Gelenk-Klinik / Prof. Dr. Sven Ostermeier
Diagnose: Wie untersucht der Orthopäde die patellofemorale Arthrose?
Was fragt der Arzt?
- Knieschmerzen beidseitig?
- Knieverletzung in der Vergangenheit?
- Besteht eine Schwellung?
- Bestehen Anlaufschmerzen und Morgensteifigkeit?
- Blockiert das Knie?
- Gibt das Kniegelenk beim Gehen nach?
- Allgemeiner Kraftverlust im Kniegelenk?
- Begrenzung der maximalen Gehstrecke durch Knieschmerzen?
- Gibt es Einschränkungen der Beweglichkeit des Knies?
Im Anamnesegespräch fragt der Orthopäde nach Schmerzen und Symptomen. Hat der Patient in seinem bisherigen Leben bereits eine Historie mit wiederkehrenden vorderen Knieschmerzen oder Kniescheibenverrenkungen? Dies ist ein wichtiger Hinweis für die Untersuchung.
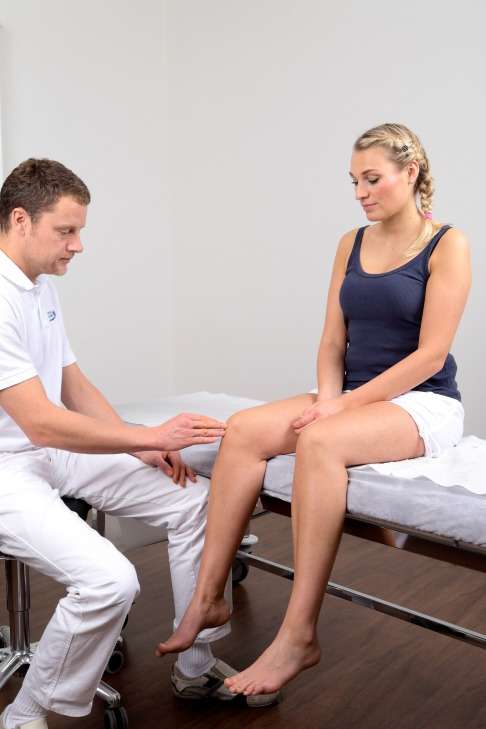 Die fehlende Kongruenz (Passform) der Patella zur patellaren Gleitrinne (Trochlea) ist eine der Ursachen für patellofemorale Arthrose (Kniescheibenarthrose). Durch Beobachtung des Bewegungsmusters der Patella beim Beugen und Strecken des Beines kann der Kniespezialist die Ursache der Kniescheibenarthrose eingrenzen. © Prof. Dr. Sven Ostermeier
Die fehlende Kongruenz (Passform) der Patella zur patellaren Gleitrinne (Trochlea) ist eine der Ursachen für patellofemorale Arthrose (Kniescheibenarthrose). Durch Beobachtung des Bewegungsmusters der Patella beim Beugen und Strecken des Beines kann der Kniespezialist die Ursache der Kniescheibenarthrose eingrenzen. © Prof. Dr. Sven Ostermeier
Auch Ereignisse wie Unfälle mit Prellung der Kniescheibe, besondere berufliche Belastungen, eine Patellasubluxation (seitliche Verlagerung der Kniescheibe) oder eine chronische Patellaluxation kommen zur Sprache. Dann erfolgt die klinische Untersuchung. Der Kniespezialist prüft Beweglichkeit und Stabilität des Kniegelenks. Er beobachtet den Gang des Patienten. Dabei analysiert der Orthopäde besonders auch die Beweglichkeit der Patella bei der Kniebeugung. Er erkennt zudem Schwellungen um das Kniegelenk und prüft eine mögliche Überwärmung wegen einer entzündlich aktivierten Arthrose in diesem Bereich.
Die Diagnostik des patellofemoralen Gelenks wird von den Symptomen geleitet. Bei Reihenuntersuchungen von Patienten ohne Beschwerden der Patella macht man ebenfalls Beobachtungen wie Gelenkknirschen oder Überbeweglichkeit der Patella. Diese Patienten haben aber noch nie ein medizinisches Problem wegen ihrer Kniescheibe verspürt und sind daher nicht behandlungsbedürftig.
Röntgenaufnahme des patellofemoralen Gelenks
Die Defilee-Aufnahme des Kniegelenks ist das wichtigste Mittel zur Diagnose des Gelenkspaltes im patellofemoralen Gelenk. Dabei liegt der Patient mit angewinkelten Beinen auf dem Röntgentisch. Der Abstand der Patella zur femoralen Gleitrinne kann so ideal dargestellt werden. Ebenso wichtig ist die seitliche Röntgenaufnahme des Kniegelenks. Wenn der Gelenkspalt immer schmaler wird, weist das darauf hin, dass der Knorpel durch eine Fehlstellung (Patelladysplasie) oder Entzündung abgetragen wird.
MRT-Aufnahme des patellofemoralen Gelenks
Wenn eine Deformation oder eine fehlende Passung der Patella zur femoralen Gleitrinne befürchtet wird, kann eine MRT-Aufnahme (Magnetresonanztomografie) sinnvoll sein. Diese zeigt neben der Deformation auch die Beschaffenheit des Knorpelbelags.
Konservative, gelenkerhaltende Therapie der Retropatellararthrose
Die meisten Knorpelschäden hinter der Kniescheibe können konservativ behandelt werden. Gerade die bei jüngeren Patienten häufiger auftretenden Beschwerden wie das Läuferknie sind meist vorübergehend und können durch Belastungsanpassung und Physiotherapie gut therapiert werden. Wenn eine solche Schwachstelle aber einmal aufgetreten ist, sollten Betroffene übermäßige Trainingsbelastungen künftig vermeiden, weil sich die vorderen Knieschmerzen leicht wieder einstellen können.
Physiotherapie und Lebensstilanpassung
Die Symptome einer Kniescheibenarthrose bessern sich häufig durch Kräftigung des großen Oberschenkelmuskels. Auch Gewichtsreduktion ist in vielen Fällen eine unmittelbar wirksame Maßnahme, die die Symptome verbessert. Durch Verhaltensanpassungen, wie die Einschränkung bestimmter Bewegungen wie Treppensteigen oder in die Hocke gehen, kann der Patient Patellaschmerzen weiter vermeiden. Dehnungsübungen verbessern die laterale (seitliche) Beweglichkeit und damit auch den Lauf der Patella in der femoralen Gleitrinne.
Orthesen
Bei stärkeren Schmerzen kann eine Orthese die Patella entlasten und die Beweglichkeit vorübergehend einschränken. Dies trägt zum Rückgang der Schmerzen bei.
Schmerztherapie und Medikamente
Durch schmerzstillende und entzündungshemmende Medikamente (nichtsteroidale Antirheumatika) können Knieschmerzen und Entzündungen bei Retropatellararthrose kontrolliert werden.
Injektionen bei Retropatellararthrose
In Fällen schwerer Entzündungen kann eine Kortisoninjektion kurzfristig Erleichterung schaffen. Als Dauermedikation ist Kortison aber nicht geeignet. Injektionen mit Hyaluronsäure können die Gleitfähigkeit des Kniegelenks erhöhen. Diese Viscosupplementation ist ebenfalls keine kausale Therapie der retropatellaren Arthrose. Die Hyaluronsäureinjektion kann nur erfolgversprechend durchgeführt werden, solange noch hinreichend Knorpel vorhanden ist.
Grenzen der konservativen Therapie
Wenn keine Knorpeloberfläche mehr vorhanden ist und die Knochen aufeinander reiben, kommt die konservative Therapie der patellofemoralen Kniearthrose an ihre Grenzen.
Operative gelenkerhaltende Therapie der Retropatellararthrose
Weichteileingriffe bei vorderen Knieschmerzen:
- Verlängerung des lateralen patellaren Retinakulums (Haltebandes)
- Rekonstruktion des medialen patellofemoralen Ligaments
- Operation des Vastus medialis obliquus
In frühen Stadien der patellofemoralen Arthrose kann eine Änderung der Zugstärke und Zugrichtung der verschiedenen Bänder, die die Patella führen, die Symptomatik verbessern. Je nachdem, welcher Bereich hinter der Patella besonders betroffen ist, stehen unterschiedliche Arten von Operationen an den Sehnen zur Verfügung. Mittels Verkürzung oder Verlängerung der Sehne kann der Orthopäde die Lage der Patella in der femoralen Gleitrinne anpassen.
Autologe Knorpeltransplantation
Bei der Knorpelzelltransplantation wird körpereigener Gelenkknorpel des Patienten in die Knorpelschäden hinter der Patella eingebracht. Solange die Knorpelschäden nur eine der beiden Gelenkfläche betreffen, ist diese Therapie noch möglich.
Bei kleinen Knorpelschäden besteht die Möglichkeit, den Knorpel hinter der Patella wieder nachwachsen zu lassen. In einer arthroskopischen Operation wird ein kleines Knorpelstück (etwa die Menge eines Reiskorns) aus einem wenig belasteten Teil des retropatellaren Knorpels herausgelöst. Diese Knorpelmasse wird in einem Speziallabor vermehrt. Nach 6 bis 8 Wochen werden diese Zellen in einem weiteren arthroskopischen Vorgehen direkt auf die Schadstellen hinter der Patella aufgebracht. In ca. 3 Monaten differenzieren sich die Knorpelzellen wieder zu festem, wasserbindendem und stabilem Knorpelgewebe aus. Diese autologe Knorpeltransplantation (Verpflanzung von körpereigenem Knorpelzellen des Patienten) kommt vor allem für jüngere Patienten infrage. Die Regeneration der Knorpelschicht kann eine Arthrose häufig noch abwenden und gerade jüngeren Patienten unter 50 Jahren eine patellofemorale Prothese ersparen.
Patellofemorale Knieteilprothese
Voraussetzungen für eine Prothese:
- isolierte Arthrose des patellofemoralen Gelenks
- konservative Therapie nicht erfolgreich
- operative Therapie wie Sehneneingriffe nicht erfolgreich
- fortwährende Schmerzen und Einschränkungen im Alltag
- intakte Menisken
- intakte Kreuzbänder
- Gelenkstabilität
- Bewegungsradius nicht übermäßig eingeschränkt
Neue Prothesendesigns und ein wesentlich verbessertes Verständnis von den Bewegungs- und Kräfteverhältnissen, denen das patellofemorale Gelenk unterliegt, konnten die Ergebnisse der patellofemoralen Knieteilprothese deutlich verbessern.
Die Ergebnisse der patellofemoralen Knieteilprothese hängen vollständig von einer guten Untersuchung und Indikationsstellung und einer sehr präzisen Platzierung der Komponenten durch den behandelnden Kniespezialisten ab. Erfahrung ist hier also der Schlüssel zum Behandlungserfolg, noch mehr als in anderen Bereichen der Endoprothetik.
Das Körpergewicht des Patienten hat dabei ebenfalls einen deutlichen Einfluss auf die Haltbarkeit: Je schwerer der Patient, umso kürzer ist die Überlebensdauer der retropatellaren Prothese.
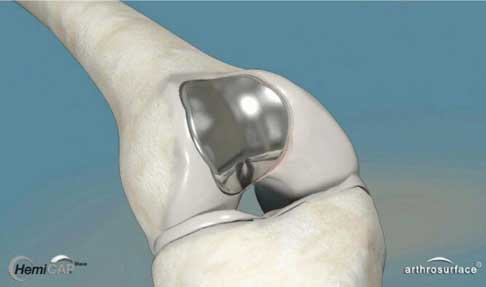 Patellofemorale Knieteilprothese: Ein Metallimplantat am Oberschenkel zwischen den beiden Oberschenkelrollen kleidet die Patellagleitrinne (Trochlea) aus. Ein gleitfähiges Polyethylen-Implantat auf der Rückseite der Kniescheibe bildet die Gleitpaarung mit dem Titanimplantat. Wir ziehen die einwachsenden, knochensparenden HemiCAP-Implantate den zementierten Implantaten vor. © 2med
Patellofemorale Knieteilprothese: Ein Metallimplantat am Oberschenkel zwischen den beiden Oberschenkelrollen kleidet die Patellagleitrinne (Trochlea) aus. Ein gleitfähiges Polyethylen-Implantat auf der Rückseite der Kniescheibe bildet die Gleitpaarung mit dem Titanimplantat. Wir ziehen die einwachsenden, knochensparenden HemiCAP-Implantate den zementierten Implantaten vor. © 2med
Wann wird die patellofemorale Knieprothese operiert?
Wenn der Knorpel unter der Patella weitgehend oder vollständig abgenutzt ist, besteht keine Aussicht mehr auf eine gelenkerhaltende Therapie der patellofemoralen Arthrose. Die Teilprothetik der Kniescheibe bietet, wenn der Rest des Kniegelenks – also das innere und äußere tibiofemorale Gelenk zwischen Oberschenkel und Unterschenkel – noch intakt sind, ein gelenkerhaltendes Vorgehen an.
Vorteile der patellofemoralen Knieteilprothese
Wenn das Implantat rechtzeitig eingesetzt wird, kann es ein Übergreifen der Arthrose auf die großen Kompartimente des Kniegelenks verhindern. Das Kniegelenk kann also in seiner Gesamtheit als natürliches Gelenk erhalten werden. Nur der schadhafte Bereich wird ersetzt. Rechtzeitig angewendet zögert die Teilprothese des Kniegelenks die Implantation einer Knie-Vollprothese häufig um Jahrzehnte heraus. Sie sorgt damit wieder für schmerzfreie Belastbarkeit beim Sport und im Alltag.
Wann kann die patellofemorale Prothese nicht eingesetzt werden?
Kontraindikationen:
- rheumatische Entzündungen
- starke Osteoporose
- bakterielle Infektionen
- Instabilität der Weichteile und Sehnen
Ist die Kniearthrose auch in den anderen Kompartimenten des Kniegelenks weit fortgeschritten, ist die isolierte Operation der Patellaprothese nicht mehr sinnvoll.
Als Voraussetzung für eine haltbare patellofemorale Prothese dürfen keine unkorrigierten Instabilitäten oder eine fehlende Passform der Patella vorliegen. Auch die Längsachse des Kniegelenks sollte ausgerichtet sein. Starke X- oder O-Beine sind nicht günstig. In diesen Fällen ist möglicherweise eine begleitende Tibia-Osteotomie zur Begradigung der Beinachse erforderlich.
Zur genauen Klärung dieser Voraussetzungen sollten Sie sich für die patellofemorale Knieteilprothese in die Hände eines ausgewiesenen und erfahrenen Orthopäden und Kniespezialisten begeben.
Das Patellofemoralgelenk muss auch bei einer Knie-TEP (Totalendoprothese) funktionieren. Daher muss auch bei der Implantation einer Knievollprothese eine Teilprothese des Patellargelenks eingesetzt werden, um eine gute Funktion der Knieendoprothese zu gewährleisten.
HemiCAP® retropatellare Oberflächenersatz-Prothese
 Trochleaprothese: Metallanteil für den Gelenkersatz des patellofemoralen Gelenks. Die Oberfläche der HemiCAP-Prothese bildet die femoropatellare Gleitrinne genau nach. © 2med
Trochleaprothese: Metallanteil für den Gelenkersatz des patellofemoralen Gelenks. Die Oberfläche der HemiCAP-Prothese bildet die femoropatellare Gleitrinne genau nach. © 2med
In den letzten Jahren hat sich zunehmend die HemiCAP®-Prothese der Trochlea (Gleitrinne der Patella) durchgesetzt. Die HemiCAP®-Prothese muss nicht zementiert werden. Der Orthopäde verankert sie über eine Schraube stabil im Oberschenkelknochen. Die Rückseite der HemiCAP®-Prothese besteht aus einer knochenfreundlichen, rauen Beschichtung. Der Knochen der Trochlea (Gleitrinne im Oberschenkelknochen) wächst dann über die gesamte Fläche in die Rückseite der Prothese ein. Eine stabile Verbindung zwischen der Prothesenfläche und dem Knochen ist die Folge. Die Prothese hält damit auch sportlichen Belastungen stand.
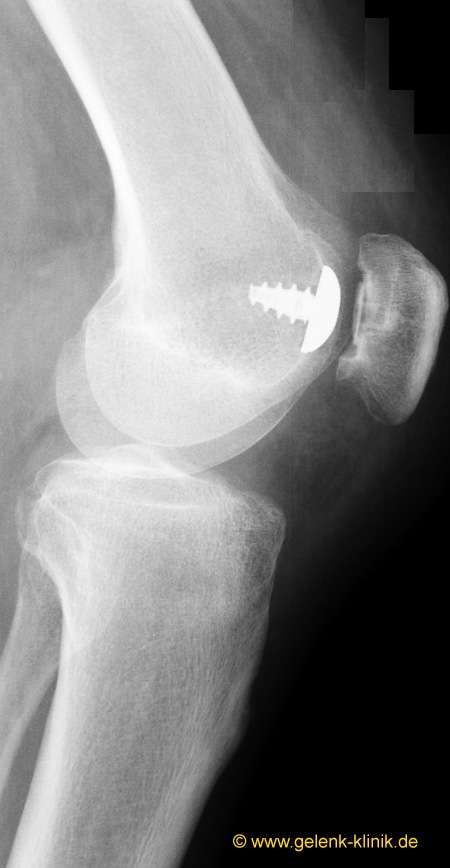 Seitliches Röntgenbild dach der Implantation einer patellofemoralen Prothese. © Gelenk-Klinik
Seitliches Röntgenbild dach der Implantation einer patellofemoralen Prothese. © Gelenk-Klinik
Die in den Knochen einwachsende Befestigung sorgt für eine dauerhafte Stabilität des Implantates, auch ohne die sonst bei Prothesen übliche Zementbefestigung. Aus diesem Grund muss bei der HemiCAP®-Prothese – anders als bei zementierten Knieteilprothesen des Patellofemoralgelenks – keine Knochensubstanz aus dem patellofemoralen Gelenk abgetragen werden. Die oberschenkelseitige Metallkomponente gibt es in verschiedenen Ausführungen, um möglichst jeder Form der Trochlea (femoropatellare Gleitrinne) gerecht zu werden.
Aufseiten der Patella muss nicht zwingend eine Polyethylen-Gleitfläche eingesetzt werden. Ist die Knorpelfläche noch intakt, kann sie als Gleitpartner der Prothese dienen und bleibt erhalten.
Ist hinter der Patella ein starker Knorpelschaden vorhanden, ist auch eine Gleitpaarung mit einem PET-Implantat möglich. Patellaseitig wird ein gleitfähiges Plastikinlay aus haltbarem, hochvernetztem Polyethylen (PET) als Gelenkpartner angebracht.
Das HemiCAP®-Implantat kann den lokalen Arthroseprozess stoppen, ohne dass – wie bei zementierter Befestigung notwendig – ein Teil der Knochensubstanz des femoropatellaren Gelenks abgetragen werden muss.
Das Implantat kann minimalinvasiv, also mit einem kleinen Eingriff, eingebracht werden. Die Patienten sind bei dieser Methode häufig schon am Tag der Operation wieder mobil und auf den Beinen.
Operation der zementierten patellofemoralen Knieteilprothese
Bei der Operation der zementierten Knieteilprothese wird zunächst die Gelenkfläche vom restlichen Knorpel befreit. Dann glättet der Orthopäde die Knochenoberfläche. Für die Befestigung der Gleitflächen muss sorgfältig ein Teil der Knochenoberfläche abgetragen werden. Für die patellofemorale Prothese wird dann die Rückseite der Kniescheibe mit einem genau passend zur Gleitrinne gewölbten Inlay aus Polyethylen überzogen. Die Gleitrinne am Femur (Oberschenkel) wird mit Metall in genauer Passform überzogen. Dann fixiert der Operateur die Komponenten der patellofemoralen Prothese stabil durch Knochenzement.
Literaturangaben
- Chakravarty, E. F., Hubert, H. B., Lingala, V. B., Zatarain, E. & Fries, J. F. (2008). Long distance running and knee osteoarthritis. A prospective study. American journal of preventive medicine, 35(2), 133–138.
- Cotic, M., Forkel, P., & Imhoff, A. B. (2017). Der femoropatellare Teilersatz. Operative Orthopädie und Traumatologie, 29(1), 40–50.
- Ding, C., Cicuttini, F., Scott, F., Cooley, H., Boon, C. & Jones, G. (2006). Natural history of knee cartilage defects and factors affecting change. Archives of internal medicine, 166, 651–8.
- Jerosch, J. (2017). Gründe für atraumatische Knieschmerzen. Chirurgische Praxis, 83(2).
- Klussmann, A., Gebhardt, H., Nübling, M., Liebers, F., Perea, E. Q., Cordier, W. et al. (2010). Individual and occupational risk factors for knee osteoarthritis: results of a case-control study in Germany. Arthritis research & therapy, 12(3).
- Lüring, C., Tingart, M., Drescher, W., Springorum, H. R., Kraft, C. N., & Rath, B. (2011). Therapie der isolierten Femoropatellararthrose. Der Orthopäde, 40(10), 902.
- Mayr, H. O., Tröger, M., & Hein, W. (2005). Retropatellararthrose bei Arthrofibrose. Arthroskopie, 18(4), 308–312.
- Mills, K., Hübscher, M., O’Leary, H., & Moloney, N. (2018). Aktuelles zum Gelenkschmerz bei Kniearthrose. Schmerz, 1–7.
- Ostermeier, S. (2008). Retropatellare Druck-, Bewegungs- und Bandspannungsanalyse nach Rekonstruktion des medialen patellofemoralen Ligaments dynamische In-vitro-Studie unterschiedlicher Operationsverfahren im Vergleich zur Operation nach Insall. Phd Thesis.
- Ostermeier, S. (2011). [Knee arthritis – gait analysis for hyaluronic acid treatment]. Zeitschrift für Orthopädie und Unfallchirurgie, 149(1).
- Ostermeier, S. & Becher, C. M. (2011). Vorderes Knieschmerzsyndrom patellofemoraler Schmerz – patellare Instabilität; mit 8 Tabellen. Dt. Ärzte-Verl.
- Ranker, A., & Steinbrück, A. (2019). Endoprothesen des Kniegelenks – ein Überblick für Manualtherapeuten. manuelletherapie, 23(01), 7–13.
- med Alexander Rümelin, D. (2005). Kursbuch Künstliche Gelenke: Wieder schmerzfrei leben – Die neuesten Methoden, Operationen, Nachsorge.
Thema: Arthrose und Arthrose im Knie
- Arthrose: Gelenkerhaltende und knochenerhaltende Therapie
- Kniearthrose (Gonarthrose)
- Knorpeltransplantation (ACT) bei Arthrose
- Symptome der Arthrose im Kniegelenk
- Sport bei Kniearthrose
Therapie der Kniearthrose
- Kniearthrose: Medikamente, Nahrungsergänzung, Injektionen
- Übungen gegen Kniearthrose
- Operation bei Kniearthrose: Knorpeltransplantation, Gelenkerhalt und Knieprothese
- Retropatellararthrose (Kniescheibenarthrose)
- Knieendoprothese (Knie-TEP)
- Kniearthroskopie
- Laterale Knieteilprothese
- Knieteilprothesen
- Kniegelenkdistraktion